Лечение депрессии и тревоги при боли в спине
Депрессия на сегодняшний день является наиболее распространенной эмоцией, связанной с хронической болью в спине.
Тип депрессии, которая часто сопровождает хронические боли, называется большой депрессией или клинической депрессией. Этот тип депрессии выходит за рамки нормального изменения эмоционального состояния, которое бывает эпизодически у любого человека. Симптомы большой депрессии появляются ежедневно, в течение, по крайней мере, двух недель, и включают в себя, по крайней мере, 5 из следующих признаков:
- Преобладающее настроение при депрессии, это грусть, чувство безнадежности, снижение эмоциональной чувствительности или раздражительность, которая может включать периодические эпизоды беспричинного плача
- Плохой аппетит или значительная потеря веса или усиление аппетита или увеличение веса
- Нарушение сна — человек слишком много спит или спит слишком мало
- Чувство беспокойства или вялость(снижение энергии или усталость)
- Потеря интереса или удовольствия от обычной деятельности
- Снижение полового влечения
- Чувство бесполезности и / или вины
- Проблемы с концентрацией или памятью
- Мысли о смерти, самоубийстве или желание умереть
Хроническая боль и депрессия являются двумя из наиболее распространенных проблем со здоровьем, с которыми сталкиваются специалисты в области здравоохранения, но только несколько исследований изучали связь между этими состояниями в общей популяции (Карри и Ван, 2004).
Депрессия, как полагают, в четыре раза чаще встречается у людей с хроническими болями в спине, чем в общей популяции (Sullivan, Reesor, Michael & Fisher, 1992). В исследованиях депрессии у пациентов с хроническими болями в пояснице, нуждающихся в стационарном лечении, показатели распространенности депрессии еще выше. От 32 до 82 процентов пациентов имеют некоторый тип депрессии и депрессивные проблемы, в среднем это 62 процента. В недавнем исследовании было установлено, что уровень большой депрессии увеличивается в линейной форме в зависимости от интенсивности боли (Карри и Ван, 2004). Было также обнаружено, что сочетание хронической боли в спине и депрессии было связано с большей инвалидностью, чем любая из депрессий или только хронических болей в спине по отдельности.
Депрессия является частым явлением у людей с хроническими болями в спине
Депрессия чаще наблюдается у больных с хроническими проблемами боли в спине, чем у пациентов с острой болью краткосрочного характера. Развитие депрессии при хронических болях имеет определенный алгоритм:
- Боль часто затрудняет сон, что приводит к усталости и раздражительности в течение дня.
- Затем, в течение дня, пациенты с болями в спине испытывают трудности с большим объемом движений, они часто двигаются медленно и осторожно, проводя большую часть своего времени дома. Это приводит к социальной изоляции и отсутствию приятных мероприятий.
- В связи с невозможностью работать, могут возникать также финансовые трудности, которые начинают влиять на всю семью.
- Помимо самой боли в спине, могут быть желудочно-кишечные расстройства, вызванные приемом противовоспалительных препаратов и общее ощущение психического отупения от обезболивающих.
- Боль отвлекает, что приводит к нарушениям памяти и концентрации внимания.
- Сексуальная активность, зачастую при болях, занимает последнее место в уме человека, и это вызывает большую стрессовую нагрузку в отношениях пациента в семье.
Понятно, что эти симптомы, сопровождающие хронические боли в спине или шее могут привести к возникновению чувства отчаяния, безнадежности и других симптомов глубокой депрессии.
Недавнее исследование, проведенное Strunin и Boden (2004) изучало семейные последствия хронической боли в спине. Пациенты сообщили о широком спектре ограничений в семье и социальной роли, включая: физическое ограничение, которое препятствует способности больных заниматься домашними делами, заботиться о детях и участвовать в досуге с супругами. Супруги и дети часто брали на себя семейные обязанности, которые до этого лежали на пациенте с хроническими болями в спине. Эти изменения в семье часто приводят к депрессии среди пациентов боли в спине и стрессу и напряжению в семейных отношениях.
Психологические теории депрессии
Несколько психологических теорий о развитии депрессии у больных с хроническими болями в спине сфокусированы на проблеме контроля. Как уже говорилось ранее, хроническая боль может привести к снижению способности участвовать в различных мероприятиях, таких как работа, рекреационные занятия, а также взаимодействие с членами семьи и друзьями. Такая ситуация приводит к нисходящей физической и эмоциональной спирали, получившей название «физическое и психическое ухудшение физического состояния». По мере продолжения спирали , человек с хронической болью в спине чувствует, что все больше и больше теряет контроль над жизнью .И индивидуум , в конечном счете чувствует себя полностью под контролем боли , что приводит к глубокой депрессии. После того, как человек попадает в это депрессивное состояние, он, как правило, не в состоянии изменить ситуацию, даже если существует возможные решения проблемы.
Депрессия может привести к хронической боли в спине
В течение достаточно долгого времени, клинические исследователи пришли к мнению, что хроническая боль может привести к глубокой депрессии. Новейшие исследования в настоящее время изучают , как психологические состояния , такие как депрессия и тревога, могут быть связаны с возникновением проблемы болей в спине. Например:
- Аткинсон, Слейтер, Паттерсон, Грант и Гарфин (1991), провели системное исследование мужчин ветеранов войны с депрессией и хронической болью, которое показало, что у 42% пациентов возникновение депрессии было до начала болей, в то время как у 58% пациентов депрессия развилась после появления болей в спине .
- Polatin и др. (1993) сообщили, что у 39% хронических больных с болью в пояснице, ранее уже была депрессия.
- И совсем недавно, в обзоре исследований в этой области, Линтон (2000) обнаружил, что в 14 из 16 рассмотренных исследований, депрессия, как выяснилось, увеличивает риск развития болей в спине.
Депрессия и исход хирургии позвоночника
Исследования ясно показали, что нефизические воздействия, такие как депрессия, тревожность, образ мышления и характер личности могут повлиять на результат операции на позвоночнике. К сожалению, похоже, что во многих случаях, наличие депрессии не может сулить ничего хорошего для исхода операции на позвоночнике.
Например, как описано в одном исследовании (2003), пациенты которым проводилось оперативное лечение позвоночника и имевшие депрессию до операции, как правило, имели признаки клинической депрессии и после операции. Кроме того, наличие депрессии снижало результативность операции и оказывала негативное влияние на выздоровление . Конкретные симптомы, которые могут препятствовать хорошей послеоперационной реабилитации включают в себя такие вещи, как низкий уровень мотивации, нарушение сна, медленнее время заживления, трудности с физической реабилитацией и неспособность воспринимать улучшения.
Поэтому, если у пациента, которому требуется хирургия позвоночника, есть признаки глубокой депрессии, то необходимо в дооперационном периоде провести курс лечения депрессии, что позволит значительно улучшить исход операции.
Диагностика депрессии и хронической боли в спине
Одна из самых больших проблем в лечении большой депрессии у пациентов с хронической болью в спине является отсутствие диагноза депрессии. Это происходит по двум причинам: пациенты с хронической болью в спине пациенты часто не понимают, что они также страдают от глубокой депрессии, и врач не ищет депрессию.
Пациенты с хронической болью в спине часто определяют свою проблему, как строго медицинскую и связанную с болью. Это подтверждается результатами недавнего исследования, которое показало, что пациенты с хронической болью и депрессией обращались к врачам на 20% чаще, чем группы без депрессии. Кроме того, пациенты с депрессией и хронической болью гораздо меньше обращались к специалисту в области психического здоровья, чем пациенты без хронического болевого синдрома. Депрессивные симптомы могут быть замаскированы хронической болью и пациент считает , что «просто надо избавиться от этой боли и я не буду чувствовать себя подавленным» или, что признание депрессии является признаком слабости в борьбе с болью. Когда диагноз депрессии у пациентов с хронической болью не ставится или игнорируется, лечение строго направленное на болевой синдром нередко оказывается не эффективным.
Одновременное лечение депрессии и хронической боли в спине
Лечение депрессии, связанной с хронической болью в спине требует специализированного подхода. Лечение депрессии, чаще всего, включает в себя психологические вмешательства (например, консультирование, тренинг релаксации и т.д.) и антидепрессанты.
В недавнем обзоре исследований с 1980, хотя 2000, было обнаружено, что комбинированное лечение с использованием лекарств и психотерапии дало лучшие результаты, чем монотерапия. Одновременное лечение, направленное на хроническую боль в спине имеет решающее значение.
Лечение хронической боли может включать в себя такие мероприятия, как физическая реабилитация (ЛФК, массаж, физиотерапия). Комплексное лечение хронической боли в спине и тяжелой депрессии, в конечном счете, дают пациенту возможность иметь больший контроль над болью и начать «положительную спираль» к физическому и психическому улучшению.

Проблемы с позвоночником — это один из путей к депрессии. Статистика свидетельствует: у 60-100% пациентов, страдающих хронической болью в спине, наблюдаются признаки депрессии. Как связаны эти два состояния?
В последние годы ученые-медики уделяют много внимания изучению того, как связаны наше самочувствие и психологическое состояние. Возникновение депрессии на фоне заболеваний — для них не новость.
Мы не говорим о психическом расстройстве, так как обращаемся к обычным людям, имеющим длительные проблемы, которые лечатся в Центре нейрохирургии. В наших случаях мы обозначаем термин «депрессия» как состояние, характеризующееся снижением настроения и утратой способности переживать радость, нарушениями мышления (для больных характерен лишь пессимистический взгляд на окружающие события), двигательной заторможенностью.
Депрессия часто маскируется под другие заболевания. Спектр жалоб страдающего депрессией человека может быть очень широким: от головных, сердечных и желудочных болей до различных нарушений сна (чаще под утро), потери аппетита, хронических запоров, желудочных болей и др.
Помимо подавленного настроения депрессия может выражаться в утрате интереса к жизни и способности испытывать удовольствие, в упадке сил, чувстве вины и низкой самооценке, а также в трудностях сосредоточения и наличии тревоги. Одним из важных симптомов, свидетельствующих о тяжести депрессии, являются мысли о нежелании жить, возникновение которых диктует необходимость оказания экстренной психотерапевтической или психиатрической помощи. Родные и близкие должны быть внимательны к человеку в таком состоянии.
При этом около трети потенциальных самоубийц не имеют ни малейшего желания умирать. Таким образом, они лишь пытаются привлечь к себе внимание. Таким людям необходим доверительный разговор, а не осуждающее отношение. Не копание в их проблемах, а совет и практическая помощь (желательно с привлечением специалиста).
Что же приводит к депрессии? Еще раз напоминаю, мы говорим только о проблемах пациентов Центра нейрохирургии.
Специалисты указывают несколько факторов, которые приводят к депрессивным настроениям. Первое — это хроническое течение боли. Если в борьбе с острой болью организм мобилизуется для борьбы, хроническая боль истощает его ресурсы, становится источником постоянного стресса.
Исследования, изучающие психологическое состояние людей с больной спиной, показали, что депрессия, тревога, истерия встречается гораздо чаще у людей, которым не помогло лечение в течение длительного времени (более полугода). Когда что-то постоянно и длительно болит — сложно сохранять присутствие духа и хорошее настроение.
Важно и то, что люди с болевым синдромом в позвоночнике часто не могут выполнять привычную работу. Это также приводит к дополнительному психологическому дискомфорту.
И, конечно, пациентам с проблемным позвоночником свойственна тревога ожидания боли. Намучившись за долгое время, такие люди стараются избегать любых ситуаций, которые могут вызвать боль. Это сильно ограничивает их социальную активность, что опять же приводит к пониженному настроению и хандре.
И наконец, к депрессии может привести самолечение, длительный неконтролируемый самостоятельный прием нестероидных противовоспалительных препаратов, которые имеют массу побочных эффектов: может болеть желудок, подниматься давление, страдать печень, а дополнительные проблемы со здоровьем только усугубляют психологические трудности.
И что поможет разорвать порочный круг?
На фоне депрессивного состояния в мозге значительно уменьшается выработка гормона серотонина, который обладает выраженным обезболивающим действием. Из-за нехватки этого гормона восприятие боли усиливается и состояние становится еще более мучительным. Поэтому проще не допускать развития депрессии. Для этого нужно вовремя начать комплексное лечение и после улучшения довести лечение до стойкого результата.
Проверьте себя!
Многие депрессии носят матовый, смазанный характер. И все же определенные признаки, указывающие на наличие подобных проблем, есть. Верными признаками эндогенной депрессии являются:
• нарушения сна;
• стойкое подавленное настроение, апатия;
• немотивированная тревожность или заторможенность (психическая и физическая);
• неуверенность, растерянность в элементарных ситуациях;
• неверие в будущее, пессимизм;
• стремление к самокопанию, поиск недостатков (в себе и окружающих);
• снижение аппетита;
• сексуальные расстройства.
Памятка пациенту.
Понять, страдаете ли вы депрессией, можно, ответив на следующие вопросы:
1. Вы ни в чем не находите удовольствия?
2. Трудно ли вам принимать решения?
3. Вам безразлична окружающая вас обстановка и люди вокруг вас?
4. Часто ли вы прислушиваетесь к своему самочувствию?
5. Кажется ли вам, что ваша жизнь стала совершенно бессмысленной?
6. Мучают ли вас боли, ощущение тяжести в груди?
7. Есть ли у вас чувство постоянной усталости?
8. Плохо ли вы спите?
9. Потеряли ли вы аппетит, похудели?
10. Испытываете ли вы сексуальные проблемы?
Если на большинство вопросов вы ответили «да», у вас, скорее всего, депрессия. Обратитесь к специалистам и начинайте лечение.
Существует несколько простых приемов, которые позволяют предотвратить развитие депрессии.
• Старайтесь спать не менее 8 часов в сутки. Сон — лучшее лекарство для нервной системы. Ложитесь спать раньше, желательно до полуночи.
• Улучшить настроение и самочувствие помогут продукты, которые содержат полиненасыщенные жирные кислоты омега-3: морская рыба (лосось, скумбрия, сельдь).
• Не забывайте о спорте. Он помогает бороться с симптомами хандры и повышает чувство внутреннего благополучия. Мне могут возразить с возмущением — я болен, мои движения ограничены! Мой совет: посмотрите небольшой отрывок любого выступления участников только что прошедшей паралимпиады. Уверяю, что в вашем мозгу Жалость к себе, Подавленность, Плохое настроение по крайней мере, потеряют в вашем сознании заглавные буквы! Я не призываю всех к рекордам, но делать ту гимнастику, которую вам советует доктор, вы сможете. Кстати, сейчас, когда я пишу эти строки, по ТВ идет передача о Валентине Дикуле. Он рассказывает о том, что вначале, когда не мог двигаться совсем, он делал гимнастику мысленно! По 2-3 часа в день.
• Говорите. Если настроение плохое, об этом не надо молчать. Жаловаться на жизнь иногда полезно. Нужно делиться своим плохим настроением , но не обрушивайте его на своих близких постоянно (будет идеально, если вы поговорите со специалистом: психологом, психотерапевтом или психиатром). Почему мы советуем говорить о своих проблемах? Когда мы говорим вслух о том, что нас волнует, в мозгу возникают пути или схемы решения этих проблем и кстати, когда вы о них рассказываете, то понимаете, что все ваши тревоги не настолько ужасны и имеют практические решения.
• Выбирайте веселую позитивную компанию, соответствующую вашим интересам. Если мы проводим время в кругу положительно настроенных людей, сами становимся радостнее.
• Перестройте режим дня таким образом, чтобы максимально использовать светлое время суток. Хороший эффект дает и фототерапия ярким белым светом, которая заключается в том, что страдающий депрессией человек в течение часа сидит перед яркой лампой дневного света, установленной на расстоянии 60 см.
Правила простые, не так ли? Я уверена, что вы можете добавить к этому свои приемы, которые помогают вам жить и справляться с недугом.

Опыт невропатологов показывает, что заболевания физиологического и психологического характера часто взаимосвязаны. Организм не может постоянно работать «как часы», особенно если нет регулярной «подзаводки». Активный образ жизни, физические упражнения, правильное питание, положительные эмоции — этих удовольствий люди лишают себя в погоне за материальным благосостоянием. Результат: дистрофия хрящей, нарушение кровообращения, и связанные с ней последствия: головокружение, неадекватная реакция на психоэмоциональные раздражители, повышенная тревожность, иногда панические атаки.
Причины депрессивного состояния при остеохондрозе
Причин, вызывающих депрессию при истощении хрящевых тканей несколько. В первую очередь речь идет о нарушении мозгового кровообращения, связанного с нарушениями в шейном отделе позвоночника. Недостаток кровотока, а значит и кислорода, приводит к голоданию различных отделов мозга, отвечающих за те или иные важные функции организма. Например, зрение, слух, память, речь и т.д. Неврологам известно, что сталкиваясь с дефицитом ресурсов, мозг «отключает» в первую очередь так называемый «эмоциональный фон».Так начинают развиваться расстройства нервной системы: депрессия, агрессия, панические атаки, бессонница и прочее. Кроме того, к усугублению состояния приводит ряд параллельно развивающихся у человека психо-физиологических причин:
- Постоянное подавление симптомов. Острые процессы преодолеть проще, а если патология запущена, ресурсы организма истощаются. В итоге человека беспокоит не только боль в спине, шее, пояснице, но и любое недопонимание приводит к стрессу.
- Ожидание приступа. Ждать даже приятного события тревожно, а когда ждешь боль — нервное состояние гарантировано.
- Прием обезболивающих препаратов. Снимая болевой синдром в хрящах, страдающий остеохондрозом заодно провоцирует развитие патологий ЖКТ, печени, почек. Такой подход также ведет к появлению фобий.
- Вынужденная социальная и профессиональная изоляция. Человек не способен вести привычный образ жизни, сложно заниматься любимым делом. Отсюда — психологический дискомфорт и депрессия.
- Ухудшение работы головного мозга, который тратит резервы на сопротивление болезни и просто не в состоянии «настраивать» остальные системы жизнедеятельности на нормальное функционирование.
У пациентов, которые прошли лечение остеохондроза, симптомы депрессии наблюдались на 80% реже, чем у отказавшихся от помощи врача. Вывод: сложно сохранять позитив, ожидая прихода боли.
Шейный остеохондроз и депрессия: в чем опасность состояния
Чаще всего к депрессивным расстройствам приводит нарушение работы шейного отдела позвоночника. Причина — близкое «соседство» с мозгом и главными кровеносными сосудами. Любое нарушение в хрящевой ткани шеи приводит к патологическим изменениям артерий, соответственно мозг перестает получать необходимую «порцию» кислорода, нарушается кровоснабжение.
Предпосылки развития депрессии при остеохондрозе
Как быть, если болевая симптоматика отсутствует, а настроение постоянно «ниже плинтуса»? Помните, что тревоги без причин не бывает, обратиться к врачу необходимо, если:
- нет интереса к увлечениям, близкие люди стали раздражать;
- возникают панические атаки, нарушен сон;
- периодически без видимой причины сильно учащается сердебиение. Например, вы просыпаетесь от этого ночью;
- появилась привычка «копаться в себе», искать недостатки;
- исчезло сексуальное влечение;
- есть упадок сил, физическая заторможенность;
- нарушение эмоционального фона наблюдается более 2-3 месяцев.
Как определить, что вы в «зоне риска»
Остеохондроз может развиться практически в любом, даже молодом, возрасте, у любого человека. В 90% случаев к нему приводят:
- понижение двигательной активности;
- сидячая работа;
- недостаточная витаминизация;
- работа в неудобной для шеи позе;
- уменьшение количества прогулок на свежем воздухе;
- наличие вредных привычек (алкоголь, курение);
Если хоть один из фактов о вас, то не удивляйтесь появлению плохого настроения и снижению самооценки, скорее всего такие симптомы вызваны остеохондрозом. В депрессивном состоянии сложно поверить в эффективность лечения, но оставлять болезнь «на самотек» противопоказано. Для начала найдите в себе силы сходить к невропатологу, чтобы в последствии не лечить «букет» патологий различного характера.
Подробнее о связанных заболеваниях и симптомах:
Панические атаки и депрессия при остеохондрозе
Если у человека нет врожденной предрасположенности к депрессивному состоянию, в жизни не произошло значимых событий, которые «выбили из колеи», в 90% случаев речь идет о проблемах с физическим состоянием систем жизнедеятельности — сердечно-сосудистой и кровеносной. Причиной неконтролируемой паники и нежелания радоваться жизни в случае с остеохондрозом является дистрофия позвоночных хрящей в том или ином виде, которая приводит к нарушению работы окружающих нервных корешков и сосудов. подробнее »»
Депрессия при остеохондрозе: Лечение.
Главная причина для повышенной тревожности, апатии и депрессии при остеохондрозе — это кислородное голодание мозга. При сидячей и стрессовой работе, малоподвижности, отсутствии регулярных физических нагрузок происходит деформация костной ткани в области шеи. подробнее »»
О причинах депрессии
Несмотря на предупреждения врачей, что боль терпеть нельзя, не все прислушиваются к этому совету. И регулярные боли в совокупности со стрессами, гиподинамией и пагубными привычками приводят к состоянию угнетенности. Это и есть первая фаза депрессивного состояния. подробнее »»
Остеохондроз шейного отдела позвоночника
Клиническая картина остеохондроза шейного отдела позвоночника отличается разнообразием симптомов. Это заболевание всегда переходит в хроническую форму. При остеохондрозе в дисках появляются трещины, формируется патологическая подвижность (нестабильность) позвонков и грыжи межпозвонковых дисков. При этом чаще всего страдают от компрессии не только нервные корешки, но и позвоночные артерии, которые проходят непосредственно в самих поперечных отростках шейных позвонков. подробнее »»
Грыжа позвоночника. Все, что вам нужно знать.
Ведущие специалисты Клиники доктора Войта на основе своего многолетнего опыта собрали для Вас всю необходимую информацию по предотвращению, лечению и профилактике грыжи межпозвонкового диска. подробнее »»
Читайте также:
- Диета Джоан Лунден — меню, отзывы, результаты, советы
- Лучевая диагностика уретерэктазии беременных
- Деструкция это в психологии: определение профессиональная, личности
- Множественный рак двенадцатиперстной кишки. Первично множественные опухоли двенадцатиперстной кишки
- Шунтирование желудка: показания, подготовка, техника, последствия
ВСД и шейный остеохондроз: симптомы и признаки
Вегетососудистая дистония и остеохондроз шейного отдела очень часто имеют схожую симптоматику. Поэтому поставить правильный диагноз может только квалифицированный специалист. В Юсуповской больнице проводится диагностика и лечение ВСД и шейного остеохондроза специалистами высокого уровня, что является залогом успешной реабилитации.
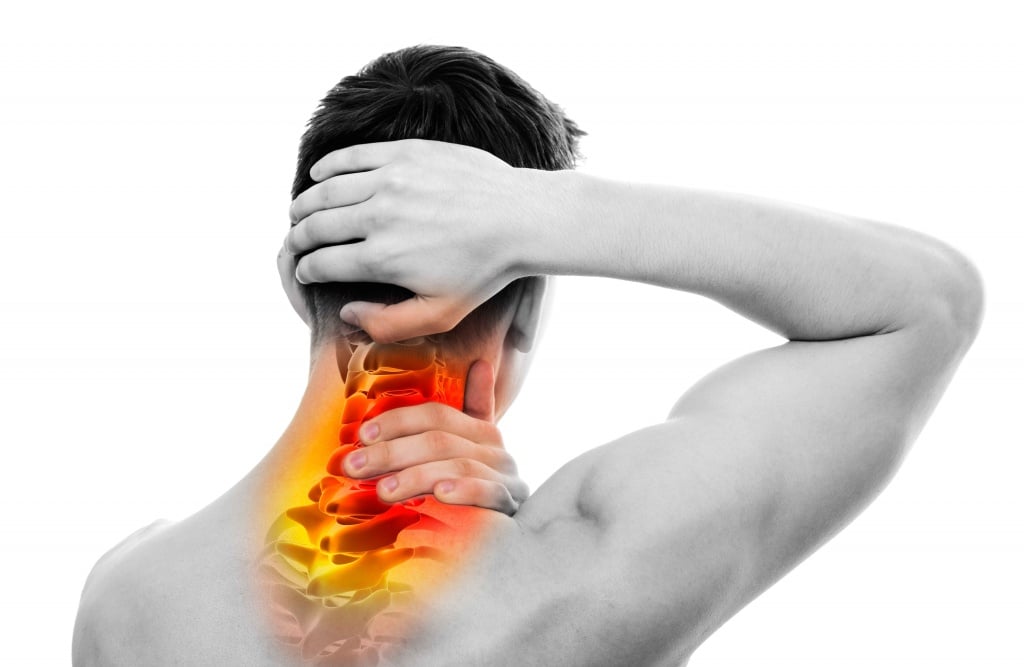
Причины возникновения шейного остеохондроза
- неправильная осанка, искривление позвоночника;
- малоподвижный образ жизни;
- сидячая работа;
- сильные физические нагрузки, связанные с подъёмом тяжестей или профессиональным спортом;
- генетическая (родственная) предрасположенность;
- травмы позвоночника, повлекшие нарушение кровообращения;
- нарушение обмена веществ.
Вследствие этого мышечные ткани ослабевают и неспособны поддерживать межпозвоночные диски, нагрузка на позвонки увеличивается и происходит сдавливание прилегающих тканей. Ещё одной немаловажной причиной являются частые стрессы, бессонница, недостаточное количество сна. Такие факторы делают неустойчивой нервную систему.
Мнение эксперта

Автор:
Елена Юрьевна Панасюк
Ревматолог, врач высшей категории, член ассоциации ревматологов России
Неврологические заболевания продолжительное время занимают лидирующие места в структуре обращаемости за медицинской помощью. На долю шейного остеохондроза приходится 30–40 % случаев. ВСД диагностируется в 40–50 %. Симптоматика обоих заболеваний имеет много схожего. Это затрудняет дифференциальную диагностику. Длительное течение остеохондроза шейного отдела позвоночника и ВСД может приводить к развитию осложнений. Своевременная терапия позволяет минимизировать указанные риски. Инвалидность в результате запущенного течения дегенеративно-дистрофических заболеваний опорно-двигательного аппарата наступает в 60 % случаев.
Врачи Юсуповской больницы проводят дифференциальную диагностику между остеохондрозом шейного отдела позвоночника и симптомами ВСД. Для этого используются рентген, ЭКГ, ЭхоКГ, МРТ и КТ. После определения заболевания назначается корректная терапия. План лечения соответствует последним европейским стандартам. Лекарственные средства, назначаемые неврологами Юсуповской больницы, проходят тщательный контроль качества и безопасности.
Симптомы шейного остеохондроза и ВСД
Для ВСД и шейного остеохондроза можно выделить специфические симптомы. Так, основными симптомами ВСД являются:
- приступы панической атаки, сопровождающейся тошнотой, затруднённым дыханием;
- тошнота, расстройство;
- головокружение;
- обморок;
- приливы, излишняя потливость;
- боли в области сердца;
- сильные и частые головные боли;
- пульсация сосудов области шеи.
При шейном остеохондрозе пациент может испытывать такие симптомы:
- головокружение;
- головные боли при поворотах головы;
- ухудшение зрения;
- отдающая боль в плечо или руку;
- онемение конечностей.
Болевые симптомы при шейном остеохондрозе не снимаются медикаментозными препаратами и приобретают хронический характер.
В Юсуповской больнице врачи проводят эффективную реабилитацию пациентов с ВСД и шейным остеохондрозом. Для проведения эффективного лечения очень важно обратиться к специалисту, который определит симптомы ВСД и шейного остеохондроза, поставит правильный диагноз и назначит лечение. Несвоевременное обращение к врачу обязательно ведёт к прогрессированию заболевания и ухудшению самочувствия.
Диагностика и лечение шейного остеохондроза и ВСД
В Юсуповской больнице имеется полный цикл медицинских услуг, амбулаторное и стационарное лечение, диагностика любой сложности.
Для того чтобы диагноз был поставлен правильно, врачи Юсуповской больницы проводят диагностику с помощью новейшей аппаратуры европейского качества, анализы любой сложности, а затем принимают коллегиальное решение.
Лечение ВСД и шейного остеохондроза происходит такими этапами:
- блокада болевого синдрома с помощью медикаментозного лечения;
- снятие воспалительных процессов;
- немедикаментозное лечение.
К немедикаментозным методам лечения ВСД и шейного остеохондроза в Юсуповской больнице относятся:
- лечебный массаж;
- физиотерапия;
- иглорефлексотерапия;
- малоинвазивные методы лечения;
- ЛФК;
- транскраниальная стимуляция и многие другие.
В Юсуповской больнице работает высококвалифицированный персонал, имеющий большой стаж работы. Врачи и реабилитологи имеют научные степени, постоянно проходят повышение квалификации, осваивают новейшие методики лечения в области ЛФК и спортивной медицины. На базе Юсуповской больницы работают научно-практические центры, которые постоянно ведут научную и практическую деятельность в направлении лечения шейного остеохондроза и ВСД.
Диагностика ВСД и шейного остеохондроза осуществляется с помощью следующих методов:
- рентген;
- МРТ;
- ЭКГ;
- ЭМГ;
- ВЭЭГ;
- нейровизуализация;
- дуплексное сканирование и другие.
После проведения всех диагностических процедур врачи Юсуповской больницы принимают совместное решение о постановке диагноза и назначают лечение. Для каждого пациента врачи Юсуповской больницы разрабатывают индивидуальную терапию, которая может содержать лекарственные и немедикаментозные методы лечения ВСД и шейного остеохондроза.
Юсуповская больница оснащена новейшим оборудованием, роботизированными и механическими тренажёрами, вертикализаторами, аппаратами Экзарта, подвесными системами и др.
Комплексный подход врачей Юсуповской больницы к лечению ВСД и остеохондроза шейного отдела позволяет проводить лечение даже самых сложных пациентов, от которых отказались в других клиниках. Сильная терапевтическая команда врачей Юсуповской больницы проводит эффективную реабилитацию пациентов с сопутствующими заболеваниями, возвращает к работе и активной жизни. Записаться на приём к врачу можно в любое время телефону Юсуповской больницы.
Источник https://serg-crb.ru/blog/lechenie-depressii-i-trevogi-pri-boli-v-spine.html
Источник https://yusupovs.com/articles/rehab/vsd-i-sheynyy-osteokhondroz-simptomy-i-priznaki/