Когда МРТ мужских половых органов — необходимое исследование? Клинические случаи
МРТ мужских половых органов – исследование, которое позволяет с высокой достоверностью говорить о причинах тех или иных проблем у пациента. Разберем на примере нескольких исследований. Визуализируются кавернозные тела, окруженные белочной оболочкой (головки стрелок), спонгиозное тело (*) и артерии кавернозных тел (изогнутые стрелки). Определяется нарушение целостности правого кавернозного тела и разрыв окружающий его белочной оболочки (стрелки) с формированием подкожной гематомы –«перелом» пениса.Происходит поражение соединительной ткани с формированием фиброзных локальных утолщений белочной оболочки полового члена и внутрикавернозных перегородок. Синонимы: фиброзный кавернит, пластическая индурация полового члена. Определяется дорзальная индурация белочной оболочки, значительная дорзальная деформация пениса. Стрелки показывают значительное фокальное утолщение дорзальных отделов белочной оболочки (больших размеров бляшка). Воспалительная инфильтрация вентральных отделов пениса, ув
Энвер Алиев
20 июня 2016
МРТ мужских половых органов
МРТ мужских половых органов – исследование, которое позволяет с высокой достоверностью говорить о причинах тех или иных проблем у пациента.
Разберем на примере нескольких исследований.

Визуализируются кавернозные тела, окруженные белочной оболочкой (головки стрелок), спонгиозное тело (*) и артерии кавернозных тел (изогнутые стрелки).
Травма полового члена

Определяется нарушение целостности правого кавернозного тела и разрыв окружающий его белочной оболочки (стрелки) с формированием подкожной гематомы –«перелом» пениса.
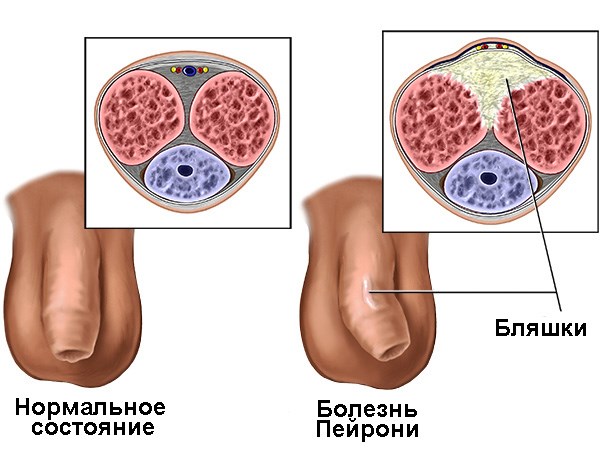
Болезнь Пейрони
Происходит поражение соединительной ткани с формированием фиброзных локальных утолщений белочной оболочки полового члена и внутрикавернозных перегородок. Синонимы: фиброзный кавернит, пластическая индурация полового члена.

Определяется дорзальная индурация белочной оболочки, значительная дорзальная деформация пениса. Стрелки показывают значительное фокальное утолщение дорзальных отделов белочной оболочки (больших размеров бляшка).
Воспаление спонгиозного тела полового члена (спонгиозит)

Воспалительная инфильтрация вентральных отделов пениса, увеличение в размерах спонгиозного тела.
Опухоли полового члена.
Наиболее часто встречается рак полового члена. Пик частоты встречаемости приходится на 50-70 лет.

В дистальных отделах полового члена определяется гетерогенной структуры опухолевая масса, с инвазией кавернозных тел (черная стрелка). Мелкий метастаз определяется в проксимальном отделе кавернозного тела (маленькая белая стрелка).
Метастатическое поражение полового члена
Этиология- первичные опухоли мочеполового тракта (РПЖ, уротелиального рака).

В анамнезе резекция мочевого пузыря по поводу уротелиального рака 4 года назад. Определяется неоднородной структуры опухоль головки полового члена (метастатическое поражение).
Тромбоз пещеристого тела
Артериальные или венозные причины, ведущие к нарушению кровообращения в кавернозных телах полового члена.

Определяется увеличение в размерах и изменение сигнала от левого кавернозного тела. Кавернозное тело справа без особенностей. Сегментарный тромбоз кавернозного тела.
Фиброзные изменения каверзнозных тел
Происходит формирование фиброзной ткани в каверзнозных телах вследствие длительного нарушения кровоснабжения.

Посттравматические фиброзные изменения, наиболее выраженные в левом пещеристом теле.
Последствия приапизма

Состояние после 2-стороннего шунтирования кавернозных тел по поводу приапизма. Справа удачное шунтирование (нормальные размеры и сигнал от кавернозного тела). Слева шунтирование прошло неудачно, пещеристое тело увеличено в размерах, с признаками ишемии и развивающегося инфаркта.
Органы мошонки
Опухоли яичек наиболее часто встречается в возрасте 15-40 лет.

Небольшое правостороннее гидроцеле (*). Септальное строение опухоли, выявляемое при внутривенном контрастировании.

Левосторонняя семинома с инвазией левого семенного канатика.
Липома семенного канатика, гидроцеле

Гематома правого семенного канатика после впарвления паховой грыжи.
Варикоцеле (стрелка) и гидроцеле (*) слева.

Полиорхидизм

Воспалительные заболевания мошонки
Орхоэпидидимит

Правосторонний тестикулярный абсцесс как осложнение орхоэпидидимита

На данный момент только МРТ-исследование позволяет достоверно оценить изменения в наружных мужских половых органах и, с высокой долей вероятности, говорить о причинах жалоб пациента.
Болезнь Пейрони
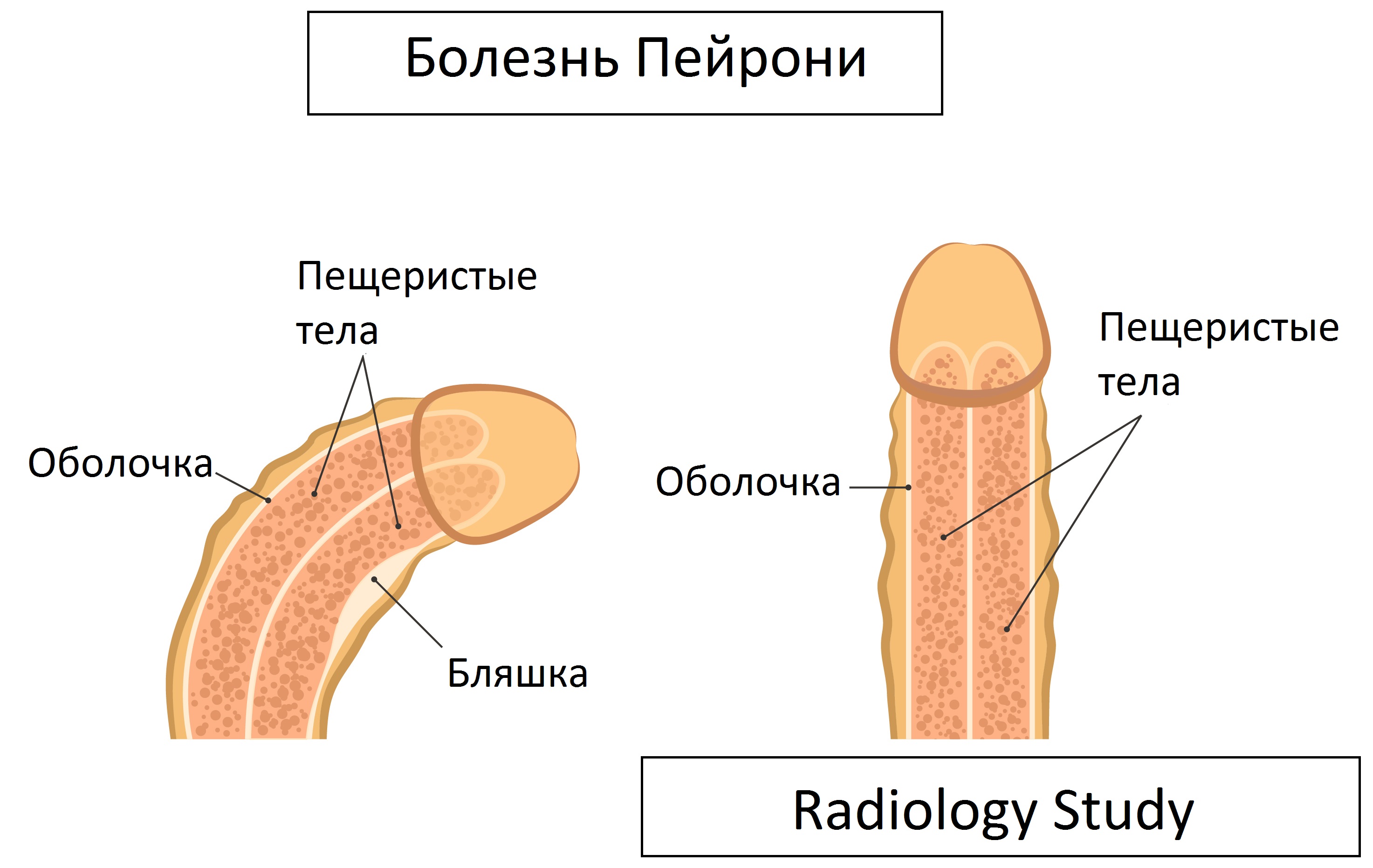
Болезнь Пейрони (БП) или фибропластическая индурация полового члена (ФИПЧ) – заболевание, характеризуемое фиброзной мультифокальной структурной дегенерацией белочной оболочки полового члена. Болезнь Пейрони сопровождается образованием фиброзной неэластичной рубцовой ткани белочной оболочки и прилегающей кавернозной ткани и приводит к возникновению болезненных эрекций, искривлению эрегированного пениса, иногда – к эректильной дисфункции.
Этимология:
Болезнь названа в честь Франсуа Жиго де Пейрони, французского хирурга, который описал данное патологическое состояние в 1743 году.
Эпидемология:
Данное патологическое состояние диагностируют у 0,3-1% мужчин в возрастной группе от 40 до 70 лет, а с учетом субклинических и бессимптомных случаев заболевания до 1%.
Патология:
Этиология и патогенез болезни Пейрони остаются до конца не изученными.
Наибольшее распространение получила теория возникновения заболевания в результате хронической травматизации кавернозных тел во время коитуса. Медиаторы воспаления в зоне микротравмы белочной оболочки нарушают репаративный процесс, изменяя соотношение эластических и коллагеновых волокон. Болезнь Пейрони часто сочетается с контрактурой Дюпюитрена и другими локальными формами фиброматозов, что позволяет охарактеризовать ее как местное проявление системного коллагеноза.
Существует аутоиммунная теория развития патологического процесса. Заболевание начинается с воспаления белочной оболочки кавернозных тел, сопровождающегося лимфоцитарной и плазмоцитарной инфильтрацией. В дальнейшем происходит образование в данной зоне участка фиброза и кальцификации. Поскольку при эрекции растяжимость белочной оболочки в зоне бляшки резко ограничена, возникает искривление полового члена. Как правило, процесс формирования бляшки и стабилизация заболевания наступает через 6-18 месяцев после его начала. Вовлечение в процесс фасции Букка, перфорантных сосудов и дорзальных артерий полового члена приводит к нарушению механизма окклюзии вен и артериальной недостаточности полового члена.
Ассоциация:
Сочетается с другими заболеваниями соединительной ткани, включая подошвенный фиброматоз и контрактуру Дюпюитрена.
- с травмой полового члена,
- сахарным диабетом,
- приемом бета-блокаторов,
- фенитоина,
- болезнью Педжета.
Клинические проявления:
- деформированный половой член (изогнутый),
- пальпируемая бляшка на половой члене,
- уменьшение длины полового члена,
- уменьшение ригидности полового члена,
- онемение полового члена,
- эректильная дисфункция,
- болезненная эрекция.
Радиологические находки:
Ультразвуковое исследование (УЗИ):
Ультразвуковое исследование, включающее в себя рутинное УЗ– исследование в серошкальном режиме полового члена, допплерографию сосудов полового члена, на фоне фармакостимулированной эрекции. Является методом выбора, так как позволяет выявить локализацию, размеры и области кальцификации фиброзных индураций белочной оболочки пениса, неинвазивно и отличается невысокой материалоемкостью. Однако УЗИ не всегда дает качественное изображение, особенно на ранних стадиях заболевания, когда преобладающими являются воспалительные изменения.
УЗИ позволяет выявить взаимосвязь бляшек с окружающими структурами. Например, вовлечение нейроваскулярного пучка важный диагностический критерий, который визуализируется, как бляшки, расположенные по ходу дорсальных артерий. Оболочка артерии пещеристого тела может быть определена при наличии септальных бляшек, что в свою очередь может привести к эректильной дисфункции (артериогенная дисфункция).
Компьютерная томография (КТ):
Метод не используют при болезни Пейрони, хотя на КТ отлично визуализируются кальцинированные бляшки.
Магнитно-резонансная томография (МРТ):
Бляшки выглядят, как утолщенные и гипоинтенсивные зоны сигнала на Т1 и Т2 взвешенных изображениях, расположенные по ходу белочной оболочки. Обычно лучше всего визуализируются на Т2-взвешенных изображениях (1). Кальцификации затруднительно идентифицируются на МРТ.
При МР томографии полового члена с контрастным усилением накопление контрастного вещества в областях поражения белочной оболочки, свидетельствует о наличии острой стадии заболевания (клинический признак острой стадии болезни — боль при эрекции). Фактически, в клинической практике МРТ с контрастным усилением у пациентов с болезнью Пейрони широко не используется так, как польза от контрастирования для постановки диагноза сомнительна (1).
Дифференциальный диагноз:
- врожденное искривление полового члена;
- склерозирующий лимфангит
Течение и прогноз:
Показаниям к хирургической коррекции являются выраженная деформация или укорочение полового члена, которое вызывает затруднения при половом акте.
Процедура укорочения полового члена обеспечивает отличное сохранение эректильной функции, однако эта процедура приводит к потере длины полового члена. Иссечение бляшки, наоборот, несет в себе риск послеоперационной эректильной дисфункции. Имплантирование протеза должно быть рассмотрено в тяжелой случаях болезни Пейрони с эректильной дисфункцией.
Источник https://uss.mrtexpert.ru/articles/228
Источник http://24radiology.ru/vizualizatsiya-malogo-taza/bolezn-pejroni/