Колит
Колит – это воспалительное заболевание толстой кишки, возникшее вследствие инфекционного, ишемического, лекарственного или иного поражения. Колиты протекают с болевым синдромом, расстройством пищеварения (запорами, поносами), метеоризмом, тенезмами. В рамках диагностики производится исследование кала (копрограмма, бакпосев, на гельминтов и простейших), ирригоскопия, колоноскопия с биопсией слизистой толстого кишечника. Лечение назначается с учетом этиологической формы болезни, включает диету, этиотропную (антибактериальную, противогельминтную и другую терапию), прием ферментов и эубиотиков, фитотерапию, физио- и бальнеотерапию.
МКБ-10
K50-K52 A00-A09

- Причины колита
- Классификация
- Симптомы колита
- Диагностика
- Осложнения
- Лечение колита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
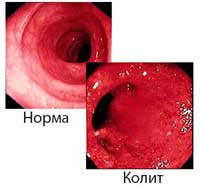
Колитами называют заболевания пищеварительной системы, характеризующиеся развитием воспаления в слизистой оболочке стенки толстой кишки. Различают острый и хронический колит. Для острого колита характерны боли в животе, метеоризм, наличие слизи и прожилок крови в кале, тошнота, позывы к акту дефекации. Могут развиться хроническая форма, язвенное поражение кишечника, кровотечения, иногда канцерофобия.
Хронический колит представляет собой патологические изменения в строении слизистой оболочки в результате продолжительного воспалительного процесса и дистрофии пораженных тканей, в связи с которыми возникают нарушения моторной и секреторной функции толстого кишечника. Хронический колит — довольно часто встречающееся заболевание пищеварительного тракта, нередко воспаление толстой кишки сопровождается поражением тонкого кишечника.
Порядка трети больных хроническим колитом отмечают в качестве причины его развития различные кишечные инфекции (чаще всего дизентерию и сальмонеллез). Во многих случаях заболевание развивается на фоне дисбактериоза (к примеру, после продолжительного курса антибиотикотерапии), в связи с неправильным питанием, склонностью к гиподинамии, злоупотреблением алкогольными напитками.

Причины колита
Причины возникновения патологии могут быть связаны с нарушением режима и характера питания (неправильные пищевые привычки, нерегулярное нерациональное питание, злоупотребление алкоголем, прием некачественной пищи). Колиты могут возникать как осложнение заболеваний желудочно-кишечного тракта (хронического гастрита, панкреатита, гепатита), а также при пищевых отравлениях и заражении кишечными инфекциями.
Прием многих лекарственных средств может оказывать негативное действие на кишечную флору, ятрогенный дисбактериоз может в свою очередь вызывать воспалительные процессы в толстом кишечнике. Кроме того, колитам могут поспособствовать препараты, нарушающие кислотно-щелочной баланс в просвете кишечника. Иногда причинами воспалительных заболеваний кишечника являются врожденные патологии развития и функциональная недостаточность.
Классификация
Колиты подразделяются на инфекционные (колит при шигеллезе, сальмонеллезе, микобактериоз, туберкулезный колит и т.д.), алиментарные (связанные с нарушениями питания), токсические экзогенные (при продолжительных интоксикациях парами ртути, соединениями фосфора, мышьяка и т. д.) и эндогенные (при интоксикации продуктами катаболизма, например, уратами при подагре), лекарственные (развившиеся после применения лекарственных средств: слабительных, аминогликозидов, антибиотиков).
Выделяют также аллергические (аллергическая реакция на пищевые компоненты, лекарственные средства, некоторые бактерии или продукты их метаболизма) и механические (при хронических запорах, злоупотреблении клизмами, ректальными суппозиториями в результате регулярного механического раздражения слизистой) колиты. Зачастую имеет место несколько этиологических факторов, способствующих развитию воспаления в толстом кишечнике, тогда можно говорить о комбинированном колите.
Симптомы колита
Для хронического воспаления характерны такие клинические проявления, как боль в животе, расстройство дефекации, тенезмы. Болевой синдром при колите характеризуется тупой ноющей болью в нижних и боковых частях живота (часто с левой стороны), либо больной не может достаточно четко локализовать источник боли (разлитая боль в животе). После еды обычно боль усиливается и ослабляется после дефекации и отхождения газов. Кроме того, провоцировать усиление боли может ходьба, тряска, очистительная клизма. Также может отмечаться чувство тяжести в животе, вздутие, метеоризм.
Расстройства стула чаще всего протекают в виде запоров, но может отмечаться и чередование запоров и поносов. Для хронических колитов характерен понос с выделением водянистого кала с прожилками слизи (иногда может отмечаться кровь). Могут возникать тенезмы – ложные позывы к дефекации. Иногда позыв к дефекации заканчивается выделением слизи. При остром воспалительном процессе все перечисленные выше симптомы выражены более ярко, диарея преобладает над запорами.
Воспаление толстого кишечника чаще всего развивается в ее терминальных отделах (проктит и проктосигмоидит). Зачастую причиной колита в таких случаях является острая кишечная инфекция (дизентерия) или хронические запоры. Кроме того, проктосигмоидит является нередким результатом злоупотребления очищающими и лечебными клизмами, приема слабительных средств.
При этой форме колита боль локализуется с левой подвздошной области, возникают частые и болезненные тенезмы, особенно по ночам. Стул, как правило, скудный, может быть наподобие овечьего кала, содержать в больших количествах слизь, реже кровь и гной. При пальпации живота отмечают болезненность в области проекции сигмовидной кишки. Иногда пальпируется врожденная аномалия развития – дополнительная петля сигмы.
Диагностика

В комплекс обязательных диагностических мероприятий при подозрении на колит входит макро- и микроскопия кала, копрограмма, выявления яиц гельминтов, бакпосев каловых масс. Производят общий анализ крови для определения наличия признаков воспаления.
Анатомические и функциональные особенности толстого кишечника визуализируются его при контрастной ирригоскопии. Колоноскопия позволяет досконально изучить состояние слизистой на всем протяжении толстой кишки. Кроме того, проведение колоноскопии позволяет взять биоптаты слизистой кишечной стенки для дальнейшего гистологического исследования. Для исключения геморроя, анальной трещины, парапроктита и других патологий показан осмотр проктолога с пальцевым исследованием заднего прохода.
Дифференциальная диагностика хронических колитов проводится с дискинезией толстого кишечника. Однако, необходимо помнить, что продолжительно существующее расстройство моторики кишечника может осложниться воспалительным процессом. Довольно часто клиническая картина колита может сопровождать развивающуюся опухоль толстого кишечника. Для исключения злокачественных образований производят биопсию всех подозрительных участков стенки кишечника.
Кроме того, производят дифференциацию колитов и энтеритов. Иногда имеет место воспаление обоих отделов кишечника. Данные для дифференциальной диагностики хронического колита и заболеваний верхних отделов пищеварительного тракта дают эндоскопические исследования (колоноскопия, фиброгастродуоденоскопия), УЗИ органов брюшной полости и функциональные пробы для выявления маркеров воспаления печени и поджелудочной железы.
Осложнения
Колит может привести к перфорации кишечной стенки с развитием перитонита (характерное осложнение тяжело протекающего неспецифического язвенного колита), кишечному кровотечению, которое способствует развитию анемии, непроходимости кишечника в результате формирования спаек, стриктур, рубцов.
Лечение колита
Хронический колит в период обострения целесообразно лечить в стационаре, в отделении проктологии. Колиты инфекционной природы лечат в специализированных инфекционных отделениях. Значительным элементом в лечении хронического колита является соблюдение лечебной диеты. При этом из рациона исключают все продукты, которые могут механически или химически раздражать слизистую оболочку кишечника, пищу употребляют в протертом виде, с частотой не менее 4-5 раз в день. Кроме того, для исключения молочнокислого брожения больным рекомендуют отказаться от молока, с целью снижения газообразования ограничивают капусту, бобовые.
Из хлебобулочных изделий разрешен подсушенный пшеничный несладкий хлеб. Мясо и рыбу нежирных сортов желательно употреблять приготовленными на пару. При стихании выраженной клинической симптоматики диету постепенно расширяют. Для борьбы с запорами рекомендуют включение в рацион вареных овощей, фруктовых пюре (киселя), хлеба с отрубями. Улучшению прохождения кишечных масс способствует растительное масло и достаточное количество употребляемой в сутки жидкости. Употреблять фрукты и овощи в сыром виде в острый период заболевания нежелательно. Также стоит отказаться от охлажденных блюд, молочнокислых продуктов и пищи с высоким содержанием кислоты. Для регуляции секреции жидкости в кишечнике ограничивают употребление поваренной соли.
В случае инфекционной природы колита и для подавления патогенной бактериальной флоры, развившейся в результате дисбактериоза, назначают антибиотикотерапию короткими курсами (препараты ципрофлоксацин, Нифуроксазид, рифаксимин). Назначения лекарственных средств производится только специалистом. Выявления яиц глистов является показанием к назначению противогельминтных средств. Для облегчения болевого синдрома назначают спазмолитические средства (дротаверин, папаверин).
При лечении проктосигмоидита полезна местная терапия: микроклизмы с отварами ромашки, календулы, с танином или протарголом. При проктите назначают ректальные суппозитории с белладонной, анестезином для снятия выраженной болезненности, вяжущие средства (окись цинка, ксероформ). При поносах вяжущие и обволакивающие средства назначаются внутрь (танин+альбумин, нитрат висмута, белая глина, отвар коры дуб, другие отвары и настои сборов, содержащие дубильные компоненты). При запорах показано проведение гидроколонотерапии. Сильные спазмы при колите могут стать показанием для назначения холинолитиков.
Помимо вышеперечисленных средств, при колитах могут назначать энтеросорбенты (для борьбы с метеоризмом), ферментные препараты (при нарушении пищеварения в результате ферментных недостаточностей), эубиотики (для коррекции дисбиоза). Хороший эффект при терапии хронических колитов дает регулярное санаторно-курортное лечение, бальнеотерапия.
Прогноз и профилактика
В комплекс профилактических мер для предотвращения колитов входит сбалансированная рациональная диета, своевременное выявление и лечение заболеваний пищеварительной системы, меры санитарно-гигиенического режима и соблюдение правил техники безопасности на производствах, связанных с опасными химическими ядами.
Профилактика обострений у лиц, страдающих хроническими заболеваниями толстого кишечника, кроме того, включают регулярное диспансерное наблюдение специалиста в области клинической проктологии. Трудоспособность больных с данной патологией ограничена, им стоит избегать избыточных физических нагрузок, психо-эмоциональных стрессов и деятельности, связанной с частыми командировками и способствующей нарушению режима питания. Прогноз при своевременном выявлении и соблюдении врачебных рекомендаций по лечению хронического колита благоприятный.
Колит кишечника у взрослых

Боли, урчание, вздутие живота и ощущение переполненности кишечника могут говорить о колите. Такие симптомы лучше не игнорировать. Ведь невылеченный колит иногда становится причиной тяжелых осложнений, например, язв. К счастью, колит можно вылечить, если вовремя обратиться к врачу и скорректировать питание.
Что такое «колит»?
Колит – это воспаление слизистой оболочки или более глубоких слоев толстого кишечника. Заболевание не из приятных, оно вызывает очень сильные боли в животе и бытовой дискомфорт.
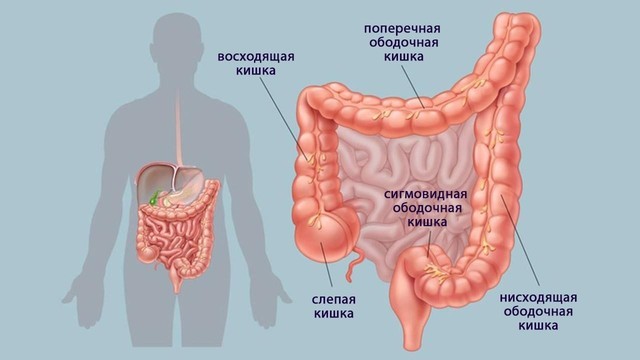
Толстый кишечник человека
Толстый кишечник – продолжение тонкого, здесь происходит завершающая стадия пищеварения. Заканчивается он сфинктером прямой кишки. Благодаря сокращению гладкомышечной мускулатуры, которая составляет срединный слой всех кишок, по толстому кишечнику осуществляется продвижение остатков пищи с соками (химуса) и выведение каловых масс (рис. 1).
Толстый кишечник выполняет важные функции:
- Завершение процесса пищеварения и всасывания полезных веществ (глюкозы, аминокислот, витаминов).
- Формирование каловых масс. Жидкость всасывается в кровь, а клетчатка, остатки непереваренной пищи и слизи — уплотняются. Бактерии могут составлять до 50% массы кала.
- Выделительная. Через толстый кишечник выводятся продукты белкового обмена (креатинин, мочевина, мочевая кислота, остатки непереваренных жиров и клетчатка, множество токсинов).
- Защитная. Обеспечивается полезной микрофлорой, которая препятствует размножению патогенных бактерий. В слизистом слое толстого кишечника содержится около 70% клеток иммунной системы (лимфоцитов), которые при инфекционных угрозах способны синтезировать антитела. Деятельность иммунных клеток во многом зависит от состава микрофлоры.
- Синтез витаминов. Благодаря бифидобактериям в толстом кишечнике образуются витамины группы B, K, E, D, PP, биотин, фолиевая кислота. Они обеспечивают нормальное кроветворение, свертывание крови при кровотечениях, работу нервной системы, здоровое состояние кожи и костно-мышечной системы.
- Особая роль в работе толстого кишечника принадлежит микрофлоре – бифидобактериям, бактероидам, энтерококкам, лактобактериям, кишечной палочке, которые обеспечивают остаточное переваривание пищи, разложение белков, сбраживание углеводов, образование витаминов. Такая флора составляет 96–98% всех микроорганизмов кишечника и весит около 1,5 кг!
Оставшиеся 2–4% кишечной микрофлоры составляют условно-патогенные микроорганизмы (УПМ) – протеи, кампилобактер, некоторые стрептококки, цитробактер, дрожжеподобные грибки.
При иммунных сбоях в организме, переедании, заболеваниях органов пищеварения, попадании патогенных микроорганизмов соотношение между нормальной и условно-патогенной флорой изменяется, и количество УПМ превышает допустимые нормы. В этом случае любой негативный фактор, как спусковой крючок, может запустить процесс воспаления. Дисбиоз, таким образом, одна из главных причин возникновения колита.
Причины колита
Проявления колита одинаковы при разных причинах. Если причину найти не удается, колит называют «неспецифическим».
Важно! Для полноценного излечения важно знать конкретную причину появления колита. Выявить ее может только врач совместно с пациентом. В развитии заболевания большую роль играют пищевые и поведенческие привычки.
Возможными причинами колита могут быть:
- Инфекции. Связаны с попаданием и размножением в кишечнике патогенных микроорганизмов или паразитов: возбудители дизентерии, иерсиниоза, золотистого стафилококка, лямблии, аскариды, амебы и др. Условно-патогенная флора также может стать причиной воспаления толстого кишечника, если начнет преобладать.
- Патология желудочно-кишечного тракта – гастриты, язвенная болезнь, холециститы и панкреатиты, желчнокаменная болезнь, энтериты. Такой колит называют вторичным.
- Наличие любых очагов хронической инфекции, из которых возбудители могут попасть в кишечник (гнойничковые болезни кожи, воспаления дыхательных путей и ЛОР-органов, туберкулез).
- Пренебрежение правилами здорового питания. Это частое переедание, злоупотребление острой и жареной пищей, сладостями и мучными изделиями, недостаточное количество клетчатки в пище, употребление некачественных продуктов.
- Частые стрессовые ситуации и эмоционально-психические факторы.
- Аутоиммунные состояния (когда иммунные клетки “по ошибке” атакуют стенки кишечника) и системные поражения соединительной ткани, предрасположенность к которым часто передается по наследству.
- Лекарственные и токсические нагрузки на организм: прием антибиотиков, противовоспалительных средств, обезболивающих, гормональных препаратов, слабительных, алкоголя. Так, на фоне приема антибиотиков может возникнуть псевдомембранозный колит (антибиотик-ассоциированная диарея), который провоцируется клостридиями – представителями условно-патогенных бактерий кишечника. Под действием антибиотиков и на фоне разрушения полезных микроорганизмов клостридии кишечника размножаются и переходят в токсинообразующую форму, повреждая слизистую толстой кишки.
- Травмы или оперативные вмешательства на органах брюшной полости, когда вследствие спаечного процесса нарушается нормальная анатомия кишки.
Еще одна причина воспаления – врожденные и наследственные патологии кишечника, которые сопровождаются его удлинением или расширением (мегаколон, долихосигма), формированием полипов в просвете кишечника или дивертикулов (выпячивание стенки кишечника в брюшную полость), патологической подвижностью различных отделов кишечника, ферментативной недостаточностью, глютеновой энтеропатией (непереносимостью глиадина – белка злаков).
Виды и формы колита
Существуют различные классификации колитов, основанные на характере течения болезни, причинах ее возникновения, степени тяжести, локализации и так далее.
По течению колит различают на:
- Острый – состояние, которое протекает с ярко выраженными симптомами. Возникает внезапно. Часто сочетается с воспалением желудка, тонкого кишечника и называется «гастроэнтероколитом». Причинные факторы такого воспаления: инфекции, прием антибиотиков, острое нарушение кровообращения в сосудах брыжейки, которые питают части толстого кишечника.
- Хронический – протекает с периодическим усилением и ослаблением симптомов, во время ремиссии никак себя не проявляет. Причины разнообразны: патогенные и условно-патогенные микроорганизмы, паразиты и простейшие, недостаточность кровообращения в сосудах кишечника, прием лекарств, алиментарный фактор (особенность питания), коллагенозы (системная склеродермия и васкулиты), эндометриоз кишечника и многие другие.
По характеру патологических изменений в стенке толстой кишки и глубине поражения различают колиты:
- Катаральный – начальная стадия воспаления, когда в процесс вовлекается только слизистая оболочка. Возникает ее отек, нарушение функции. Чаще протекает в острой форме, сопровождается болями, изменением характера стула и учащением дефекации, возможно повышение температуры.
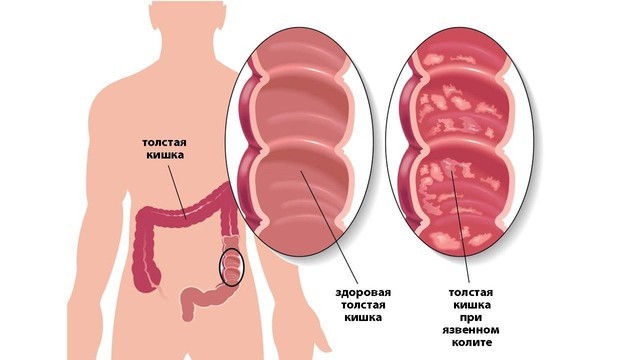
- Эрозивный – нарушается целостность слизистой кишечника. Воспаление глубже, чем при катаральном колите. На внутренней оболочке кишечника формируются эрозии, которые могут трансформироваться в более глубокие дефекты – язвы.
- Язвенный – тяжелая степень воспаления, при которой поражены все слои кишечника. Образующиеся язвы (рис. 2) могут кровить и создавать угрозу перитонита – тяжелого состояния, связанного с воспалением всей брюшной полости.
- Спастический. Связан со спазмами гладкомышечной мускулатуры и нарушением перистальтики (двигательной функции кишечника). В результате этого возникают запоры, чувство неполного опорожнения кишечника.
- Атрофический – колит, при котором в результате длительных спазмов и застоя кала или системных заболеваний соединительной ткани происходит истончение слизистого и мышечного слоев кишечника. На фоне атрофического колита часто появляются язвы.
- Диффузный. В этом случае воспаляются тонкий и толстый кишечник – развивается энтероколит.
Симптомы
Ведущий признак всех колитов – тупая или схваткообразная боль в животе. Локализация боли зависит от того, какой участок кишечника воспален. Болеть может в области пупка, правой подвздошной области, левом подреберьи и по всему животу. После отхождения газов и похода в туалет обычно наступает временное облегчение, а после еды боль, наоборот, усиливается. Помочь снять болевой симптом могут также спазмолитики и теплый компресс.
Важно! Боль при движениях, ходьбе, беге, тряске и натуживании свидетельствует о тяжелом колите, при котором воспаляется серозная оболочка, покрывающая кишечник снаружи.
Кроме болевого синдрома, колитам свойственны:
- Нарушение стула. При остром колите возникает диарея, для хронического характерно чередование запоров и поносов, для спастического – так называемый «овечий кал».
- Урчание в животе, которое усиливается после еды, повышенное газообразование (метеоризм).
- Присутствие патологических примесей в кале в виде слизи и крови, зеленоватых прожилок.
- Чувство переполненности и тяжести в кишечнике.
- Ложные и болезненные позывы к опорожнению кишечника (тенезмы).
- Потеря аппетита и снижение веса – характерны для хронических колитов.
- Повышение температуры, головная боль, слабость, недомогание – характерны для острого и язвенного колитов.
Особая форма колита, которая приводит к тяжелым последствиям, инвалидизации и риску летального исхода, – неспецифический язвенный колит (НЯК). Для него характерны:
- диарея частотой 4–8 и более раз в сутки;
- кровь в кале;
- неотложные позывы к дефекации;
- анемия (снижение гемоглобина) в связи с кишечным кровотечением и нарушением всасывания питательных веществ и микроэлементов;
- повышение температуры и учащение пульса при среднетяжелых и тяжелых формах;
- внекишечные проявления в виде артритов, поражения глаз, кожи, щитовидной железы, печени и желчевыводящих путей.
Важно! Колит иногда легко спутать с синдромом раздраженного кишечника, который может вызывать у некоторых людей схожие симптомы. Однако он не связан с воспалением или повреждением тканей кишки. Лечение этих болезней также различается. Другое расстройство с подобными симптомами — целиакия (непереносимость глютена). В этом случае воспаление присутствует, но проходит после отказа от глютеносодержащих продуктов. При возникновении спазмов и болей в животе не пренебрегайте диагностикой, это важный этап лечения, без которого победить болезнь очень трудно.

Диагностика
При подозрении на колит и при его обострении врач рекомендует пациенту следующие исследования:
- Клинический анализ крови. Он покажет степень воспалительного процесса и анемии.
- Общий анализ мочи. Необходим для исключения патологии в мочевыделительной системе.
- Биохимический анализ – включает определение уровня глюкозы крови, показателей работы печени (билирубина, АЛТ, АСТ, ГГТ), что важно для исключения «фоновых заболеваний».
- Анализ крови на ИФА для диагностики инфекций, способных спровоцировать колит (например, иерсиниоз, лямблиоз, аскаридоз).
- Бактериологический анализ кала с выделением патогенной, условно-патогенной и нормальной микрофлоры кишечника. Копрограмма – анализ кала для оценки степени воспалительной реакции кишечника и наличия гнилостных или бродильных процессов, ферментативной недостаточности, скрытого кровотечения.
- УЗИ органов брюшной полости. Подтвердит наличие признаков холецистита, желчнокаменной болезни, панкреатита. С помощью УЗИ можно оценить степень повышенного газообразования в кишечнике и наличие жидкости в брюшной полости.
- Рентгенологические исследования, из которых наиболее информативны ирригоскопия и компьютерная томограмма (КТ). Ирригоскопия заключается в введении рентгеноконтрастного вещества через прямую кишку с последующей оценкой состояния кишечника. Позволяет диагностировать различные аномалии. На КТ, кроме изменений в толстом кишечнике, можно увидеть признаки энтерита, увеличенные лимфоузлы и особенности развития кишечника.
- Эндоскопические методы исследования – ректороманоскопия (осмотр прямой и сигмовидной кишок) и колоноскопия (осмотр слизистой толстого кишечника на всем протяжении). Осуществляется специальными аппаратами через прямую кишку, требует определенной подготовки кишечника и предварительного обезболивания.
- Биопсия. Проводится при подозрении на трансформацию в рак кишечника. Заключается в иссечении кусочка патологической ткани для проведения патогистологического исследования и точной диагностики.
Лечение
Лечение колита у взрослых проводится комплексно, зависит от выраженности симптомов и причины болезни. При этом назначается определенная диета и медикаментозные средства. Санаторно-курортное лечение может быть эффективным при стихании обострения или в межрецидивный период.
Диета
Избавление от колита немыслимо без соблюдения рекомендаций по питанию. Предпочтение отдается отварным, паровым или запеченным без корочки блюдам. Приветствуется подогретая жидкая и протертая еда с кратностью приема 4–6 раз в сутки малыми порциями. Переедание и голодание крайне неблагоприятно сказывается на течении колитов. При избыточном метеоризме не показаны продукты, которые содержат углеводы и молоко.
Важно! Цель диеты – снизить нагрузку на ЖКТ, ускорить заживление слизистой. Вся употребляемая пища должна быть щадящей и легкоусвояемой, необходимо исключить механические и химические раздражители.
Полезными при колите будут:

- нежирные сорта мяса, рыбы и птицы;
- разваренные каши из гречки, риса, овсяной или манной круп;
- кисели и желе домашнего приготовления;
- подсушенный белый хлеб;
- овощи в отварном и запеченном виде (картофель, кабачки, цветная капуста, тыква, морковь), запеченные яблоки;
- обезжиренный творог и творожные запеканки;
- яйца всмятку или в виде омлета.
Объем потребляемой жидкости должен составлять 1,5–2 л в сутки в виде крепкого чая, отвара шиповника, несладких компотов из яблок, груш, айвы, смородины, некрепкого кофе, какао на воде.
Из десертов не навредит мармелад, пастила, шоколад в малых количествах.
Запрещенные напитки и продукты:
- алкоголь,
- концентрированные соки,
- газированные напитки,
- свежая выпечка и черный хлеб,
- бобовые,
- жирные сорта мяса и рыбы,
- молоко,
- сырые овощи,
- грибы,
- макаронные изделия,
- каши из пшена, пшеницы, ячневой крупы, перловки,
- наваристые бульоны,
- консервы,
- домашние соленья, маринады, пряности,
- копченые и жареные блюда.
Медикаментозное лечение
Для лечения колита используют следующие группы лекарственных средств:
- Антибиотики, нитрофураны и противопаразитарные средства. Назначаются при колитах, которые вызваны патогенной и условно-патогенной флорой, простейшими, глистными инвазиями.
- Средства для восстановления нормальной флоры кишечника:
- пробиотики – препараты, содержащие живые бифидо-, лакто-, колибактерии;
- пребиотики – вещества, которые создают среду для роста полезных бактерий, обладают послабляющим действием, способствуют выведению токсинов;
- синбиотики – содержат и пробиотики, и пребиотики.
- Симптоматические средства. Для устранения болей при колитах назначаются спазмолитики, при повышенном газообразовании – симетикон. Для улучшения переваривания пищи рекомендуются ферментные препараты. При колите с учащением стула эффективными будут вяжущие и обволакивающие препараты, сорбенты. Для нормализации стула при запорах назначают средства на основе лактулозы и натрия пикосульфата.
Если ведущей причиной колита выступает ишемия (недостаточность кровообращения в сосудах кишечника), то применяются средства для лечения атеросклероза, антиагреганты для подавления тромбообразования и специфические сердечно-сосудистые препараты. При колитах, связанных со стрессами и нервно-эмоциональным перенапряжением, в комплекс лечения включаются психотропные препараты.
Особого подхода в лечении требует неспецифический язвенный колит. В основе этого заболевания лежит аутоиммунное воспаление, поэтому для лечения НЯК нужны специфические лекарственные средства. К ним относят:
- аминосалицилаты (в виде капсул для приема внутрь, свечей и для клизм);
- глюкокортикостероидные гормоны;
- цитостатики;
- препараты биологической терапии.
Эффект от лечения НЯК наступает не скоро, длительность терапии в среднем составляет от 12 недель до 2 лет. После устранения симптомов язвенного колита требуется длительное поддерживающее лечение для исключения частых обострений и предотвращения осложнений заболевания.
Могут ли помочь народные средства в лечении колитов?
Для излечения важно поставить диагноз, выявить и устранить причинный фактор. При этом для снятия неприятных симптомов колита могут быть полезны народные средства. Теплый травяной чай или настой из ромашки, фенхеля, мяты, тмина, шалфея, тысячелистника снимают спазмы в кишечнике и ослабляют метеоризм, обладают легким противовоспалительным эффектом.
Для устранения запоров применяют кору крушины, лист сенны, семя льна, душицу, солодку. Вяжущим действием обладают кора дуба, корка граната, черемуха.
Что будет, если колит кишечника не лечить? Осложнения

Длительное хроническое воспаление в толстом кишечнике может привести к неприятным последствиям. Это:
- Астеноневротический синдром с повышенной утомляемостью и слабостью, снижением работоспособности.
- Энтероколит – воспаление толстого и тонкого кишечника. При этом возникают анемия, синдром витаминной недостаточности и нарушения всасывания питательных веществ, что отражается на работе всех систем организма, состоянии кожи, ногтей и волос.
- Непроходимость кишечника. Провоцируется атрофическими и спастическими колитами, аномалиями кишечника и нарушением его подвижности. Непроходимость кишечника сопровождается риском перитонита и требует неотложного хирургического вмешательства.
- Прободение язв кишечника с возникновением состояний, угрожающих жизни. Это кишечное кровотечение, возникновение перитонита и угроза сепсиса – заражения крови.
Важно! Если не лечить колит, есть риск возникновения рака кишечника. Более частая трансформация в рак возникает при язвенном колите.
Профилактика
Колит часто имеет хроническое течение. Для предупреждения обострений или предотвращения этого заболевания важно:
- Соблюдать рекомендации по здоровому питанию: не переедать, не злоупотреблять жирными, жареными, копчеными продуктами, специями, острыми, солеными и консервированными продуктами, сладостями, алкоголем и газированными напитками, фастфудом.
- Не употреблять несвежие продукты, недостаточно термически обработанные мясо и рыбу, немытые овощи, ягоды и фрукты.
- Не заниматься самолечением, особенно антибиотикотерапией.
- Своевременно диагностировать и лечить любую другую патологию ЖКТ, которая провоцирует вторичный колит кишечника.
- Заниматься физкультурой и хорошо высыпаться.
Для поддержания нормальной микрофлоры кишечника следует употреблять кисломолочные продукты, достаточное количество клетчатки (если нет обострения колита). Среди таких продуктов: овощи, фрукты и ягоды, сухофрукты, крупы, бобовые, зерновой хлеб.
Важно! Клетчатка представляет собой сложный углевод, который не ферментируется пищеварительными соками. Она нужна для нормальной работы желудочно-кишечного тракта и поддержания микрофлоры.
Также полезными могут быть препараты на основе пищевых волокон, например, псиллиум (шелуха семян подорожника), который нормализует перистальтику кишечника, частоту и объем стула.
Заключение
Многообразие причин колита, риск осложнений – основание для того, чтобы пациент обратился за квалифицированной помощью, прошел полноценное обследование и лечение. Но даже лучшие препараты и опытные специалисты не смогут побороть болезнь, если пациент пренебрегает правильным питанием и здоровым образом жизни.
Источники
- Клинические рекомендации по диагностике, лечению и профилактике Clostridium difficile-ассоциированной диареи. Клинические рекомендации. – Москва, 2017. – 24 с.
- М. И. Скалинская. Пациент с язвенным колитом: дифференцированный подход. – Санкт-Петербург, 2017.
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_proctology/colitis
Источник https://medportal.ru/enc/gastroenterology/intestine/3/