Колит — симптомы и лечение
Что такое колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракина Александра Анатольевича, проктолога со стажем в 12 лет.
Над статьей доктора Куракина Александра Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Проктолог (колопроктолог) Cтаж — 12 лет
«Централ Клиник»
Дата публикации 20 декабря 2017 Обновлено 1 июня 2021
Определение болезни. Причины заболевания
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Основные признаки колита: частый жидкий стул с кровью, боль в животе и высокая температура.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
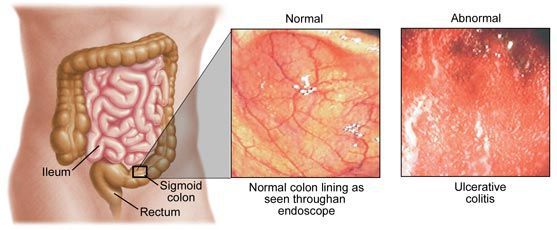
Этиология колита
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды. [1]
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях. [2]
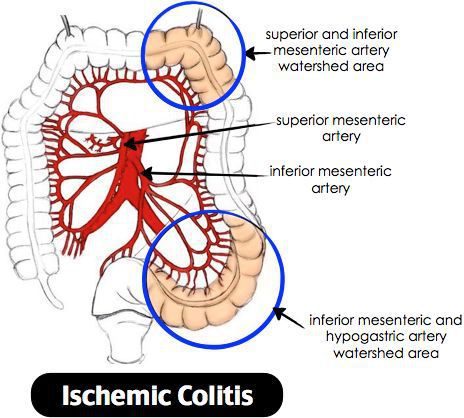
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения. [3]
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет. [4] Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи. [5]
Причины ишемического колита:
- атеросклероз сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации. [6]
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои. [7]
По характеру поражения выделяют:
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер). [8]
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы колита
Симптомы острого и хронического колита: боль в животе, кровь в кале, диарея, высокая температура, слабость, слизь и кровь в стуле, спазмы.
Симптомы язвенного колита: к перечисленным выше признакам добавляются боли в анусе и анемия.
Боли при колите кишечника:
Инфекционный колит
Клиника инфекционного колита напрямую зависит от возбудителя.
Для любого инфекционного колита независимо от этиологии характерно:
- начало заболевания, как правило, имеет острый характер;
- жидкий частый стул с примесью слизи в кале;
- боли локализуются чаще в левом подреберье, но могут также распространяться по всем отделам живота;
- боль имеет периодический, спазматический характер;
- высокая температура;
- чувство слабости, недомогания;
- сухость кожных покровов и слизистых;
- белый налет на корне языка;
- рвота как первый симптом колита кишечника (если в воспалительный процесс вовлечен желудок).
Для первичной оценки этиологии инфекционного колита оценивают характер дефекации, объём и особенности каловых масс.
- при дезентерии стул очень частый, малыми порциями (до 20 раз за день) со слизью и прожилками алой крови (ректальный «плевок»);
- при амебиазе кал имеет вид малинового желе;
- при сальмонеллезе кал напоминает болотную тину, имеет неприятный запах;
- при псевдомембранозном колите (вызыванном клостридиями) частый жидкий стул с запахом гнили.
Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
- болезненные ощущения в животе;
- кровь и слизь в стуле;
- неустойчивый, частый стул;
- выраженные боли в околопупочной и левой подвздошной области;
- при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
- при хронической форме боли имеют низкую интенсивность, обычно возникают после еды;
- при длительной хронической ишемии появляются стриктуры в толстой кишке, которые в дальнейшем могут быть следствием непроходимости или малигнизации (раковому перерождению).
Лучевой колит
Обычно колит формируется у лиц, перенёсших курс лучевой терапии по поводу новообразований, локализующихся в области малого таза или брюшной полости. [12]
- большую чувствительность к излучению имеет тонкий кишечник, формируется лучевой энтерит, который клинически проявляется нарушением абсорбции в тонком кишечнике;
- повреждению кишечника свойствен избирательный характер, обычно воспаление локализуется в прямой и сигмовидной кишке, при этом клиника сопоставима с клиникой язвенного и ишемического колита. При воздействии больших доз радиации клиника развивается не сразу, проявляется обильным, жидким стулом, при этом нарушается всасывание в толстом кишечнике. [13]
Патогенез колита
Толстый кишечник очень восприимчив к ионизирующему излучению. [10] Лучевой колит возникает при воздействии малых доз облучения: происходит атрофия слизистой оболочки (сразу после облучения).
- Усиливаются процессы деления клеток, уменьшается длина ворсинок.
- Активизируются воспалительные процессы с нейтрофильной реакцией. Чаще всего эти процессы локализуются в прямой и сигмовидной кишке.
- При воздействии больших доз (более 40 Гр.) воспалительные процессы могут возникать спустя длительное время после облучения (до нескольких лет), в данной ситуации происходит воспаление мелких сосудов кишечника, что приводит к ишемизации кишечника. Развиваются язвы и стриктуры. Могут поражаться все отделы толстого и тонкого кишечника. [11]
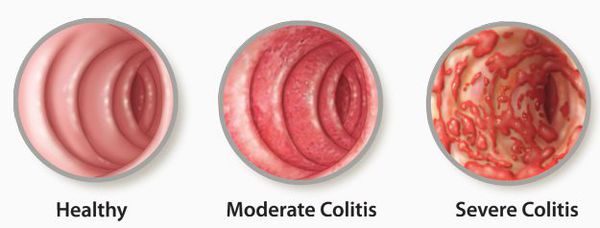
Классификация и стадии развития колита
По течению:
По этиологии:
- язвенный колит кишечника и болезнь Крона (воспалительные заболевания кишечника с неизвестной этиологией);
- инфекционный (этиологический фактор бактериальный, вирусный, грибковый, паразитарный);
- ишемический (развивается вследствие снижения притока крови к толстой кишке);
- спастический (из-за неправильного питания нарушается моторика толстого кишечника и возникают спазмы);
- токсический (при применении нестероидных противовоспалительных препаратов);
- лучевой (при поражении радиацией).
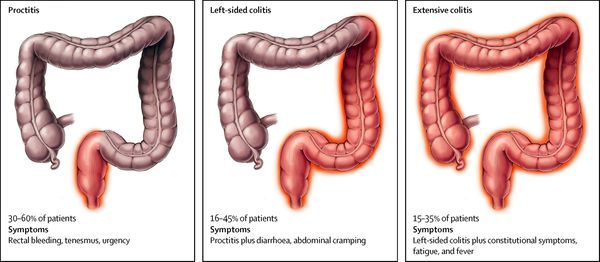
По локализации:
| Вид колита | Локализация |
|---|---|
| проктит | воспаление прямой кишки |
| панколит | тотальное поражение кишечника |
| тифлит | воспаление слепой кишки |
| трансверзит | воспаление поперечной ободочной кишки |
| сигмоидит | воспаление сигмовидной кишки |
| диффузный колит кишечника | охватывает два и более отдела кишечника |
Поражение кишечной стенки подразделяют на три вида:
- катаральный колит кишечника — слабое воспаление, слизистая краснеет, и возникает отёк;
- эрозивный колит кишечника — появляются эрозии;
- атрофический колит кишечника — слизистая атрофируется.
Осложнения колита
- сильное кровотечение;
- перфорация толстой кишки;
- сильное обезвоживание;
- остеопороз;
- воспаление кожи, суставов и глаз;
- повышенный риск рака толстой кишки;
- токсичный мегаколон;
- повышенный риск образования тромбов в венах и артериях [15] .
Диагностика колита
Инфекционный колит:
- Лабораторные методы:
- анализ кала на вирусы, бактерии, паразиты (позволяет точно поставить диагноз);
- серологическое исследование (определяют антитела к вирусам, паразитам);
- анализ крови на стерильность (при подозрении на сепсис);
- общеклинический анализ крови (высокое СОЭ, увеличение количества лимфоцитов при вирусной этиологии).
- Инструментальные методы:
- ректороманоскопия используется как дополнительный метод для дифференциальной диагностики;
- ультразвуковое исследование используется для исключения осложнений.
Ишемический колит:
- Ректороманоскопия дает возможность оценить состояние слизистой оболочки. При осмотре можно отметить наличие точечных кровоизлияний, сглаженность сосудистого рисунка, бледность слизистой. При обнаружении данных признаков показано взятие биопсии.
- Ирригоскопия — самое необходимое исследование. Обнаруживается симптом пальцевых вдавливаний. Признаки дефектов слизистой свидетельствуют о наличии язв, сужения просвета при стриктурах.
- Колоноскопия показана для уточнения распространенности воспаления, также показана биопсия в области измененного участка.
- Ангиография позволяет определить степень сужения сосуда и его локализацию. [9]
- Злокачественные новообразования. Опухоли развиваются достаточно длительное время, в течении многих лет.
- Инфекционный колит. Преобладают симптомы общей интоксикации (слабость, лихорадка и т.д.). Кроме того, имеет место эпидемический анамнез.
- Язвенный колит и болезнь Крона. Для них характерно достаточно медленное прогрессирование. Проявляются обычно в раннем возрасте.
Лучевой колит:
- При сборе анамнеза учитывают наличие факта облучения ионизирующей радиацией.
- Ректороманоскопия и колоноскопия с биопсией позволяют выявить воспаление слизистой оболочки толстого кишечника. При лучевом энтерите воспаление сочетается с атрофией слизистой. Крипты становятся менее глубокими, уменьшается длина ворсинок. При лучевом колите на слизистой обнаруживают язвы, стриктуры. [14]
- Энтерит лучевого генеза следует дифференцировать с болезнями тонкой кишки, при которых страдает функция всасывания (целиакия), при данных заболеваниях происходит атрофия по гиперрегенераторному типу, а при лучевом поражении преобладают гипорегенераторные процессы слизистой.
- Радиационные поражения толстого кишечника дифференцируют с язвенным колитом, болезнью Крона, новообразованиями толстого кишечника. [15]
Лечение колита
Инфекционный колит:
- антибактериальные, противогрибковые средства с учетом чувствительности микроорганизмов. Предпочтение отдают таблетированным формам препаратов;
- восполнение потерянной жидкости и минералов: растворами для приема внутрь (Регидрон и др.), внутривенное введение (раствор Рингера, Трисоль и др.);
- прием сорбентов;
- пробиотики и пребиотики;
- ферменты (креон, фестал);
- симптоматическая терапия (противовоспалительные средства, спазмолитики и др.)
Ишемический колит:
- консервативное лечение колита (щадящая диета, препараты, смягчающие стул, лекарства для улучшения кровотока, дезагреганты, витаминные препараты, дезинтоксикационное лечение, восполнение баланса электролитов и жидкости, гемотрансфузии (при показаниях), антибактериальные препараты);
- оперативное лечение колита.
Показаниями для срочного хирургического лечения служат:
- перфорация, толстокишечная непроходимость. В таком случае удаляется участок кишки, с последующей санацией и дренированием брюшной полости.
- плановое оперативное лечение колита кишечника показано больным в случае сужения (стриктуры) толстого кишечника без явлений острой кишечной непроходимости.
Терапия лучевого колита схожа с терапией язвенного колита и болезни Крона:
- лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк);
- антибактериальная терапия.
Может быть полезно вести дневник питания, чтобы отслеживать, что вы едите, а также свои чувства. Если вы обнаружите, что некоторые продукты вызывают обострение ваших симптомов, вы можете попробовать их устранить.
Диетотерапия
Убедительных доказательств того, что неправильное питание приводит к воспалению кишечника, нет. Но оно может усугубить симптомы болезни, особенно при обострении. Поэтому полезно вести дневник питания и отслеживать свои реакции на определённые продукты.
- есть меньше молочных продуктов — у пациента может быть непереносимость лактозы, т. е. организм не переваривает молочный сахар;
- есть небольшими порциями по 5–6 раз в день;
- пить больше жидкости — предпочтительнее вода; алкоголь и напитки, содержащие кофеин, стимулируют кишечник и могут усилить симптомы болезни [15] .
Прогноз. Профилактика
На сегодняшний день хорошо известны причины возникновения инфекционного колита, разработаны современные методики лечения. Поэтому при неосложненном течении и вовремя начатой терапии удается достигнуть полного выздоровления. Менее благоприятный прогноз у лиц с явлениями иммунодефицита и ослабленной иммунной системой (например, у людей пожилого возраста). Прогноз благоприятный.
Основными методами профилактики являются:
- гигиенические мероприятия (тщательное мытье рук);
- использование только свежих продуктов, чистой воды;
- уделение особого внимания термической обработке пищи.
При транзиторной форме ишемического колита прогноз благоприятный. При гангренозной форме — зависит от вовремя поставленного диагноза и проведенного лечения.
Так как ишемический колит является осложнением других болезней, то для его профилактики необходимо:
- своевременное лечение сопутствующих заболеваний;
- сбалансированное питание.
Лучевой колит приводит к постоянным, необратимым изменениям кишечной стенки, поэтому прогноз неблагоприятный.
При радиационном колите могут появляться язвы и стриктуры на слизистой оболочке толстого кишечника, что может привести к кишечной непроходимости. В таком случае необходимо хирургическое лечение, от своевременности которого зависит прогноз. При правильном и вовремя проведенном лечении прогноз благоприятный. Специальных методов профилактики лучевого колита не существует.
Список литературы
- Dinleyici E., Eren M., Ozen M. et al. Effectiveness and safety of Saccharomyces boulardii for acute infectious diarrhea. Expert Opin BiolTher 2012; 12: 395–410
- Ethelberg S. et al. Risk factors for diarrhea among children in an industrialized country / // Epidemiology. – 2006. – Vol. 17(1). – Р. 24–30
- Кохан Е.П. Диагностика и хирургические методы лечения больных хронической абдоминальной ишемией / Е.П.Кохан, С.А. Белякин, В.А. Иванов и др. // Ангиология и сосудистая хирургия. — 2010. — № 4. — С. 135-138
- Mensink P.B. Chronic gastrointestinal ischaemia: shifting paradigms / P.B. Mensink, L.M. Moons, E.J. Kuipers // Gut. — 2010 Nov 29
- Kolkman J.J. Diagnosis and management of splanchnic ischemia / J.J. Kolkman, M. Bargeman, A.B. Huisman, R.H. Geelkerken // World J. Gastroenterol. — 2008 Dec 28. — 14(48). — 7309-20
- Fargeaudou Y. Chronic mesenteric ischemia: endovascular management / Y. Fargeaudou, X. Dray [et all] // Radiology — 2008.-Vol. 89 (1).-P.68-70
- Chang R.W. Update in management of mesenteric ischemia / R.W. Chang, J.B. Chang, W.E. Longo // World J. Gastroenterol. – 2006. – Vol. 12, № 20. – Р. 3243-3247
- Oldenburg A.W. Acute mesenteric ischemia. / A.W. Oldenburg, L.L. Lau, Th.J. Rodenberg [et al.] // Arch. Int. Med. – 2004. – Vol. 164, № 10. – Р.1054-1065
- Den Hartog-Jager F.C., P.Cohen, M. van Haastert. Late radiation inyuri of the rectum and sigmoid colon: Barium findings in 92 patiends // Br. J. Radiol. – 1989. – Vol. 62. – P. 807
- Novak J.M., Collins J.T., Donowitz M. et al. Effect of radiation on the human gastrointestinal tract // J. Clin. Gastroenterol. – 1979. – Р. 1–9
- Гончарик И.И. Радиационный (лучевой) колит и энтерит // Военная медицина. – 2010. – № 4. – С. 119–121
- Бардычев М.С., Цыб А.Ф. Местные лучевые повреждения – М.: Медицина, 1985. – 240 с.
- Салофальк – многообразие лекарственных форм месалазина для лечения различных заболеваний кишечника. Схемы терапии при различных заболеваниях и синдромах: Методическая разработка. – Dr. FalkFarma, 2011. – 31 с.
- Cotti G., Seid V.,Araujo S. et al. Conservative therapies for hemorrhagic radiation proctitis: a review // Rev. Hosp. Clín. Fac. Med. – 2003. – Vol. 58, No. 5. – P. 284–292
- Mayo Clinic // Ulcerative colitis. — 2021.
Гемоколит у детей

Гемоколит у детей – это воспаление стенки толстого кишечника, которое сопровождается появлением крови в каловых массах. Патология возникает при кишечных инфекциях с инвазивной диареей, неинфекционных воспалительных заболеваниях, тяжелых аллергических реакциях. Помимо кровянистых примесей в стуле, пациентов беспокоят боли в животе, диарея и другие диспепсические расстройства, интоксикационный синдром. Для диагностики назначают лабораторные анализы кала и крови, методы инструментальной визуализации (УЗИ, рентгенографию, эндоскопию). Лечение имеет этиопатогенетическую направленность и определяется основным заболеванием.
МКБ-10
А.09.0 К52.9



- Причины
- Патогенез
- Симптомы гемоколита у детей
- Осложнения
- Диагностика
- Лечение гемоколита у детей
- Консервативная терапия
- Хирургическое лечение
Общие сведения
Гемоколит – синдром, который отражает локализацию и тип патологического процесса в кишечнике. Он не является самостоятельной нозологической единицей в медицинской классификации, поскольку диагноз устанавливают по основному заболеванию, вызвавшему поражение толстой кишки. Гемоколит составляет около 8% всех случаев диарейного синдрома у детей, является предиктором тяжелого течения заболевания и требует неотложного начала терапии, поэтому он представляет актуальную проблему современной педиатрии.

Гемоколит у детей
Причины
Гемоколиты у детей возникают под влиянием инфекционных и неинфекционных факторов. Выделяют несколько групп причин гемоколита:
- ОКИ. Чаще всего возникают на фоне острых кишечных инфекций, протекающих с инвазивным типом диареи. В этом случае возбудители оказывают прямое повреждающее действие на стенку толстой кишки. К типичным бактериальным ОКИ относят дизентерию, иерсиниоз, кампилобактериоз и сальмонеллез. Реже патология связана с гельминтозами и протозойными инвазиями, прежде всего с амебиазом.
- Воспалительные болезни кишечника. Причиной кровянистого стула могут быть неспецифический язвенный колит (НЯК) и болезнь Крона. В этом случае явления гемоколита беспокоят пациента длительное время, протекают с периодами обострения и ремиссии.
- Аллергические заболевания. В педиатрической практике аллергические колиты чаще всего связаны с непереносимостью белков коровьего молока. Патология может быть спровоцирована употреблением орехов, шоколада, рыбы и морепродуктов.
- Прием антибиотиков. Гемоколит – проявление антибиотико-ассоциированной диареи, которая связана с активацией бактерии Cl. difficile. Симптоматика чаще развивается после длительного курса антибиотикотерапии, комбинации нескольких противомикробных препаратов, применения мощных «антибиотиков резерва».
К синдрому гемоколита могут относиться заболевания, не имеющие воспалительного компонента. Самыми распространенными представителями этой группы являются хирургические патологии: инвагинация кишечника, полипоз толстой кишки, дивертикул Меккеля. Реже кровавый стул наблюдается при анальной трещине, травматизации прямой кишки инородными телами. У новорожденных геморрагический кишечный синдром бывает при интранатальном заглатывании крови матери.
Патогенез
Необходимо детальнее остановиться на механизме развития инвазивного варианта диареи, поскольку именно он является ведущей причиной гемоколита в педиатрической практике. На первом этапе патогенеза происходит прикрепление микробных агентов к эпителиальным клеткам кишечника, что приводит к развитию воспаления. Бактериальная колонизация сопровождается проникновением патогенов в стенку кишки и ее микроповреждениями.
На фоне бактериальной инвазии нарушаются все функции кишечника, в частности всасывание воды и электролитов из просвета в стенку кишки. Это сопровождается усилением перистальтики, повышением осмолярности химуса, усиленной экссудацией воды через поврежденную поверхность толстого кишечника. Выделение крови обусловлено прямым повреждением кишки, разрывом капилляров и образованием раневой поверхности.

Гемоколит у детей
Симптомы гемоколита у детей
Патогномоничным проявлением патологии являются видимые примеси крови в стуле. Симптом имеет различную интенсивность: от единичных кровянистых прожилок до большого количества крови, что может трактоваться как кишечное кровотечение. При высоком расположении патологического очага относительно толстого кишечника кровь перемешана с каловыми массами, поражение сигмовидной и прямой кишки характеризуется поверхностными кровянистыми прожилками.
Большинство случаев гемоколита у детей сопровождаются выраженным болевым синдромом. Пациенты младшего возраста не могут точно указать, где у них болит, старшие дети зачастую жалуются на боли внизу живота, особенно в левой подвздошной области. Также пациентов беспокоят болезненные позывы к дефекации, вздутие живота и урчание в кишечнике. На фоне таких симптомов отсутствует аппетит, возможна сильная жажда.
Хронические воспалительные патологии зачастую сопровождаются болями в мышцах и суставах, проявлениями афтозного стоматита, узловатой эритемы. У некоторых детей определяется иридоциклит, склерозирующий холангит, телеангиэктазии на коже и слизистых оболочках. При дивертикулезе во время дефекации наблюдается безболезненное выделение крови. Для инвагинаций характерны сильнейшие боли перед манифестацией гемоколита.
Осложнения
При отсутствии адекватной и своевременной терапии синдром гемоколита у детей сопровождается тяжелыми последствиями. К числу острых осложнений патологии относят гемолитико-уремический синдром, перфорацию кишечника с развитием перитонита, токсическую дилатацию кишки. При бактериальной этиологии геморрагического колита есть риск инфекционно-токсического шока, который сопровождается нарушением работы сердечно-сосудистой и дыхательной систем.
Массивная кровопотеря чревата развитием анемического синдрома, снижением перфузии и оксигенации головного мозга, нарушениями сознания. Длительные наблюдения за реконвалесцентами после гемоколита подтверждают повышенный риск развития синдрома раздраженного кишечника у таких пациентов. Перенесенные ОКИ с геморрагической диареей увеличивают вероятность аутоиммунных воспалительных поражений ЖКТ в будущем.
Диагностика
Осмотр ребенка с гемоколитом проводится врачом-педиатром, по показаниям к обследованию привлекают детского инфекциониста и хирурга. Диагностика начинается со сбора анамнеза: рацион питания за последние несколько дней, недавние поездки в экзотические страны, применение новых лекарств или витаминов. Далее проводится физикальное исследование с пальпацией живота и проверкой перитонеальных симптомов. План расширенной диагностики составляют следующие методы:
- УЗИ органов брюшной полости. Эхосонография — базовый метод, который назначается всем детям с жалобами на боль в животе, диарею и кровянистые примеси в каловых массах. По результатам диагностики удается обнаружить признаки врожденных или приобретенных органических заболеваний, исключить или подтвердить острую хирургическую патологию.
- Рентгенография ЖКТ.Обзорная рентгенограмма выполняется при поступлении ребенка в стационар. После ликвидации явлений гемоколита и диареи по показаниям проводят исследование с контрастированием. Такой вид рентгенографии необходим, чтобы оценить строение кишечника, состояние его внутренней поверхности, наличие язвенных дефектов и других причин кровотечения.
- Колоноскопия. Диагностика назначается при подозрении на воспалительные патологии кишечника, чтобы осмотреть внутреннюю стенку кишки, выявить характерные признаки болезни Крона или НЯК, взять участки слизистой для биопсии, если это необходимо. Для уточнения диагноза могут использовать видеокапсульную эндоскопию.
- Анализы кала. При копрологическом исследовании определяют включения слизи, большое количество эритроцитов, лейкоцитов и клеток кишечного эпителия. О нарушении пищеварительной функции свидетельствуют включения крахмала, непереваренной клетчатки, мышечных волокон. Бактериологический метод диагностики используется для верификации кишечной инфекции и точного определения возбудителя.
- Анализы крови. При гемоколите обязательно проводится клиническое и биохимическое исследование крови, оценка ее свертывающей способности. Для подтверждения кишечных инфекций выполняются серологические реакции, направленные на выявление специфических антител в крови и нарастания их титров.

Осмотр ребенка педиатром
Лечение гемоколита у детей
Консервативная терапия
Появление крови в кале – показание к госпитализации пациента в детское инфекционное или хирургическое отделение. Лечение начинается в кратчайшие сроки и включает несколько направлений: устранение первопричины гемоколита, борьбу с инфекционно-токсическим синдромом, нормализацию водно-электролитного равновесия и показателей периферической крови. При гемоколите у детей применяются следующие группы лекарств:
- Антибиотики. Основным методом лечения инфекционного гемоколита является антибиотикотерапия. Противомикробные препараты назначаются всем пациентам с кровью в стуле, независимо от тяжести заболевания и возраста. На первом этапе лекарства подбираются эмпирически с учетом вероятных возбудителей, после получения результатов микробиологической диагностики терапевтическую схему корректируют.
- Растворы для регидратации. При удовлетворительном состоянии ребенка и отсутствии многократной рвоты показана оральная регидратация, для которой применяют растворы с оптимальным содержанием микроэлементов и глюкозы. Тяжелые формы гемоколита требуют быстрой парентеральной регидратации.
- Гемостатики. Медикаменты используются по строгим показаниям при лабораторно подтвержденных нарушениях гемостаза. В педиатрии с этой целью назначают свежезамороженную плазму, криопреципитат, витамин К и другие факторы свертывания.
- Противовоспалительные средства. Лекарства применяются при хронических воспалительных поражениях кишечника. Препараты назначаются длительными курсами по индивидуальной схеме, чтобы уменьшить интенсивность патологического процесса, убрать симптоматику, предупредить прогрессирование патологии.
- Пробиотики. Препараты с лактобактериями, бифидобактериями и сахаромицетами чаще всего назначаются при диарее с кровью на фоне лечения антибиотиками. Они также используются при других формах гемоколита, чтобы восстановить нормальную микрофлору кишечника, улучшить пищеварительную функцию, избавить ребенка от метеоризма и других диспепсических симптомов.
- Энтеросорбенты. Препараты фиксируют бактериальные агенты на своей поверхности, ускоряя выздоровление больных кишечными инфекциями с гемоколитом. Сорбенты обладают вяжущим действием и способствуют лечению диареи. Препаратами выбора для детей являются «белые» алюмосиликатные средства, которые имеют высокий профиль безопасности и эффективности.
Хирургическое лечение
Плановые или экстренные операции проводятся при кровоточащем полипозе, инвагинации и других хирургических причинах гемоколита. Необходимость, сроки и объем оперативного вмешательства определяются после консультации детского хирурга и всестороннего обследования пациента. В послеоперационном периоде продолжается поддерживающая терапия ферментами, пробиотиками, обезболивающими и дезинтоксикационными средствами.
Прогноз и профилактика
Неосложненное течение гемоколита характерно для детей школьного возраста, которые не имеют сопутствующих соматических патологий и иммунодефицитов. Сомнительные прогнозы при диагностике патологии у детей до 3 лет, наличии коллапса, тяжелого интоксикационного синдрома. Своевременная медицинская помощь позволяет сохранить жизнь и здоровье таким пациентам, но существует вероятность острых и отдаленных осложнений.
Индивидуальные превентивные меры включают обучение ребенка правилам личной гигиены, тщательное мытье и термическую обработку продуктов, ограничение контакта с бродячими животными. При инфекционном гемоколите для профилактики заражения окружающих по окончанию терапии проводят контрольное исследование кала, по результатам которого ребенок получает допуск к посещению организованных коллективов.
Литература
1. Синдром геморрагического колита у детей: этиологическая структура в инфекционной клинике/ О.В. Молочкова// Действие инфекции. – 2021. – №4.
2. Клинико-лабораторные особенности острых кишечных инфекций с синдромом гемоколита у детей / О.И. Климова, Н.В. Гончар, Л.А. Алексеева, Ю.В. Лобзин // Журнал инфектологии. – 2019. – №3.
3. Синдром гемоколита при острых кишечных инфекциях у детей: клинико-лабораторные особенности/ И.В. Иванов, О.С. Сидорова, Г.М. Филиппова, О.Е. Ефименко// Бюллетень медицинской науки. – 2017. – №2.
4. Острые кишечные инфекции у детей: методические указания/ С.В. Кузнецов, О.Н. Ольховская, Т.А. Кирсанова, Т.С. Жаркова. – 2014.
Источник https://probolezny.ru/kolit/
Источник https://www.krasotaimedicina.ru/diseases/children/hemocolitis