Эпилепсия причины, симптомы, методы лечения и профилактики
Эпилепсия — заболевание нервной системы, отличается повторяющимися приступами с различной симптоматикой. Единично случившийся припадок не расценивается, как полноценное заболевание. Эпилепсия характеризуется постепенным увеличением частоты приступов. Требуется консультации невролога.
Поделиться:
Разновидности
Признаки заболевания зависят от разновидности припадка. Кроме классического выделяют следующие виды болезни: Каталептическая. Основная причина возникновения — эмоциональное перенапряжение. Приступ эпилепсии развивается при сильных эмоциях. Характеризуется сохранением сознания. Больной во время приступа постепенно садится на пол. Нарколептическая. Характеризуется возникновением резкого желания лечь спать. Больной может погрузиться в сон в любом положении тела. Разбудить человека сразу не удастся. После припадка больной пребывает в хорошем самочувствии. Истерическая. Причина возникновения — психическая травма ранее. Приступ развивается в присутствии людей. Больной постепенно садится на пол, пребывая в это время в сознании. Длится на протяжении 30 минут. Пациент стучит верхними и нижними конечностями, катается по земле. Врождённая или идиопатическая. Развивается по причинам, которые невозможно точно установить. Предположительно, врождённая эпилепсия обусловлена генетической предрасположенностью. Может протекать в любой форме — лобной, височной или затылочной, с судорожными приступами или без них. Приобретённая. Развивается после перенесенных черепно-мозговых травм, инфекционных заболеваний головного мозга, например, энцефалита или менингита. Проблему также провоцируют опухоли мозга, инсульты, рассеянный склероз, сильные интоксикации. Симптоматика также зависит от формы — лобной, височной, теменной, судорожной или бессудорожной. Симптоматическая. Заболевание связано с черепно-мозговыми травмами, опухолями головы и шеи, инфекционными заболеваниями, тяжёлыми интоксикациями. Проявляется симптоматическая эпилепсия многократными приступами с судорогами и потерей сознания. Джексоновская. Развивается при образовании в головном мозге органической патологии — абсцесса, аневризмы, опухоли, то есть свидетельствует об органическом поражении головного мозга. Провоцирует преимущественно локальные судороги в одной части тела, которые по мере прогрессирования болезни становятся генерализованными. Лобная. Проявления приступов зависят от того, какая часть лобной доли вовлечена. Эпилептическая активность может провоцировать неконтролируемые действия, наплыв многочисленных мыслей и их резкую остановку, неожиданные эмоции. Затылочная. Эта форма заболевания распространена меньше остальных. Провоцирует у пациентов нарушения со стороны зрения, например, мигающие образы перед глазами, потерю части зрения, бесконтрольные движения глаз, дрожание век. Височная. Самый распространенный вид эпилепсии. Больному испытывает дежавю, ему кажется, что он переживал некоторые ощущения, события, чувствовал запахи и звуки. У него повторяются эмоции и чувства, например, гнев или восхищение. Алкогольная. Развивается у людей с хроническим алкоголизмом и тех, кто никогда не пил, после разового злоупотребления. Провоцирует бесконтрольные движения, например, когда пациент начинает раздеваться или кружиться на месте. В тяжёлых случаях приводит к психозам. Бессудорожная.> Специфическая разновидность эпилепсии, при которой у пациента не происходят судороги, но случаются приступы кратковременного отключения сознания. Пациент внезапно перестает двигаться, его взгляд фиксируется в одной точке, речь обрывается. Через несколько секунд сознание возвращается, воспоминания о приступе отсутствуют.
Статью проверил
Коновалова Г. Н. Невролог • стаж 44 года
Дата публикации: 24 Марта 2021 года Дата проверки: 22 Февраля 2023 года
Причины
- инсульт;
- новообразования злокачественного характера в области головного мозга;
- нехватка кислорода после рождения;
- изменения в структуре мозга;
- черепно-мозговая травма;
- заболевания вирусного характера;
- наследственный фактор;
- абсцесс головного мозга;
- эмболия;
- менингит;
- токсикоз матери во время беременности провоцирует прогрессирование эпилепсии у детей;
- внутренние кровоизлияния в области головного мозга;
- тяжёлое течение гипоксии;
- распространение инфекционного заболевания на головной мозг;
- органические болезни, например, киста;
- длительный приём антибактериальных лекарств;
- склероз рассеянного характера;
- атеросклеротическое поражение сосудов;
- интоксикация свинцом;
- резкий отказ от приёма снотворных медикаментозных средств;
- резкий отказ от употребления спиртных напитков;
- курение, приём наркотических препаратов.
Симптомы эпилепсии
Перед припадком отмечают следующую симптоматику:
- постоянная усталость;
- нарушения режима сна;
- отсутствие аппетита;
- частые головные боли;
- раздражительность больного.
Приступ характеризуется следующими признаками:
- тонические судороги, голова больного запрокидывается;
- венозные каналы в области шеи набухают;
- кожные покровы лица бледнеют;
- челюсти сжимаются;
- дыхание сопровождается хрипами и шумом, объясняется скоплением секреции слюнных желез;
- выделение пены изо рта, возможны примеси кровеносных телец;
- зрачки расширены, отсутствует реакция на изменение света;
- непроизвольное мочеиспускание.
В зависимости от разновидности эпилептического синдрома возможные следующие симптомы:
- болезненные ощущения в области сердца;
- усиленная работа потовых желез;
- дезориентация;
- постоянное чувство тревожности;
- потеря сознания;
- сильное напряжение мышечных тканей;
- пристальный взгляд на одном объекте;
- беспричинное замирание;
- нарушения работы речевого аппарата;
- сильные болезненные ощущения;
- чувство стягивания кожных покровов.
Первая помощь при эпилепсии
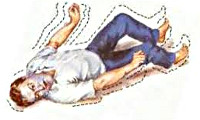
Если больной почувствовал приступ ауры, окружающим нужно вызвать неотложную помощь и до ее приезда сделать следующее:
- помочь ему лечь дальше от травмирующих предметов;
- расстегнуть одежду, особенно тесный воротник;
- подложить под голову что-то мягкое.
Первая помощь при приступе эпилепсии, который начался внезапно, заключается в следующем:
- пациента нельзя переносить, кроме тех случаев, когда он упал в опасном месте, например, на лестнице или дороге;
- нужно помочь ему занять удобное положение, при обильном выделении слюны и рвоте положить на бок, чтобы он не захлебнулся;
- следить, чтобы пациент не запрокинул голову, иначе может запасть язык.
Все действия нужно выполнять осторожно, без применения грубой силы. Разжимать рот больному не нужно, даже если он прикусил язык — так можно повредить зубы и ротовую полость.
Цитата от специалиста ЦМРТ

Бортневский Александр Евгеньевич Рентгенолог • Стаж 18 лет
Цитата от специалиста ЦМРТ
Одно из важнейших правил: не надо пытаться разжать человеку зубы руками или какими-то твердыми предметами. В приступе пациенты сжимают челюсти с огромной силой. Они могут сжать их так, что отломится зуб, который может попасть в дыхательные пути. А это может привести к летальному исходу.
В остальном важно уберечь человека от травм. У меня был пациент, у которого впервые в жизни развился судорожный припадок, когда он стоял в очереди. Он упал и сломал себе челюсть. Если бы его кто-то поймал, этого бы не произошло.
Бортневский Александр Евгеньевич Рентгенолог • Стаж 18 лет
Стадии развития эпилепсии
Судорожный припадок подразумевает несколько стадий:
- предвестники припадка, за 3 — 7 дней до приступа развиваются мигрени, портится настроение. Больной становится раздражительным;
- аура, данная стадия подразумевает начало эпилептического приступа, больной находится в сознании и все запоминает. Симптомы зависят от индивидуальных особенностей организма. Часто пациенты жалуются на пугающие галлюцинации, неприятные запахи;
- тоническая стадия, характеризуется потерей сознания. Больной падает, бледнеют кожные покровы, мышечные ткани расслабляются, признаки жизни отсутствуют. Длительность тонической стадии составляет не более 60 секунд;
- клоническая стадия, больной начинает дышать после тонической фазы, развиваются судороги. Из ротовой полости выделяется пена. Длительность — не более 3 минут. После клонической стадии развивается кома и глубокий сон. Больной не помнит происходящего ранее.
Осложнения
Эпилепсия во всех случаях сопровождается осложнениями. Даже единичный припадок травмирует нервные окончания, провоцирует отёчность. Во время приступа имеется вероятность летального исхода. При отсутствии лечения нарушается работа мозга, врачи отмечают отмирание нейронных клеток. Больной страдает от расстройств психоэмоционального характера. Нарушается физическое развитие, ухудшается память, концентрация внимания, умственная активность. Прогрессирует эпилептический статус, характеризуется чередованием приступов, больной не приходит в сознание, развивается отёк мозга.
Диагностика
Дифференциальная диагностика эпилепсии проводится, чтобы исключить другие заболевания со схожими симптомами, например, истерию. Врач просит больного или его близких рассказать о характере приступа — как он начался и сколько длился, как человек упал. Например, при эпилепсии больной падает резко, а при истерии — медленно оседает на пол.
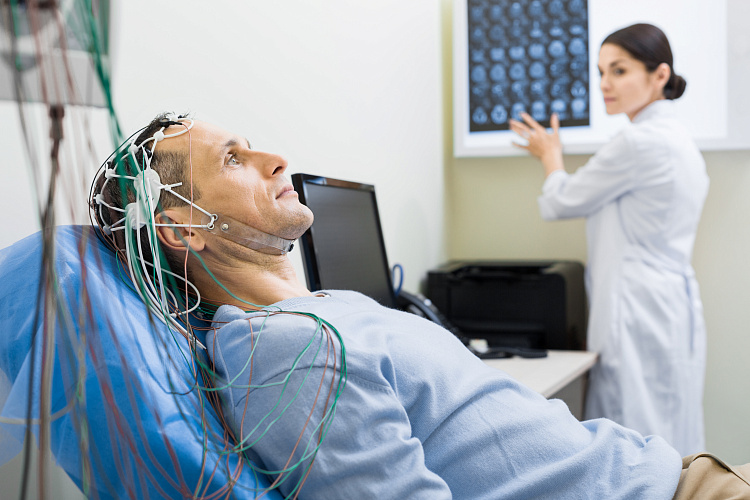
ЭЭГ при эпилепсии — основной метод обследования, который позволяет оценить состояние головного мозга. В ходе диагностики врач определяет, формируется ли в коре головного мозг патологический разряд.
Другие методы диагностики, например, КТ и МРТ головного мозга, назначают при формах заболевания, связанных со структурными изменениями головного мозга. Эти методы позволяют визуализировать патологии в сером веществе. Анализ крови нужен при подозрении на алкогольную эпилепсию.
Эпилепсия
Эпилепсия — это состояние, характеризующееся повторными (более двух) эпилептическими приступами, не спровоцированными какими-либо немедленно определяемыми причинами. Эпилептический приступ — клиническое проявление аномального и избыточного разряда нейронов мозга, вызывающего внезапные транзиторные патологические феномены (чувствительные, двигательные, психические, вегетативные симптомы, изменения сознания). Следует помнить, что несколько спровоцированных или обусловленных какими-либо отчетливыми причинами (опухоль мозга, ЧМТ) эпилептических приступов не свидетельствуют о наличии у пациента эпилепсии.
МКБ-10
G40 Эпилепсия
- Классификация
- Симптомы эпилепсии
- Диагностика
- Лечение эпилепсии
- Консервативная терапия
- Хирургическое лечение
Общие сведения
Эпилепсия — состояние, характеризующееся повторными (более двух) эпилептическими приступами, не спровоцированными какими-либо немедленно определяемыми причинами. Эпилептический приступ — клиническое проявление аномального и избыточного разряда нейронов мозга, вызывающего внезапные транзиторные патологические феномены (чувствительные, двигательные, психические, вегетативные симптомы, изменения сознания). Следует помнить, что несколько спровоцированных или обусловленных какими-либо отчетливыми причинами (опухоль мозга, ЧМТ) эпилептических приступов не свидетельствуют о наличии у пациента эпилепсии.

Классификация
Согласно международной классификации эпилептических приступов выделяют парциальные (локальные, фокальные) формы и генерализированную эпилепсию. Приступы фокальной эпилепсии подразделяют на: простые (без нарушений сознания) — с моторными, соматосенсорными, вегетативными и психическими симптомами и сложные — сопровождаются нарушением сознания. Первично-генерализованные приступы происходят с вовлечением в патологический процесс обоих полушарий мозга. Типы генерализированных приступов: миоклонические, клонические, абсансы, атипичные абсансы, тонические, тонико-клонические, атонические.
Существуют неклассифицированные эпилептические приступы — не подходящие ни под один из вышеописанных видов приступов, а также некоторые неонатальные приступы (жевательные движения, ритмичные движения глаз). Выделяют также повторные эпилептические приступы (провоцируемые, циклические, случайные) и длительные приступы (эпилептический статус).
Симптомы эпилепсии
В клинической картине эпилепсии выделяют три периода: иктальный (период приступа), постиктальный (постприступный) и интериктальный (межприступный). В постиктальном периоде возможно полное отсутствие неврологической симптоматики (кроме симптомов заболевания, обусловливающего эпилепсию — черепно-мозговая травма, геморрагический или ишемический инсульт и др.).
Выделяют несколько основных видов ауры, предваряющей сложный парциальный приступ эпилепсии — вегетативную, моторную, психическую, речевую и сенсорную. К наиболее частым симптомам эпилепсии относятся: тошнота, слабость, головокружение, ощущение сдавления в области горла, чувство онемения языка и губ, боли в груди, сонливость, звон и/или шум в ушах, обонятельные пароксизмы, ощущение комка в горле и др. Кроме того, сложные парциальные приступы в большинстве случаев сопровождаются автоматизированными движениями, кажущимися неадекватными. В таких случаях контакт с пациентом затруднен либо невозможен.
Вторично-генерализированный приступ начинается, как правило, внезапно. После нескольких секунд, которые длится аура (у каждого пациента течение ауры уникально), пациент теряет сознание и падает. Падение сопровождается своеобразным криком, который обусловлен спазмом голосовой щели и судорожным сокращением мышц грудной клетки.
Далее наступает тоническая фаза приступа эпилепсии, названная так по типу судорог. Тонические судороги — туловище и конечности вытягиваются в состоянии сильнейшего напряжения, голова запрокидывается и/или поворачивается в сторону, контралатеральную очагу поражения, дыхание задерживается, набухают вены на шее, лицо становится бледным с медленно нарастающим цианозом, челюсти плотно сжаты. Продолжительность тонической фазы приступа — от 15 до 20 секунд.
Затем наступает клоническая фаза приступа эпилепсии, сопровождающаяся клоническими судорогами (шумное, хриплое дыхание, пена изо рта). Клоническая фаза продолжается от 2 до 3 минут. Частота судорог постепенно снижается, после чего наступает полное мышечное расслабление, когда пациент не реагирует на раздражители, зрачки расширены, реакция их на свет отсутствует, защитные и сухожильные рефлексы не вызываются.
Наиболее распространенные типы первично-генерализированных приступов, отличающихся вовлечением в патологический процесс обоих полушарий мозга — тонико-клонические приступы и абсансы. Последние чаще наблюдаются у детей и характеризуются внезапной кратковременной (до 10 секунд) остановкой деятельности ребенка (игры, разговор), ребенок замирает, не реагирует на оклик, а через несколько секунд продолжает прерванную деятельность. Пациенты не осознают и не помнят припадков. Частота абсансов может достигать нескольких десятков в сутки.
Диагностика
Диагностирование эпилепсии должно основываться на данных анамнеза, физикальном обследовании пациента, данных ЭЭГ и нейровизуализации (МРТ и КТ головного мозга). Необходимо определить наличие или отсутствие эпилептических приступов по данным анамнеза, клинического осмотра пациента, результатам лабораторных и инструментальных исследований, а также дифференцировать эпилептические и иные приступы; определить тип эпилептических приступов и форму эпилепсии; ознакомить пациента с рекомендациями по режиму, оценить необходимость медикаментозной терапии, ее характер и вероятность хирургического лечения. Несмотря на то, что диагностика эпилепсии основывается, прежде всего, на клинических данных, следует помнить, что при отсутствии клинических признаков эпилепсии данный диагноз не может быть поставлен даже при наличии выявленной на ЭЭГ эпилептиформной активности.
Диагностикой эпилепсии занимаются неврологи и эпилептологи. Основным методом обследования пациентов с диагнозом «эпилепсия» является ЭЭГ, которая не имеет противопоказаний. ЭЭГ проводят всем без исключения пациентам в целях выявления эпилептической активности. Чаще других наблюдаются такие варианты эпилептической активности, как острые волны, спайки (пики), комплексы «пик — медленная волна», «острая волна — медленная волна». Современные методы компьютерного анализа ЭЭГ позволяют определить локализацию источника патологической биоэлектрической активности. При проведении ЭЭГ во время приступа эпилептическая активность регистрируется в большинстве случаев, в интериктальном периоде ЭЭГ нормальная у 50% пациентов.
На ЭЭГ в сочетании с функциональными пробами (фотостимуляция, гипервентиляция) изменения выявляют в большинстве случаев. Необходимо подчеркнуть, что отсутствие эпилептической активности на ЭЭГ (с применением функциональных проб или без них) не исключает наличие эпилепсии. В таких случаях проводят повторное обследование либо видеомониторинг проведенной ЭЭГ.
В диагностике эпилепсии наибольшую ценность среди нейровизуализационных методов исследования представляет МРТ головного мозга, проведение которой показано всем пациентам с локальным началом эпилептического припадка. МРТ позволяет выявить заболевания, повлиявшие на провоцированный характер приступов (аневризма, опухоль) либо этиологические факторы эпилепсии (мезиальный темпоральный склероз). Пациентам с диагнозом «фармакорезистетная эпилепсия» в связи с последующим направлением на хирургическое лечение также проводят МРТ для определения локализации поражения ЦНС. В ряде случаев (пациенты преклонного возраста) необходимо проведение дополнительных исследований: биохимический анализ крови, осмотр глазного дна, ЭКГ.
Приступы эпилепсии необходимо дифференцировать с другими пароксизмальными состояниями неэпилептической природы (обмороки, психогенные приступы, вегетативные кризы).
Лечение эпилепсии
Консервативная терапия
Все методы лечения эпилепсии направлены на прекращение приступов, улучшение качества жизни и прекращение приема лекарственных средств (на стадии ремиссии). В 70% случаев адекватное и своевременное лечение приводит к прекращению приступов эпилепсии. Прежде чем назначать противоэпилептические препараты необходимо провести детальное клиническое обследование, проанализировать результаты МРТ и ЭЭГ. Пациент и его семья должны быть проинформированы не только о правилах приема препаратов, но и о возможных побочных эффектах. Показаниями к госпитализации являются: впервые в жизни развившийся эпилептический приступ, эпилептический статус и необходимость хирургического лечения эпилепсии.
Одним из принципов медикаментозного лечения эпилепсии является монотерапия. Препарат назначают в минимальной дозе с последующим ее увеличением до прекращения приступов. В случае недостаточности дозы необходимо проверить регулярность приема препарата и выяснить, достигнута ли максимально переносимая доза. Применение большинства противоэпилептических препаратов требует постоянного мониторинга их концентрации в крови. Лечение прегабалином, леветирацетамом, вальпроевой кислотой начинают с клинически эффективной дозы, при назначении ламотриджина, топирамата, карбамазепина необходимо проводить медленное титрование дозы.
Лечение впервые диагностированной эпилепсии начинают как с традиционных (карбамазепин и вальпроевая кислота), так и с новейших противоэпилептических препаратов (топирамат, окскарбазепин, леветирацетам), зарегистрированных для применения в режиме монотерапии. При выборе между традиционными и новейшими препаратами необходимо принять во внимание индивидуальные особенности пациента (возраст, пол, сопутствующая патология). Для лечения неидентифицированных приступов эпилепсии применяют вальпроевую кислоту.
При назначении того или иного противоэпилептического препарата следует стремиться к минимально возможной частоте его приема (до 2 раз/сутки). За счет стабильной концентрации в плазме препараты пролонгированного действия более эффективны. Доза препарата, назначенная пожилому пациенту, создает более высокую концентрацию в крови, чем аналогичная доза препарата, назначенная пациенту молодого возраста, поэтому необходимо начинать лечение с малых доз с последующим их титрованием. Отмену препарата проводят постепенно, учитывая форму эпилепсии, ее прогноз и возможность возобновления приступов.
Хирургическое лечение
Фармакорезистентные эпилепсии (продолжающиеся приступы, неэффективность адекватного противоэпилептического лечения) требуют дополнительного обследования пациента для решения вопроса о оперативном лечении. Предоперационное обследование должно включать в себя видео-ЭЭГ регистрацию приступов, получение достоверных данных о локализации, анатомических особенностях и характере распространения эпилептогенной зоны (МРТ).
На основе результатов вышеперечисленных исследований определяется характер оперативного вмешательства: хирургическое удаление эпилептогенной ткани мозга (кортикальная топэтомия, лобэктомия, гемисферэктомия, мультилобэктомия); селективная операция (амигдало-гиппокампэктомия при височной эпилепсии); каллозотомия и функциональное стереотаксическое вмешательство; вагус-стимуляция.
Существуют строгие показания к каждому из вышеперечисленных хирургических вмешательств. Их проведение возможно только в специализированных нейрохирургических клиниках, располагающих соответствующей техникой, и при участии высококвалифицированных специалистов (нейрохирурги, нейрорадиологи, нейропсихологии, нейрофизиологи и др.).
Прогноз и профилактика
Прогноз на трудоспособность при эпилепсии зависит от частоты приступов. На стадии ремиссии, когда приступы возникают все реже и в ночное время, трудоспособность пациента сохраняется (в условиях исключения работы в ночную смену и командировок). Дневные приступы эпилепсии, сопровождающиеся потерей сознания, ограничивают трудоспособность пациента.
Эпилепсия оказывает влияние на все стороны жизни пациента, поэтому является значимой медико-социальной проблемой. Одна из граней этой проблемы — скудость знаний об эпилепсии и связанная с этим стигматизация пациентов, суждения которых о частоте и выраженности психических нарушений, сопровождающих эпилепсию, зачастую необоснованны. Подавляющее большинство пациентов, получающих правильное лечение, ведут обычный образ жизни без приступов.
Профилактика эпилепсии предусматривает возможное предотвращение ЧМТ, интоксикаций и инфекционных заболеваний, предупреждение возможных браков между больными эпилепсией, адекватное снижение температуры у детей с целью предотвращения лихорадки, последствием которой может стать эпилепсия.
Источник https://cmrt.ru/zabolevaniya/golovnogo-mozga/epilepsiya/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/epilepsy