Консервативное лечение болезни Пейрони

В настоящий момент не получено данных, соответствующих критериям доказательной медицины, о наличии эффективных препаратов для консервативного лечения болезни Пейрони. Однако это не позволяет отказаться от применения средств, которые в острую воспалительную фазу снижают интенсивность болевых ощущений, уменьшают площадь воспаления, способствуют образованию фиброзной бляшки меньшего размера и плотности.
Пероральные препараты
Витамин Е. Применение витамина Е обусловлено его антиоксидантными свойствами, минимальными побочными эффектами и низкой стоимостью. Использование препарата возможно также в послеоперационном периоде. Нет статистически достоверных данных, подтверждающих его эффективность.
Прокарбазин. Есть предположение, что прокарбазин ингибирует интенсивную пролиферацию фибробластов. Однако, выраженные побочные эффекты: лейкопения, тромбоцитопения, бессонница, головокружение, атаксия, выраженная головная боль, диспепсия, кожная сыпь и отсутствие достоверных данных о его клинической эффективности существенно ограничивают его применение.
Парааминобензоат. Предполагается, что препарат ингибирует пролиферацию фибробластов, секрецию мукополисахаридов и гликозаминогликанов, повышает степень утилизации кислорода в тканях и угнетает фибриногенез. Возможны побочные эффекты, такие как анорексия, тошнота. Нет статистически достоверных данных, подтверждающих его эффективность.
Тамоксифен. Препарат способствует высвобождению трансформирующего фактора роста (TGF-P) из фибробластов, это способствует деактивации макрофагов и Т-лимфоцитов и уменьшению воспалительной реакции. Возможны побочные эффекты: снижение либидо, уменьшение объема эякулята, алопеция. Нет статистически достоверных данных, подтверждающих его эффективность.
Колхицин. Известно, что колхицин снижает синтез коллагена и усиливает активность коллагеназы, а также обладает значительным цитотоксическим и противовоспалительным действием. Нет статистически достоверных данных, подтверждающих его эффективность.
Ацетил L-карнитин. Препарат может применяться как в острой воспалительной фазе заболевания, так и в послеоперационном периоде. Нет статистически достоверных данных, подтверждающих его эффективность.
Местное введение препаратов
Введение препаратов непосредственно в бляшку часто приводит к дополнительной травме белочной оболочки и в фазе острого воспаления вызывает увеличение площади воспалительного процесса, что приводит к образованию бляшки большего размера. Рекомендуется использовать местную анестезию перед введением препарата в бляшку.
Стероидные гормоны. Использование глюкокортикоидов в настоящее время признано нецелесообразным вследствие невысокой эффективности и выраженных побочных эффектов: боль при введении препарата, атрофия кожи полового члена в месте инъекций и др.
Коллагеназа. Имеющиеся немногочисленные клинические данные свидетельствуют о возможной эффективности введения коллагеназы при искривлениях не более 30°, с максимальным улучшением на 15-20°.
Верапамил. Действие основано на подавлении синтеза коллагена и фибронектина с одновременным усилением активности коллагеназы экстрацеллюлярного матрикса, что позволяет уменьшить размер и жесткость бляшки. Существуют исследования, в которых достоверно доказана эффективность верапамила в плане уменьшения степени деформации полового члена. Также играют роль низкая стоимость лечения и отсутствие побочных эффектов.
Другие неинвазивные методы лечения
Экстракорпоральная ударно-волновая терапия. Основой применения этого метода лечения стал положительный опыт, накопленный ортопедами при использовании локального ударно-волнового воздействия при лечении тендопатий. Предполагалось, что лечебное действие дистанционной терапии обусловлено механическим разрушением бляшки. Результаты применения данной методики противоречивы, в большинстве случаев отсутствует статистически значимый лечебный эффект. Исследования в данном направлении продолжаются.
Чрескожный электрофорез. Методика аппликаций с применением верапамила 8 мг (иногда в комбинации в дексаметазоном 10 мг) 3 раза в нед по 20 мин в течение 3 нед может быть эффективна в лечении болезни Пейрони и требует дальнейшего исследования.
Болезнь Пейрони (искривление полового члена)


- Лечащие врачи: Уролог
- Диеты при болезни: Диета 15 стол
Общие сведения
Здоровье репродуктивной системы — важная определяющая качества жизни. Болезнь Пейрони у мужчин или фибропластическая индурация полового члена — заболевание, при котором в белочной оболочке органа появляются плотные бляшки. Формирование неэластичной ткани в фасциях и белочной оболочке приводит к деформации полового члена. Пусковым фактором заболевания является микротравма органа, а поскольку белочная оболочка — это соединительная ткань, которая плохо снабжается кровью, воспалительный процесс в ней затягивается на месяцы и даже годы. Рубцовая ткань образуется за 1–1,5 года.
Болезнь Пейрони встречается у 0,4–8% мужчин и распространена преимущественно среди пожилых. Это заболевание не угрожает жизни, но без лечения прогрессирует и в итоге искривление полового члена (медицинский термин девиация) влечет ряд интимных проблем. Выраженное искривление полового члена у мужчин вызывает нарушение гемодинамики органа, приводит к трудностям при половом акте и психологическому дискомфорту. У 30–60% больных формируется эректильная дисфункция. В связи с этим важно вовремя обратиться к врачу и начать лечение на ранней стадии, когда возможно провести коррекцию формы полового органа.
Патогенез
Ответить на вопрос «почему член кривой при данном заболевании» можно, если рассмотреть процессы, которые происходят в тканях этого органа. В основе патогенеза заболевания лежит фибропластическая индурация (уплотнение) белочной оболочки. Но фиброзная рубцовая ткань образуется не только в белочной оболочке, но и в прилегающей кавернозной ткани, что приводит к искривлению пениса.
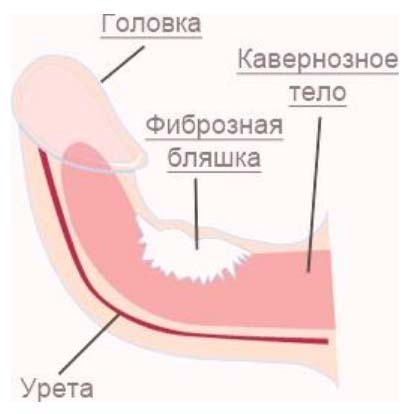
Белочная оболочка включает внутренний и наружный слой. Внутренний состоит из циркулярно расположенных коллагеновых волокон, которые формируют перегородку и опоры внутри кавернозных тел. Наружный слой представлен продольно расположенными крупными волокнами коллагена, расположенных отдельными пучками. Фиброзная дегенерация ткани с последующим образованием бляшек начинается с воспалительного процесса. Основные механизмы заболевания — микротравматизация, нарушения обмена коллагена и аутоиммунные нарушения.
Согласно посттравматической теории вследствие травмы органа развивается микрокровоизлияние, запускается ряд воспалительных процессов. В очаг устремляются макрофаги, нейтрофилы, цитокины, которые стимулируют выработку фибрина фибробластами. Он накапливается и откладывается между слоями оболочки. Одновременно воспалительные клетки синтезируют эластазу, которая разрушает эластические волокна оболочки. Асептическое воспаление протекает вяло на протяжении нескольких лет, что в итоге приводит к индурации. Определенные цитокины способствуют образованию бляшек, размеры которых разные — от нескольких миллиметров до 2 см. В зоне формирования фиброзной бляшки оболочка кавернозного тела теряет эластичность и растяжимость.
Фибропластическая индурация протекает в несколько стадий:
- I стадия — бляшка на оболочке отсутствует, но пациента беспокоят боли при эрекции, что заставляет обратиться к врачу.
- II стадия — образование фиброзно–эластической бляшки.
- III стадия — отложение в бляшке коллагеновых волокон.
- IV стадия — кальцификация бляшек.
Причина эректильной дисфункции, которая может развиться в последствии в процессе прогрессирования заболевания — гемодинамические нарушения органа. Ухудшение кровоснабжения кавернозных тел связано со сдавлением сосудов бляшкой, васкулитом и периваскулитом, которые развиваются при микротравмах оболочки. Дисфункция отмечается у 50% пациентов. Изменение структуры оболочки в области бляшки нарушает функцию эрекции. В норме при хорошем наполнении ткани кровью сдавливаются вены и блокируется отток от эректильной ткани, что формирует достаточную эрекцию. В районе бляшки механизм нарушается ввиду появления твердой бляшки и отсутствия эластичности.
Классификация
- Врожденное искривление полового члена.
- Приобретенное искривление (при болезни Пейрони или вследствие травмы органа).
Врожденная патология имеет особенности:
- молодой возраст;
- деформация проявляется во время полового созревания;
- равномерное искривление ствола органа;
- сочетание с гипоспадией (смещение отверстия мочеиспускательного канала);
- отсутствие бляшки.
Болезнь Пейрони развивается после 55–60 лет и распространенность заболевания увеличивается с возрастом. Немалый вклад в развитие болезни вносит сахарный диабет, контрактура Дюпюитрена, атеросклероз сосудов и нарушения липидного обмена. Характерным является наличие бляшки/бляшек в белочной оболочке. Самостоятельное улучшение встречается очень редко. В большинстве случаев заболевание прогрессирует, бляшки фиброзируются, что сопровождается еще большим искривлением пениса.
В клинике выделяют следующие фазы заболевания, что важно для правильного выбора лечебных мероприятий:
- Острое воспаление (манифестация) — период длится до 6 месяцев, беспокоят боли, постепенно образуются мягкие бляшки и деформация органа.
- Фибротическая фаза (стабилизация процесса) — длится до 1 года, бляшки уплотняются за счет фиброзной ткани, и они хорошо пальпируются через кожу, боль отсутствует, бляшка не увеличивается, деформация не прогрессирует.
- Кальцифирующая фаза (терминальная) — длится более года, характеризуется образованием в бляшках кальцинатов, при этом боль отсутствует, но выражено искривление в покое.
По клиническому течению выделяют:
- Болевой период — боли во время эрекции и вне ее, другие признаки отсутствуют.
- Функциональный период — искривление полового члена и боли, что затрудняет половой акт.
- Медленно прогрессирующее заболевание.
- Быстро прогрессирующее.
По размеру бляшки и степени искривления:
- Легкое искривление — угол до 30 градусов, бляшки до 2 см.
- Среднее — угол искривления 30–60, бляшки до 4 см. При такой степени искривления затруднительно ввести пенис.
- Тяжелое — угол больше 60, бляшки больше 4 см. При этой степени невозможно совершить половой акт.
Причины
Причины развития заболевания мультифакторные, поэтому существует несколько теорий его происхождения. Это могут быть генетические, иммунологические и тканевые причины. Можно указать факторы риска, которые обнаруживают у большинства пациентов.
- Травмы полового члена. Повторные травмы сосудов стимулируют аутоиммунную реакцию, которая приводит к замещению нормальных тканей оболочки на участки фиброза.
- Активная половая жизнь. Наиболее весомая причина того, что половой член кривой — микротравмы и микрогематомы кавернозных тел при половых актах с последующим отложением фибрина. Микротравмы образуются при половом акте, когда белочная оболочка пещеристых тел утончается и растягивается.
- Определенные позы (женщина сверху), случайные удары, агрессивные манипуляции половым органом, грубый половой акт вызывают микротравматизацию оболочки.
- Возраст пациента. Распространенность фибропластической индурации выше у мужчин пожилого возраста — кривой член в возрасте 70 лет и старше выявляется у 6-7% пациентов. Немаловажным является применение в этом возрасте препаратов, позволяющих сохранить половую активность.
- Генетическая предрасположенность. Об этом факторе свидетельствует наличие болезни Дюпюитрена у многих пациентов с болезнью Пейрони.
- Недостаток витамина Е.
- Повышение уровня серотонина в крови.
- Эндокринные нарушения.
- Предрасполагающие заболевания (артериальная гипертензия, атеросклероз, диабет, подагра, системные фиброматозы. Нередко это заболевание сочетается с атеросклеротическим поражением сосудов.
- Курение.
- Перенесенные венерические заболевания.
- Вмешательства на уретре.
- Инъекции в кавернозные тела.
Симптомы
Основные симптомы болезни Пейрони:
- боли при эрекции и вне ее;
- искривление органа при эрекции;
- деформация органа (вдавления или деформация по типу «песочных часов»);
- появление уплотнений;
- эректильная дисфункция, вносящая разлад в сексуальные отношения с партнером;
- возможно укорочение полового члена.
Обычно продолжительность заболевания до явных внешних проявлений составляет от одного года до пяти лет. На ранних этапах в активную (острую) фазу появляется боль в половом члене, возникающая при эрекции. Постепенно образуются и растут фиброзные бляшки, которые вызывают прогрессирующее искривление полового члена. Чаще всего больной сам обнаруживает плотное образование. Бляшка иметь разную форму, но чаще — овальную, которая вытянута по длине органа. Преимущественной локализацией является передняя поверхность полового органа, поэтому он искривляется кверху. Может наблюдаться несколько бляшек в разных местах. Если бляшка расположена на задней поверхности, половой орган изгибается книзу. Расположение бляшки на боковых поверхностях вызывает изгиб органа влево или вправо в сторону, противоположную локализации бляшки.
Симптомы в позднем периоде заболевания включают значительные затруднения при половом акте и даже невозможность его проведения, нарушение эрекции, отсутствие спонтанных эрекций. При этом боль уменьшается и степень искривления стабилизируется и больше не прогрессирует. Искривление полового члена зависит от выраженности изменений в кавернозных телах и оно направлено в сторону поражения: если индурация с правой стороны, искривление органа направлено вправо. Около половины мужчин страдают лёгкой или умеренной депрессией, которая усугубляет имеющиеся нарушения половой функции.
Анализы и диагностика
- Осмотр пациента. Деформации полового члена лучше выявляются в состоянии эрекции, но это трудно при врачебном осмотре (прибегают к вакуум-индуцированной эрекции), поэтому изменения оцениваются при растягивании пениса — бляшки Пейрони становятся заметными. Сам пациент должен предоставить фотографии полового органа при эрекции в трех проекциях, сделанные в домашних условиях, что упрощает постановку диагноза.
- УЗИ — метод выбора при данном заболевании. При ультрасонографии у больных выявляют локальное утолщение белочной оболочки, перифокальное воспаление, фиброзную индурацию, бляшки и их кальцификацию. При этом ультразвуковое исследование на ранних стадиях, когда преобладает воспаление, не всегда дает качественное изображение. УЗИ с допплерографией сосудов органа оценивает кровообращение в целом и в зоне уплотнения. Показатели кровотока в артериях свидетельствуют о значительном снижении его скорости.
- Рентгенография полового члена. Исследование позволяет определить бляшку только по ее кальцификации. С учетом невысокой информативности на ранних стадиях, лучевой нагрузки на организм, рентгенографию используют редко и только для дифференциальной диагностики заболевания.
- Кавернозография. Это разновидность рентгенографии, при которой в половой орган вводят рентгенконтрастное вещество и делают серию снимков в нескольких проекциях. Обследование показывает степень распространения процесса, определяет структуру кавернозных тел, очаги склероза и размер бляшки. Принимая во внимание лучевую нагрузку и инвазивность обследования, его применяют только в сомнительных или спорных случаях.
- Магниторезонансная томография с контрастированием. Более точное обследование, при котором получают послойное изображение тканей, определяют локализацию и размер бляшки, интенсивность кровотока в измененной области. Использование контрастного препарата дает повышение интенсивности сигнала, что свидетельствует об активности воспаления в области бляшки и кавернозной ткани.
- Гистологическое исследование операционного материала. Выявляется значительный фиброз оболочки с гиалинозом, участки незначительного отложения солей кальция, реже встречается полная оссификация бляшки.
Лечение
Что делать если член кривой? Прежде всего необходимо обследоваться и установить стадию заболевания и степень выраженности искривления — от этого будет зависеть лечебная тактика. На начальных стадиях проводится консервативная терапия, которая облегчает боль при половом акте и предотвращает прогрессирование заболевания. В стадии стабилизации консервативное лечение проводится профилактически курсом 1,5 месяца.
Эффективность консервативного лечения не очень высокая — оно позволяет исправить отклонение только у 20% мужчин, однако необходимо для стабилизации процесса. Консервативное лечении более эффективно на ранней стадии, при умеренном искривлении (до 30 градусов) и бляшках меньше 2 см. С пациентом обсуждают варианты и возможные результаты терапии.
На ранней стадии лечение болезни Пейрони в домашних условиях проводится препаратами, которые назначает уролог, и параллельно больной принимает физиотерапевтические процедуры. Лечение проводится на протяжении 6–12 месяцев и направлено на устранение воспаления и стабилизацию фиброзирования тканей. Специфические и эффективные препараты для лечения отсутствуют, поэтому верить тому, что кто-то вылечил сам эту патологию не приходится. По результатам лечения бляшки редко исчезают, но могут уменьшиться. Лечение болезни Пейрони предусматривает применение следующих групп препаратов:
- Нестероидные противовоспалительные препараты применяют в острой фазе для устранения боли.
- Антиоксиданты. Рекомендовано применение витамина Е в течение полугода и карнитина. Можно принимать комплексный препарат Пейрофлекс, в составе которого Витамин Е (антиоксидант), пара-аминобензоат калия (ингибитор пролиферации фибробластов) и карнитин (антиоксидант). Препарат стабилизирует процесс, предупреждает увеличение бляшек, а у некоторых пациентов вызывает их уменьшение.
- Длительность приема 1–3 месяца.
- Антиэстрогены. В некоторых рекомендациях встречается прием Тамоксифена с целью уменьшения размеров бляшек, что связано со способностью препарата снижать фиброгенез. Однако исследования не подтвердили эффективность этого препарата.
- Ингибиторы фосфодиэстеразы-5 (Силденафил, Тадалафил СЗ, Левитра) применяются для лечения эректильной дисфункции и для облегчения проникновения полового члена. Эта группа препаратов расслабляет кавернозные тела и подавляет синтез коллагена.
- Антиагрегант Пентоксифиллин, который оказывает сосудорасширяющее, ангиопротекторное действие и улучшает микроциркуляцию. При применении пентоксифиллина и L-карнитина иногда уменьшается степень искривления и размер бляшки.
- Ферменты (лонгидаза, клостридиальная коллагеназа), обладающие противофибротическим действием.
- Клостридиальная коллагеназа (препарат Коллализин) вводится в бляшку и рассматривается как альтернатива операции. Этот фермент специфично направленно влияет на коллаген I и III типа, но его применение рекомендовано при искривлении до 30 градусов и не кальцинированной бляшке. Показана эффективность препарата Лонгидаза (активное вещество гиалуронидаза), который применяется не только внутрибляшечно, но и внутримышечно и в виде ректальных свечей. Лонгидаза устраняет воспаление, оказывает противофиброзное действие, размягчает плотные образования и не допускает их увеличения. Одновременно улучшаются эластические свойства оболочки. Применение Лонгидазы повышает эффективность лечения в 2 раза. Параллельно этому лечению выполняется механическое моделирование пениса — надувание протеза, растягивание полового члена и сгибание (моделирование) в противоположную искривлению сторону. В растянутом положении орган удерживается 30 секунд. Ежедневно рекомендуется выполнять моделирования трижды в день по 20 минут в течение 6 месяцев.
- Внутрибляшечное введение Интерферона альфа-2В, Лидазы, ботулинического токсина, раствора Верапамила (блокатор кальциевых каналов). Последний препарат повышает секрецию коллагеназ, снижает синтез коллагена, угнетая функцию фибробластов. Интерферон альфа-2В оказывает аналогичное действие.
- Местное применение гидрокортизона, триамцинолона, лидазы, Лонгидазы (содержит гиалуроновую кислоту), которые вводятся в ткани при электрофорезе (растворы), фонофорезе (мази) или в виде аппликаций. Гиалуронидаза — это фермент, который разрушает соединительную ткань в очаге и замедляет образование новых бляшек. Местное применение геля Н-100 (содержит блокатор кальциевых каналов никардипин, антиоксидантный фермент супероксиддисмутазу и масло эму).
Пересматривая форум, посвященный данной теме, можно сделать вывод, что при незначительном искривлении консервативные методы помогают в том случае, если лечение начать вовремя. Это предотвращает дальнейшее прогрессирование бляшек, некоторые из них уменьшаются, а в некоторых случаях удается исправить искривление.
Лечение пациенты проводили комплексно (препараты внутрь, внутрибляшечное введение препаратов, физиопроцедуры). Пациенты также указывают, что лечение народными средствами неэффективно. Если консервативное лечение, проводимое в течение года, не давало результатов больным предлагали оперативное лечение. Нужно знать, что лечение искривления хирургическим методом проводится на стадии стабилизации и гиалиноза (об этом свидетельствует отсутствие увеличения размеров, поражения оболочки в течение года).
Хирургические методы применяются при длительности заболевания больше года и стабилизации процесса в течение последних 6 месяцев.
Источник https://androlog.ncagp.ru/index.php?_t8=32
Источник https://medside.ru/bolezn-pejroni-iskrivlenie-polovogo-chlena
