Острый бактериальный менингит
![]()
Острый бактериальный менингит является быстро прогрессирующей бактериальной инфекцией мозговых оболочек и субарахноидального пространства. Симптомы, как правило, включают головную боль, лихорадку, и затылочную ригидность. Диагноз ставится по анализу спинномозговой жидкости (СМЖ). Лечение антибиотиками и кортикостероидами, начатое в кратчайшие сроки.
Патофизиология острого бактериального менингита
Чаще всего, бактерии достигают субарахноидального пространства и мозговых оболочек путем гематогенного распространения. Бактерии могут также достичь оболочек через близлежащие инфицированные структуры или через врожденные или приобретенные дефекты черепа или позвоночника (см. Способ введения Способ введения Острый бактериальный менингит является быстро прогрессирующей бактериальной инфекцией мозговых оболочек и субарахноидального пространства. Симптомы, как правило, включают головную боль, лихорадку. Прочитайте дополнительные сведения ).
Поскольку лейкоциты, иммуноглобулины и комплементы, как правило, редки или отсутствуют в спинно-мозговой жидкости (ЦСЖ), бактерии размножаются, первоначально не вызывая воспаление. Позже бактерии высвобождают эндотоксины, тейхоевые кислоты и другие вещества, которые вызывают воспалительную реакцию с медиаторами, такими, как лейкоциты и фактор некроза опухоли (ФНО). Как правило, в спинномозговой жидкости увеличивается уровень белка, и, поскольку бактерии питаются глюкозой, и все меньше глюкозы транспортируется в ЦСЖ, уровень глюкозы уменьшается. При остром бактериальном менингите обычно поражается паренхима головного мозга.
Воспаление в субарахноидальном пространстве сопровождается корковым энцефалитом и вентрикулитом.
Осложнения бактериального менингита являются общими и могут включать

Гидроцефалию гидроцефалия Гидроцефалия развивается из-за накопления избыточного количества спинномозговой жидкости, вызывая расширение желудочков головного мозга и/или повышение внутричерепного давления. Первые проявления. Прочитайте дополнительные сведения (у некоторых пациентов)
Артериальный или венозный инфаркты, связанные с воспалением и тромбозом артерий и вен в поверхностных, а иногда и глубоких областях мозга
Глухота из-за воспаления 8-го черепного нерва или структур в среднем ухе
Повышение внутричерепного давления (ВЧД) вследствии отека мозга

Абсцесс мозга Абсцесс головного мозга Абсцесс головного мозга представляет собой локальное скопление гноя в веществе мозга. Клиническая картина может включать в себя головную боль, вялость, лихорадку и очаговую неврологическую симптоматику. Прочитайте дополнительные сведения (если инфекция проникает в паренхиму головного мозга)

Мозговая грыжа Вклинение головного мозга Дислокация головного мозга возникает при аномальном выпячивании мозговой ткани через отверстия ригидных преград внутри черепа (например, вклинение в тенториальную выемку), из-за повышенного. Прочитайте дополнительные сведения (наиболее частая причина смерти в течении острой стадии)
Этиология острого бактериального менингита
Вероятно, причины бактериального менингита зависят от
Возраст пациентов
Способ введения
Иммунный статус пациента
Возраст
Стрептококки группы B, в частности Streptococcus agalactiae
Escherichia (E.) coli и другие грамотрицательные бактерии
Listeria monocytogenes
Среди младенцев старшего возраста, детей и молодых людей наиболее распространенными причинами бактериального менингита являются:
Neisseria meningitidis
Streptococcus pneumoniae
N. meningitidis менингит порой приводит к смерти в течении нескольких часов. Сепсис, вызванный бактериями N. meningitidis, иногда приводит к коагулопатии и двустороннему геморрагическому инфаркту надпочечников (синдром Уотерхаус-Фридериксена).
Среди взрослых людей среднего возраста, а также среди старшего поколения наиболее распространенной причиной бактериального менингита является
S. pneumoniae
Реже, N. meningitidis вызывает менингит среди людей среднего возраста и среди пожилых людей. С возрастом, происходит снижение защитных сил организма, причиной развития у пациентов менингита может стать L. monocytogenes, или воздействие грамотрицательных бактерий.
У людей всех возрастов, Staphylococcus aureus иногда вызывает менингит.
![]()
Способ введения
Маршрутизация включает следующее:
Путем гематогенного распространения (наиболее распространенный маршрут)
От зараженных структур в или вокруг головы (например, от носовых пазух, среднего уха, сосцевидного отростка), иногда связывается с утечкой ЦСЖ
Через проникающие ранения головы
После нейрохирургической процедуры (например, при инфекции желудочкового шунта)
Через врожденные или приобретенные дефекты черепа или позвоночника
Наличие любого из перечисленных выше условий увеличивает риск заражения менингитом.
![]()
Иммунный статус
В целом, наиболее распространенными причинами бактериального менингита у пациентов с ослабленным иммунитетом являются:
S. pneumoniae
L. monocytogenes
Pseudomonas aeruginosa
Mycobacterium tuberculosis
N. meningitidis
Грамотрицательные бактерии
Но наиболее вероятно, что виды бактерий зависят от типа иммунодефицита:
У самых маленьких детей (в частности, у недоношенных) и пожилых людей Т-клеточный иммунитет может быть ослабленным, следовательно, эти возрастные группы подвержены риску менингита, вызываемого L. monocytogenes.
Симптомы и признаки острого бактериального менингита
В большинстве случаев, бактериальный менингит начинается с коварно прогрессирующих неспецифических симптомов, длящихся от 3 до 5 дней, включающих недомогание, лихорадку, раздражительность и рвоту. Тем не менее, менингит может иметь и более быстрое начало, которое может быть молниеносным, что делает бактериальный менингит одним из немногих заболеваний, при которых ранее здоровые молодые люди могут пойти спать с умеренными симптомами, и уже не проснуться.
Типичные симптомы и признаки менингита включают:
Тахикардия
Головная боль
Светобоязнью
Изменения психического состояния (например, апатичность, оглушение)
Ригидность затылочных мышц (хотя не все пациенты сообщают о ней)
Боли в спине (менее сильные и заметные из-за головной боли)
Однако у новорожденных и младенцев лихорадка, головная боль и ригидность затылочных мышц могут отсутствовать (см. Бактериальный менингит новорожденных [Neonatal Bacterial Meningitis] Клинические проявления Бактериальный менингит новорожденных – это воспаление менингеальных оболочек, вызванное бактериальной инвазией. Признаки заболевания такие же, как и при сепсисе: раздражение центральной нервной. Прочитайте дополнительные сведения ). Так называемая парадоксальная раздражительность, при которой объятия и утешение родителей скорее раздражают, а не утешают новорожденного, является более специфичной при диагностике и предполагает бактериальный менингит. При тяжелом течении менингита у новорожденных и грудных детей роднички черепа могут выбухать из-за повышенного внутричерепного давления.
Ранние судороги возникают у 40% детей с острым бактериальным менингитом и могут возникнуть и у взрослых. До 12% пациентов находятся в коме.

Тяжелый менингит повышает внутричерепное давление (ВЧД) и обычно вызывает отек диска зрительного нерва Застойный диск зрительного нерва Застойный диск зрительного нерва характеризуется его отеком вследствие повышенного внутричерепного давления. Отек диска зрительного нерва, возникающий по причинам, не связанным с повышением. Прочитайте дополнительные сведения , но на ранних стадиях он может отсутствовать или не быть ярко выраженным из-за возрастных или других факторов.
Сопутствующая системная инфекция в организме может вызвать
Сыпь, петехии или пурпура (которые указывают на менингококкемию)
Уплотнение легкого (часто при менингите, вызванном S. pneumoniae)
Сердечные шумы (которые указывают на эндокардит—например, часто вызванный S. aureus или S. pneumoniae)
Нетипичная симптоматика у взрослых
Лихорадка и ригидность затылочных мышц могут отсутствовать или быть слабыми у пациентов с ослабленным иммунитетом или пожилого возраста, а также у алкоголиков. Зачастую у пожилых людей, ранее отличавшихся четкостью мысли, единственным признаком может быть спутанность сознания, у страдающих же слабоумием пациентов фиксируется изменение реагирования. У таких пациентов, как и у новорожденных, люмбальной пункция должна выполняться при минимальных показаниях. При наличии очаговой неврологической симптоматики или при подозрении на повышенное ВЧД должна проводиться визуализация мозга, с помощью МРТ или КТ (менее предпочительно).
Если бактериальный менингит развивается после нейрохирургической процедуры, симптомы часто развиваются только через несколько дней.
Диагностика острого бактериального менингита
Исследование спинномозговой жидкости (СМЖ)
Как только возникает подозрение на острый бактериальный менингит, необходимо взять культуры крови и сделать спинномозговую пункцию Люмбальная пункция (поясничный прокол) Люмбальную пункцию используют для следующих целей: Оценка внутричерепного давления и состава цереброспинальной жидкости (ЦСЖ) (см. таблицу Аномалии состава спинномозговой жидкости при различных. Прочитайте дополнительные сведения для анализа спинномозговой жидкости (если нет противопоказаний). После проведения люмбальной пункции следует выполнить анализ крови для сравнения уровней глюкозы в крови и СМЖ. Лечение нужно начинать следующим образом:
Если есть подозрение на бактериальный менингит и состояние пациента очень серьезное, антибиотики и кортикостероиды даются немедленно, даже до проведения люмбальной пункции.
Если подозревается бактериальный менингит и люмбальная пункция будет отложена до получения результатов КТ или МРТ, антибиотики и кортикостероиды следует назначать после посева крови на гемокультуру, но до проведения нейровизуализации; необходимость подтверждения не должна задерживать лечение.
Бактериальный менингит должен подозреваться врачами у больных с типичными симптомами и признаками, такими, как лихорадка, изменения психического состояния, и затылочная ригидность. Тем не менее, врачи должны знать, что симптомы и признаки отличаются у новорожденных и грудных детей, или могут отсутствовать или изначально проходить в мягкой форме у пожилых людей, алкоголиков и среди пациентов с ослабленным иммунитетом. Постановка диагноза может быть сложной задачей у следующих групп пациентов:
Тех, кому проводили нейрохирургическую процедуру, потому что такие манипуляции также могут вызывать изменения психического состояния и ригидность затылочных мышц
Пожилых людей и алкоголиков, так как изменения психического состояния могут быть связаны с метаболической энцефалопатией (которая может иметь множество причин) или с падениями и субдуральными гематомами

Фокальные приступы или фокальные неврологические дефициты могут указывать на очаговые поражения, такие как абсцесс мозга Абсцесс головного мозга Абсцесс головного мозга представляет собой локальное скопление гноя в веществе мозга. Клиническая картина может включать в себя головную боль, вялость, лихорадку и очаговую неврологическую симптоматику. Прочитайте дополнительные сведения .
Поскольку невылеченный бактериальный менингит смертелен, должны быть проведены все необходимые исследования, даже если шанс заражения менингитом невелик. Особенно полезно провести необходимые тестирования среди грудных детей, престарелых людей, алкоголиков, пациентов с ослабленным иммунитетом и среди пациентов, имевших нейрохирургические операции, поскольку симптомы могут быть нетипичными.
Здравый смысл и предостережения
Необходимо сделать спинномозговую пункцию, даже если клинические результаты исследований не являются специфичными для менингита. Это особенно важно для младенцев, пожилых людей, алкоголиков, пациентов с ослабленным иммунитетом и для пациентов, имевших нейрохирургические операции.
Если данные свидетельствуют о наличии острого бактериального менингита, то рутинное тестирование включает:
Анализ СМЖ
Общий анализ крови и лейкограмма
Биохимический анализ крови
По возможности культуры крови плюс полимеразная цепная реакция (ПЦР)
Люмбальная пункция

Если нет противопоказаний, люмбальная пункция Люмбальная пункция (поясничный прокол) Люмбальную пункцию используют для следующих целей: Оценка внутричерепного давления и состава цереброспинальной жидкости (ЦСЖ) (см. таблицу Аномалии состава спинномозговой жидкости при различных. Прочитайте дополнительные сведения (см. также Как выполнять люмбальную пункцию Выполнение люмбальной пункции При люмбальной пункции (ЛП) иглу вводят в субарахноидальное пространство спинного мозга поясничного отдела позвоночника с целью сбора спинномозговой жидкости (СМЖ) для лабораторных исследований. Прочитайте дополнительные сведения ) делается сразу. Необходимо получить образцы ЦСЖ для анализа, который является ключевым для постановки диагноза.
Противопоказаниями к немедленному проведению люмбальной пункции являются симптомы, явно указывающие на повышенное внутричерепное давление (ВЧД) или эффект наличия внутричерепного объемного образования (например, вследствие отека, кровоизлияния или опухоли). Таким образом, люмбальная пункция должна рассматриваться как процедура высокого риска при наличии любого из следующих факторов:
Отек диска зрительного нерва
Очаговые неврологические симптомы
Фокальные судороги
Диагностированное объемное образование центральной нервной системы
Обширный инсульт
Подозрение на очаговую инфекцию центральной нервной системы

В таких случаях, проведение люмбальной пункции может вызвать грыжу головного мозга Вклинение головного мозга Дислокация головного мозга возникает при аномальном выпячивании мозговой ткани через отверстия ригидных преград внутри черепа (например, вклинение в тенториальную выемку), из-за повышенного. Прочитайте дополнительные сведения , и, таким образом, откладывается до нейровизуализации (обычно КТ или МРТ), которая делается для выявления повышенного ВЧД или массы. При откладывании люмбальной пункции, лечение лучше начинать сразу (после забора крови на культуры, и до нейровизуализации). После снижения ВЧД (если оно было увеличенное) или если не было обнаружено новообразований или обструктивной гидроцефалии, может быть проведена люмбальная пункция.
Исследования ЦСЖ должны быть направлены на лабораторный анализ: на количество клеток, белка, глюкозы, окрашивание по Граму, культуры, ПЦР, и другие тесты, как указано клинически. Мультиплексная ПЦР-панель FilmArray может обеспечить быстрый скрининг на множество бактерий и вирусов плюс Cryptococcus neoformans в образце СМЖ. Этот тест, который не всегда доступен, используется в качестве дополнения, а не замены культуральных исследований и традиционных тестов. Одновременно должен быть взят образец крови и отправлен на определение cooтношения уровня глюкозы в крови и СМЖ. Количество клеток ЦСЖ должн быть определено как можно скорее, поскольку лейкоциты могут прилипать к стенкам пробирки для сбора образцов, что приводит к ложному низкому подсчету клеток; в крайне гнойном ликворе, лейкоциты могут лизировать.
Типичные результаты анализа СМЖ при бактериальном менингите включают следующее (см. ):
Бактериальный менингит
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
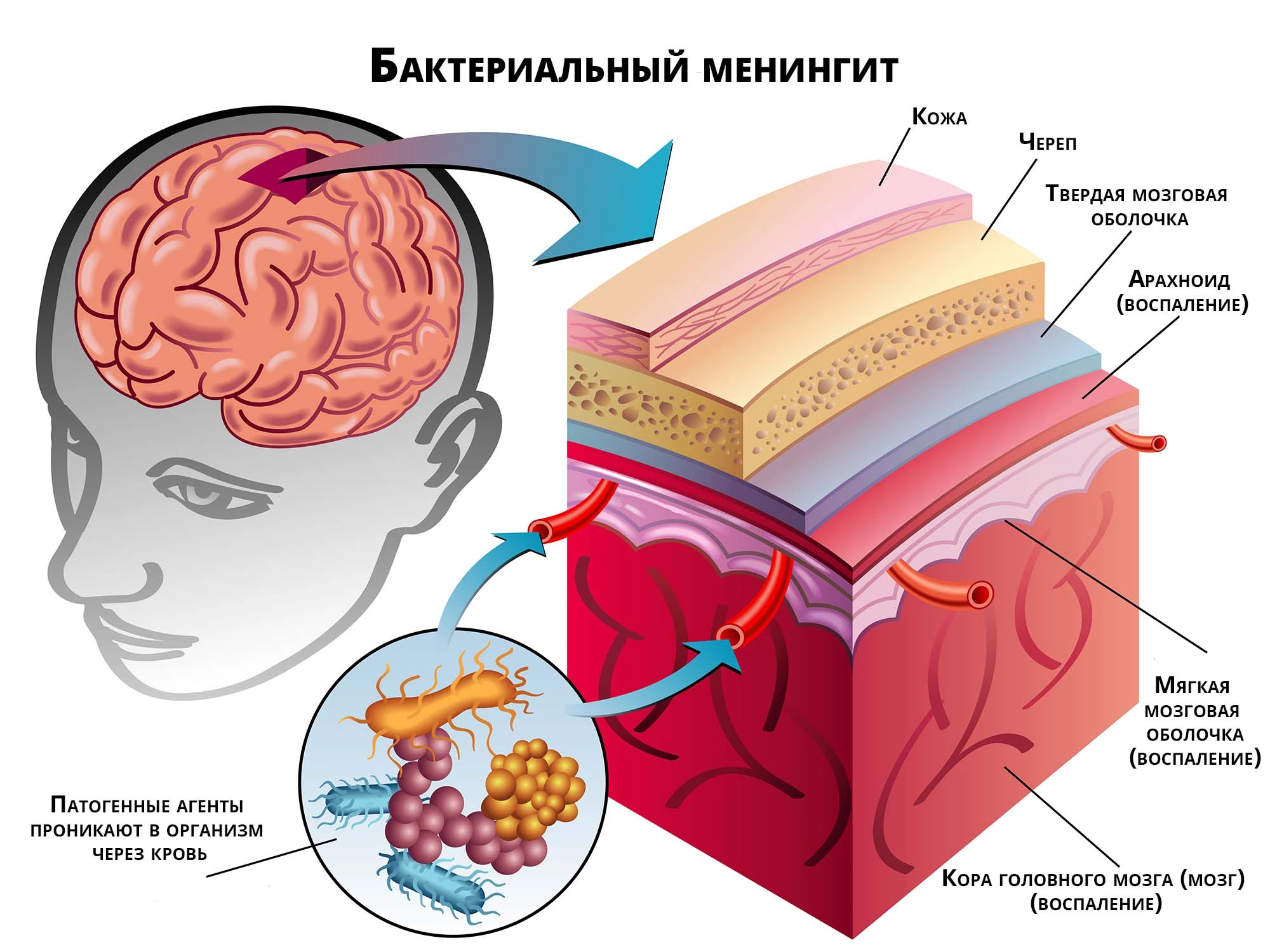
Бактериальный менингит — инфекционное заболевание, при котором воспаляются оболочки головного мозга и субарахноидального пространства. Эта болезнь встречается чаще других нейроинфекций, приводящих к летальному исходу Источник:
Эпидемиологические особенности гнойных бактериальных менингитов. Королева И.С., Белошиикий Г.В., Спирихина Л.В., Закроева И.М., Грачева А.М., Чистякова Г.Г., Мясников В.А. Эпидемиология и вакцинопрофилактика. 2004. №3. с.8-14 .
Причины возникновения
В разном возрасте причины заболевания отличаются, потому что иммунный статус формируется постепенно. У младенцев и новорожденных детей бактериальный менингит развивается на фоне распространения патогенной флоры: листерий, кишечной палочки, микобактерий туберкулеза, стрептококков группы В. У детей и подростков заболевание развивается при распространении грамположительных кокков, грамотрицательных диплококков. Пик заболеваемости приходит на десятилетний возраст. У взрослых людей бактериальный менингит вызывает золотистый стафилококк, листерия, пневмококк, гемофильная палочка, менингококк, стрептококк, клебсиелла, лептоспира, бруцелла и др. В любом возрасте бактериальный менингит, вызванный менингококком, наиболее опасный. Высокая вероятность заражения при ослаблении иммунитета и наличия иммунодефицита на фоне нейтропении, спленэктомии, лимфомы Ходжкина, СПИДа.
Пути заражения
- Воздушно-капельный путь, при котором слизистые оболочки носоглотки служат входными воротами.
- Половой путь. Бактерии, находящиеся на слизистых оболочках, передаются во время полового контакта с инфицированным.
- Через травму головы, например, при ранении или открытой черепно-мозговой травме.
- Проведение нейрохирургической или другой операции при наличии очага инфекции в желудочно-кишечном тракте или дыхательных путях.
- Через кровь.
- Родовые пути. Новорожденный заражается от матери при естественных родах или внутриутробно.
Бактерии проникают в мозг через сосцевидный отросток черепа, среднее ухо, околоносовые пазухи.
Факторы риска
Угроза заражения бактериальным менингитом высокая при нахождении в инфекционных плохо проветриваемых боксах, проведении операций в условиях антисанитарии, диагностировании иммунодефицитных состояний, поездках в африканские страны.
Вероятность тяжелого течения заболевания повышается при:
- госпитализации больного позже, чем через двое суток после появления первых симптомов;
- оказании медицинской помощи вне реанимации;
- необоснованном подборе антибиотика;
- неквалифицированной интенсивной терапии;
- поздней этиологической расшифровке диагноза;
- неправильной оценке адекватности этиотропной терапии.
Патогенез
Головной мозг защищается тремя мозговыми оболочками:
- мягкой оболочкой (она находится ближе всего к мозгу);
- паутинной оболочкой (в ней множество выступов, которые скрепляются с внутренним слоем);
- твердой оболочкой из фиброзной ткани.
Субарахноидальное пространство находится между первыми двумя слоями. В нем множество сосудов, которые питают мозг кровью, и циркулирует цереброспинальная жидкость.
Все три слоя стерильные. Они связаны соединительными тканями. В свою очередь, соединительная ткань состоит из нейронов и глиальных клеток. При заражении через кровь возбудитель проникает в субарахноидальное пространство и распространяется по трем слоям. Если возбудитель проникает через открытые раны в позвоночнике или черепе, сначала поражается твердая мозговая оболочка.
После попадания в мозговые оболочки бактерии высвобождают тейхоевые кислоты и эндотоксины, что провоцирует воспалительную реакцию. Из-за этого в цереброспинальной жидкости резко возрастает уровень белка. Бактерии питаются глюкозой, поэтому в мозг ее поступает меньше. Функциональность паренхимы мозга нарушается, потому что из-за воспаления оболочки сдавливают мозг, и повышается внутричерепное давление.
После интоксикации субарахноидального пространства развивается инфекционно-токсический шок. Это происходит из-за влияния токсинов на вегетативную и центральную нервную систему. Из-за воспаления повышается проницаемость гематоэнцефалического барьера. Развивается цитотоксический отек мозга.
Классификация
По механизму возникновения бактериальный менингит бывает:
- первичным, когда очаг воспаления развивается самостоятельно;
- вторичным — воспаление появляется в ответ на осложнения гнойно-воспалительного процесса в организме.
По длительности менингит может быть острым, подострым и хроническим. Острый бактериальный менингит наиболее опасен, потому что прогрессирует молниеносно. Подострая форма протекает вяло со стертой симптоматикой. Однако риск осложнений здесь выше, чем при острой форме — часто пациент не осознает серьезность ситуации и не начинает лечение.
По типу возбудителя бактериальный менингит бывает:
- Пневмококковый. Пневмококк передается гемофильным путем (через кровь). В этом случае менингит развивается в виде осложнения преморбидного синдрома, гипогаммаглобулинемии, спленэктомии, черепно-мозговой травмы, пневмонии, среднего отита. В некоторых случаях воспаление переходит на белое вещество мозга. Отличается бурным началом.
- Менингококковый. Диагностируется среди взрослых в возрасте 25-50 лет как осложнение назофарингита. Воспаление распространяется быстро по всем системам и органам организма.
- Вызванный гемофильной палочкой типа В. Развивается у детей до полутора лет и взрослых после 60 лет. Возбудитель проникает через кровь или лимфу в мозг из очага воспаления в среднем ухе, органах дыхания, костях Источник:
Нейровизуализация при бактериальных менингитах у детей. Марченко Н.В., Войтенков В.Б., Скрипченко Н.В., Дубицкий Д.Л., Бедова М.А., Овчинников А.С., Чуркина Д.Н. Клиническая практика. 2021. №1. с.72-81 . Реже возбудитель проникает в мозг после черепных травм. Болезнь прогрессирует постепенно, сначала появляются признаки ОРВИ. От других форм менингита отличается отсутствием ярко выраженных менингиальных симптомов.
Бактериальные менингиты, вызванные стафилококком и стрептококком, встречаются редко. Они отличаются склонностью к затяжному течению в тяжелой форме. Стрептококковый бактериальный менингит развивается в ответ на осложнения эндокардита. Его симптомы похожи с симптомами менингоэнцефалита.
Бактериальный менингит классифицируется по течению на следующие типы:
- Фульминантный. Симптомы появляются и развиваются стремительно — болезнь может прогрессировать за несколько часов.
- Острый. Развитие заболевания происходит в течение трех суток, затем состояние больного резко ухудшается, развиваются осложнения.
По степени тяжести заболевание протекает в следующих формах:
- Легкая. Проявляются общие симптомы, а менингеальные признаки отсутствуют. Больной жалуется на головную боль, тошноту и слабость.
- Средняя. Обостряются менингиальные симптомы, держится фебрильная температура (39 градусов). Больной в сознании.
- Тяжелая. Общие и менингеальные признаки болезни явные. Больной находится без сознания. Есть риск развития отека мозга и судорог.
Бактериальный менингит может протекать с осложнениями и без них. В первом случае течение болезни тяжелое. Есть риск летального исхода, поэтому требуется срочная интенсивная терапия. После выздоровления остаются неврологические патологии.
При неосложненном течении остаточных явлений нет. Пациент полностью выздоравливает.
Источник https://www.msdmanuals.com/ru/%D0%BF%D1%80%D0%BE%D1%84%D0%B5%D1%81%D1%81%D0%B8%D0%BE%D0%BD%D0%B0%D0%BB%D1%8C%D0%BD%D1%8B%D0%B9/%D0%BD%D0%B5%D0%B2%D1%80%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B8%D0%B5-%D1%80%D0%B0%D1%81%D1%81%D1%82%D1%80%D0%BE%D0%B9%D1%81%D1%82%D0%B2%D0%B0/%D0%BC%D0%B5%D0%BD%D0%B8%D0%BD%D0%B3%D0%B8%D1%82/%D0%BE%D1%81%D1%82%D1%80%D1%8B%D0%B9-%D0%B1%D0%B0%D0%BA%D1%82%D0%B5%D1%80%D0%B8%D0%B0%D0%BB%D1%8C%D0%BD%D1%8B%D0%B9-%D0%BC%D0%B5%D0%BD%D0%B8%D0%BD%D0%B3%D0%B8%D1%82
Источник https://www.smclinic-spb.ru/zabolevaniya/bakterialnyj-meningit