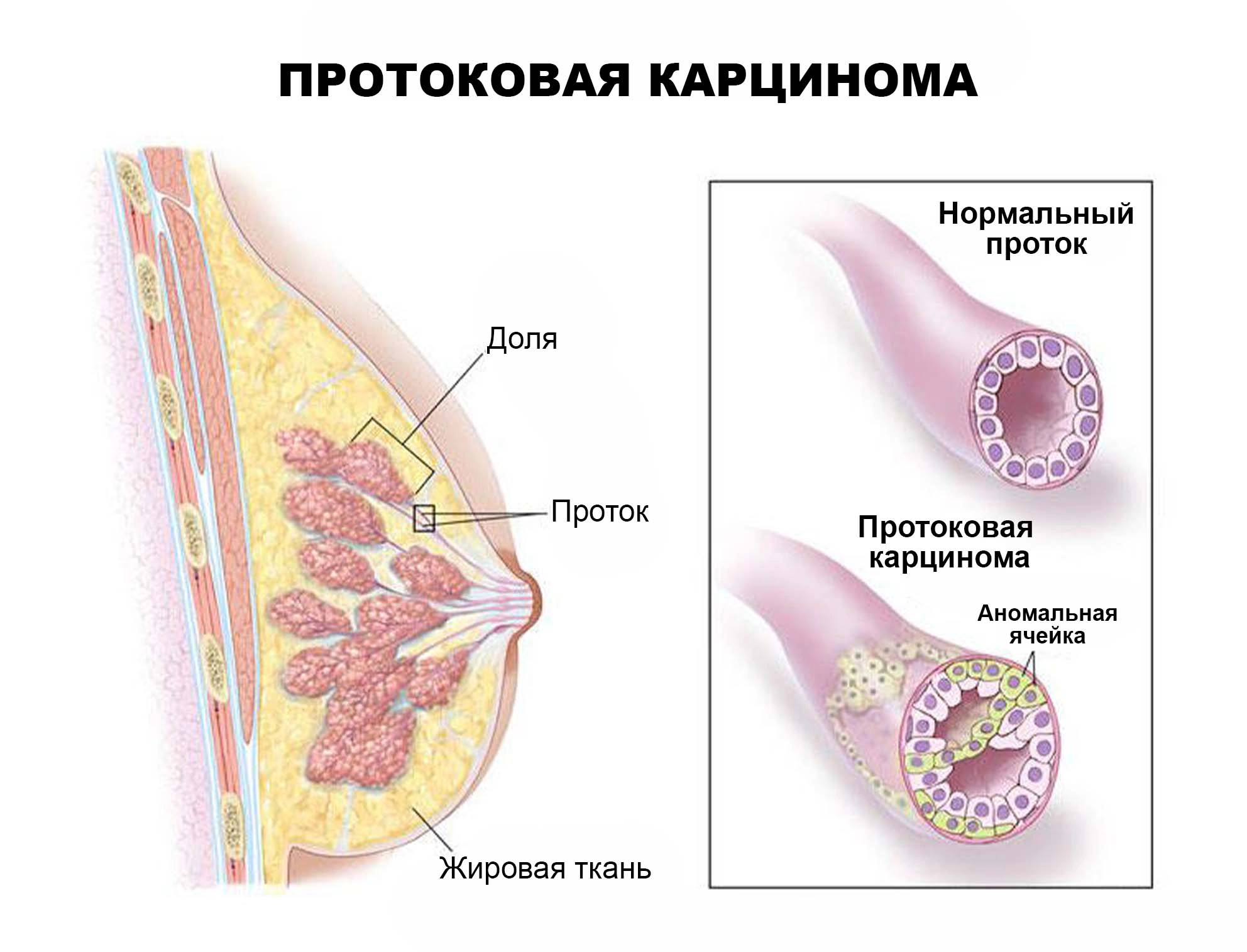
Протоковый рак молочной железы

Протоковый рак, или карцинома, молочной железы — злокачественная опухоль, растущая из железистого эпителия млечных протоков. Является самым частым вариантом рака молочной железы, и встречается в 80% случаев всех онкологических заболеваний груди у женщин.
Смотрите также
Дата создания материала: 25-04-2023
Дата обновления: 12-05-2023

Протоковый рак, или карцинома, молочной железы — злокачественная опухоль, растущая из железистого эпителия млечных протоков. Является самым частым вариантом рака молочной железы, и встречается в 80% случаев всех онкологических заболеваний груди у женщин. Средний возраст первичного выявления диагноза — 55 лет. Рак отличается средней степенью агрессивности, при радикальном лечении на ранней стадии возможно полное излечение и отсутствие рецидива. Отдаленные метастазы резко ухудшают прогноз пятилетней выживаемости.
Причины и факторы риска протокового рака молочной железы
Протоковый рак груди — полиэтиологичное заболевание, возникает в большинстве случаев спонтанно под влиянием разнообразных факторов риска. К наиболее вероятным причинам относят:
- проживание в экологически неблагополучном регионе;
- злоупотребление алкоголем и никотином;
- частые травмы груди;
- хронические гормонозависимые заболевания молочных желез и половых органов;
- частые аборты;
- эндокринные заболевания;
- хронический стресс;
- ожирение;
- малоподвижный образ жизни.
У 3-5% пациенток с РМЖ обнаружена наследственная отягощенность.
Клиническая картина протокового рака
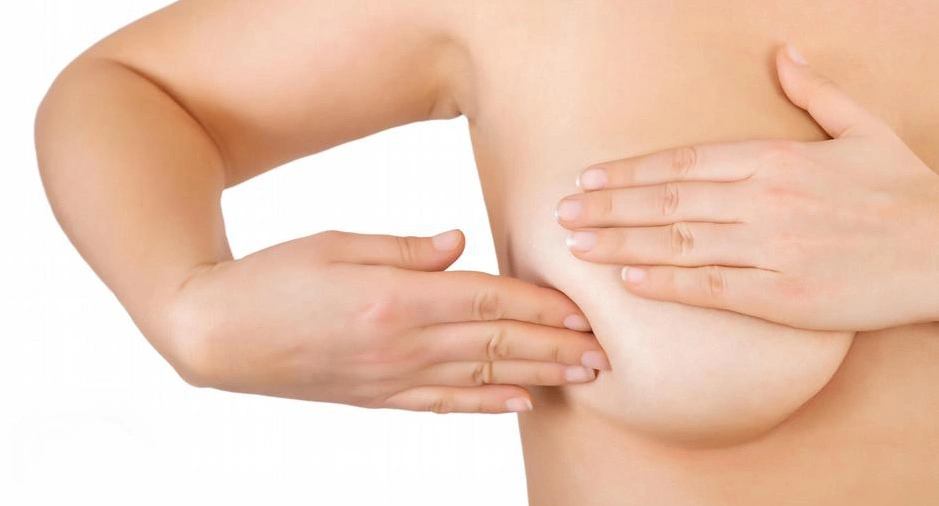
Протоковый рак молочной железы развивается относительно медленно, поэтому симптомы отсутствуют на протяжении 2-3 лет. Когда новообразование достигает размера более 1 см, его можно нащупать в груди самостоятельно. Поначалу это безболезненная малоподвижная опухоль, плотная, без четких границ. Примерно в это же время появляется основной признак инвазивного протокового рака молочной железы — выделения из соска.
Сначала выделения прозрачные или белесоватые, необильные. При распаде опухоли они становятся кровянистыми, гнойными, приобретают неприятный запах. Выделения появляются вне зависимости от менструального цикла, физической активности, времени суток. Обильные выделения приводят к размягчению кожи в области ареолы, там появляются эрозии и язвы.
Инфильтрирующий протоковый рак молочной железы поражает окружающие ткани, поэтому по мере его роста можно заметить изменения кожи груди. Над опухолью кожа краснеет, становится более плотной и втягивается внутрь. Внешне этот участок напоминает корку лимона. На поздних стадиях болезни кожа над опухолью шелушится, покрывается язвами.
Общая симптоматика связана с токсическим действием рака на организм, наиболее выражена на этапе распада опухоли и появления метастазов:
- выраженная утомляемость;
- длительное повышение температуры тела до 38 градусов;
- анемия;
- потеря веса.
Протоковый рак дает метастазы прежде всего в подмышечные лимфоузлы на стороне поражения. Деформированные узлы можно нащупать в подмышечной области при поднятой вверх руке — плотные, неподвижные, спаянные между собой, нередко болезненные. Отдаленные метастазы распространяются по организму гематогенным путем — в легкие, печень, яичники, кости, головной мозг.
Классификация протоковой карциномы молочной железы

Протоковый рак молочных желез различают по морфологическому строению и стадии развития.
Гистологическая классификация
Выделяют следующие морфологические типы протокового рака:
- неинвазивный протоковый рак молочной железы in situ;
- внутрипротоковая папиллома;
- инвазивная карцинома молочной железы протокового типа;
- солидная папиллярная карцинома;
- папиллярная аденокарцинома;
- не инфильтрирующая карцинома молочной железы протокового типа.
TNM-классификация и стадирование рака
Критерий Т обозначает первичную опухоль:
- Тх — данных обследования недостаточно для оценки первичной опухоли;
- Т0 — первичной опухоли нет;
- Тis — протоковая карцинома молочной железы in situ, фиксированная только в верхнем слое эпителия;
- Т1 — новообразование диаметром от 1 мм до 2 см;
- Т2 — новообразование диаметром 2-5 см;
- Т3 — опухоль более 5 см в диаметре;
- Т4 — опухоль любого размера с прорастанием в грудную стенку.
Критерий N обозначает состояние регионарных лимфатических узлов:
- Nх — данных обследования недостаточно для оценки лимфоузлов;
- N0 — поражения лимфатических узлов нет;
- N1 — поражены смещаемые подмышечные лимфатические узлы на стороне опухоли;
- N2 — метастазы в подмышечных лимфоузлах на стороне поражения или в парастернальных узлах;
- N3 — метастазы в надключичных и подключичных лимфоузлах.
Критерий М обозначает наличие метастазов в отдаленных органах:
- Мх — данных обследования недостаточно для оценки метастазов;
- М0 — метастазов нет;
- М1 — метастазы есть.
На TNM-классификации протокового РМЖ основано распределение болезни по стадиям:
- карцинома in situ — нулевая стадия протокового рака молочной железы;
- стадии 1А соответствует новообразование до 2 см размером, без метастазов;
- стадия 1В — новообразование до 2 см с метастазами в подмышечные лимфоузлы;
- 2А — опухоль 2-5 см в диаметре без метастазов;
- 2В — опухоль 2-5 см с метастазами в подмышечные лимфоузлы или опухоль более 5 см без метастазов;
- 3А — новообразование до 5 см с метастазами в надключичные и подключичные лимфоузлы;
- 3В — опухоль любого размера с метастазами в любые лимфоузлы;
- 4 — любая опухоль с лимфогенными и гематогенными метастазами.
В международной классификации болезней протоковую злокачественную опухоль молочной железы обозначают кодами D05 и С50.
Диагностика протокового рака груди
Обследование начинают с опроса, внешнего осмотра. Для выявления срока болезни, вероятных причин врач задает следующие вопросы:
- как давно появились симптомы;
- как они развивались с течением времени;
- есть ли онкологические гинекологические заболевания у ближайших родственниц;
- количество беременностей, абортов и родов;
- травмы груди в анамнезе;
- наличие хронических заболеваний молочных желез.
Лабораторная диагностика дает косвенное подтверждение злокачественного процесса в организме:
- общеклинические анализы крови и мочи;
- биохимический анализ крови;
- исследование свертываемости крови;
- исследование гормонального профиля;
- определение онкомаркеров.
Основное значение для обнаружения первичного очага и выявления метастазов имеют методы визуализации:
- ультразвуковое исследование органов малого таза и забрюшинного пространства, молочных желез;
- компьютерная или магнитно-резонансная томография всего тела;
- тонкоигольная аспирационная биопсия опухоли;
- рентгенография органов грудной клетки.
Материал, полученный при биопсии, направляют на гистологическое исследование. В лаборатории определяют морфологический тип рака, степень злокачественности.

Методы лечения протокового рака

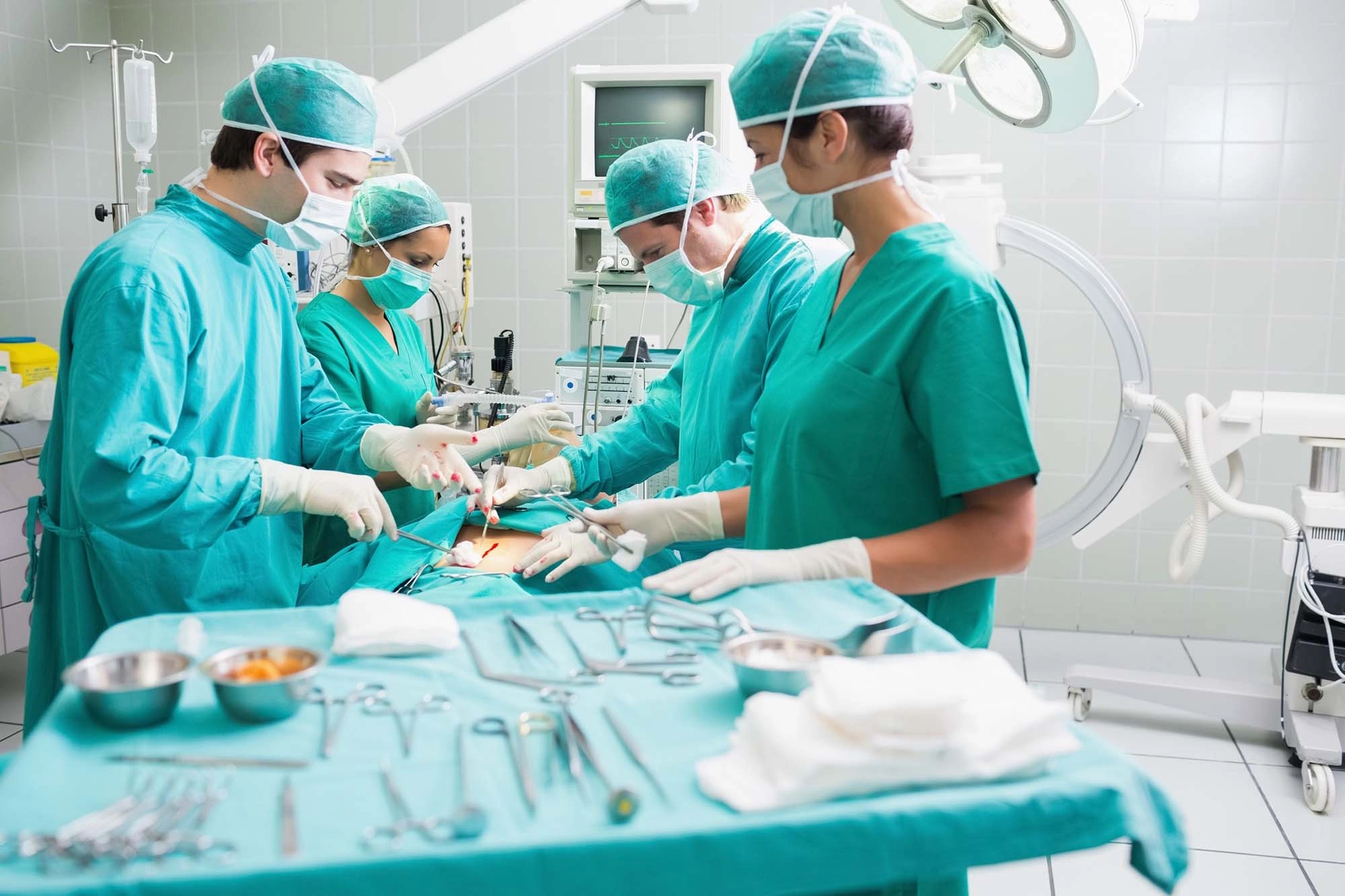
Тактику лечения протоковой карциномы молочной железы определяют индивидуально с учетом клинических рекомендаций. Наиболее эффективным является хирургическое вмешательство, оно показано всем пациенткам вне зависимости от стадии рака. Операция может быть как самостоятельным методом лечения, так и в комбинации с консервативной терапией.
Хирургическое лечение
При неинвазивной карциноме резекция молочной железы позволяет добиться полного излечения и отсутствия рецидивов. У пациенток с высоким риском рецидивирования, низкодифференцированной формой рака операцию дополняют адъювантной химиотерапией и лучевой терапией.
Радикальное лечение инфильтративного протокового рака молочной железы на стадиях 1-2 проводят путем органосохраняющих операций — секторальная резекция железы, лампэктомия. В ходе операции проводят срочное гистологическое исследование тканей с краев раны. При обнаружении там атипичных клеток объем вмешательства расширяют до мастэктомии. В случае обнаружения метастазов в лимфатических узлах их удаляют вместе с окружающей жировой клетчаткой.
На 2-3 стадии рака с лимфогенными метастазами показана секторальная резекция молочной железы, удаление подмышечных и парастернальных лимфатических узлов. Вмешательство может быть расширено до мастэктомии в случае гистологического подтверждения атипии клеток из краев раны.
На четвертой стадии инфильтративного протокового рака молочной железы прогноз неблагоприятный даже в случае радикального лечения. Проводят паллиативные операции для продления срока жизни женщины, облегчения болевого синдрома.
Консервативная терапия
Проводят в качестве предоперационной подготовки для сокращения размера опухоли. Это позволяет снизить риск интраоперационной диссеминации атипичных клеток, сократить объем вмешательства.
Адъювантная лучевая терапия показана пациенткам после органосохраняющей операции. Проводят ее в сроке до 12 недель после хирургического вмешательства. Адъювантная терапия снижает риск развития местного рецидива РМЖ, но не влияет на выживаемость и метастазирование опухоли.
Химиотерапия снижает риск рецидива инфильтративной протоковой карциномы молочной железы. Также химиотерапия показана пациенткам с неоперабельным раком для продления срока жизни, улучшения ее качества.
У пациенток с подтвержденным гормонозависимым раком показана адъювантная гормонотерапия. Лечение снижает риск метастазирования рака в яичники и матку.
Прогноз и профилактика протоковой карциномы молочной железы

Прогноз зависит от распространенности опухоли и своевременности лечения — при неинвазивном протоковом раке молочной железы шансы на выздоровление высокие, при инфильтрирующих опухолях часто случаются рецидивы. Прогноз при протоковой карциноме молочной железы определяют с учетом пятилетней выживаемости пациенток после радикального лечения:
- 1 стадия — выживают 85-95% женщин;
- 2 стадия — 66-80%;
- 3 стадия — 41-60%;
- 4 стадия — 25-35%.
Вероятность рецидива опухоли зависит от степени злокачественности раковых клеток, объема проведенной операции. В среднем рецидивы возникают у 35-40% пациенток в течение 10 лет после операции.
Первичная профилактика заключается в минимизации влияния факторов риска:
- здоровый образ жизни;
- исключение стрессов, непосильных физических нагрузок;
- своевременное лечение болезней молочных желез;
- регулярное обследование у гинеколога.
Вторичная профилактика показана пациенткам после комбинированного лечения. Женщины находятся на пожизненном диспансерном учете у онколога, ежегодно проходят обследование для своевременного выявления рецидивов.
3.50 из 5. Голосов: 2
Спасибо за вашу оценку.
Информация проверена экспертом

Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 22 года
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также
- Дольковый рак молочной железы
- Рак Педжета
- Гинекомастия
Наши специалисты
> Показать всех
Записаться на прием онколога в «СМ‑Клиника» вы можете круглосуточно, позвонив по телефону в Санкт-Петербурге +7 (812) 435 55 55 или заполнив форму обратной связи
Распад опухоли
Распад опухоли — это закономерное следствие слишком активного роста ракового узла по периферии или осложнение избыточно высокой реакции распространённого злокачественного процесса на химиотерапию. Не каждому пациенту доводится столкнуться с тяжелой проблемой распада ракового процесса, но при любой интенсивности клинических проявлений инициируемое распадом злокачественной опухоли состояние непосредственно угрожает жизни и радикально меняет терапевтическую стратегию.

Распад опухоли: что это такое?
Распад — это разрушение злокачественного новообразования, казалось бы, что именно к распаду необходимо стремиться в процессе противоопухолевой терапии. В действительности при химиотерапии происходит уничтожение раковых клеток, только убийство органичное и не массовое, а единичных клеток и небольших клеточных колоний — без гибели большого массива ткани с выбросами в кровь из распадающихся клеток токсичного содержимого. Под действием химиотерапии клетки рака приходят не к распаду, а к процессу апоптоза — программной смерти. Останки раковых клеток активно утилизируются фагоцитами и уносятся прочь от материнского образования, а на месте погибших возникает нормальная рубцовая ткань, очень часто визуально не определяющаяся. Регрессия злокачественного новообразования в форме апоптоза происходит медленно, если наблюдать за новообразованием с перерывами в несколько дней, то заметно, как по периферии раковый узел замещается совершенно нормальной тканью и сжимается в размере. Так что такое распад злокачественной опухоли, и чем он отличается от апоптоза, вызванного химиотерапией? При распаде раковый конгломерат не замещается здоровыми клетками соединительной ткани, мертвые клеточные пласты формируются в очаг некроза, отграничивающийся от остальной раковой опухоли мощным воспалительным валом. Внутри злокачественного новообразования некроз не способен организоваться и заместиться рубцом, он только увеличивается, захватывая новые участки ракового узла, походя разрушая опухолевую сосудистую сеть. Из мертвого очага в кровь поступают продукты клеточного гниения, вызывая интоксикацию. При некоторых злокачественных болезнях крови или лимфатической ткани на фоне химиотерапии тоже возникает распад, но без формирования зоны некроза, при этом массово погибающие раковые клетки выбрасывают в кровь свое содержимое, которое не успевает утилизироваться фагоцитами, «забивает» почки и заносится в сосуды других органов. Массированный выброс клеточного субстрата становится причиной тяжелейшей интоксикации, способной привести к смерти.
Причины распада злокачественной опухоли

Инициируют распад ракового образования всего только две причины: сама жизнедеятельность клеток злокачественной опухоли и химиотерапия. Первая причина спонтанного — самопроизвольного распада характерна для солидных новообразований, то есть рака, сарком, злокачественных опухолей головного мозга и меланомы. Вторая причина распада типична для онкогематологических заболеваний — лейкозов и лимфом, при онкологических процессах встречается чрезвычайно редко. С течением времени центральная часть злокачественного новообразования любой морфологической принадлежности начинает испытывать трудности с доставкой питательных веществ. Происходит это из-за того, что раковые клетки размножаются быстрее, чем формируется «кормящая» их сосудистая сеть. Голодающие клеточные пласты погибают, что проявляется распадом с образованием зоны некроза, отграниченной от живой опухолевой ткани, с постепенным формированием полости, в которой протекают процессы медленного гниения. Если некротическая полость находится близко к коже, то может прорваться наружу в виде распадающегося «гнойника» и образованием незаживающей язвы, к примеру, молочной железы. В легком при рентгене внутри ракового узла с распадом будет видна тёмная «дырка» с отдельно расположенным внутри островковым кусочком некротической ткани — секвестром. Второй вариант распада, типичный для онкогематологических заболеваний, можно констатировать по клиническим симптомам тяжелейшей интоксикации с осложнениями — тумор-лизис-синдрому (синдрому опухолевого лизиса, СОЛ) и биохимическим анализам крови, где резко повышена концентрация мочевой кислоты, калия и фосфора, но существенно снижен кальций. Конкретная побудительная причина для развития СОЛ — обширное злокачественное поражение с очень высокой чувствительностью к химиотерапии. При онкологических процессах — раках, саркомах, меланоме реакция на цитостатики преимущественно умеренная и не столь стремительная, поэтому СОЛ принципиально возможен только в исключительных случаях мелкоклеточного, недифференцированного или анаплазированного злокачественного процесса.
Запись на консультацию круглосуточно
Симптомы распада злокачественной опухоли
- рак молочной железы, меланома и карцинома кожи, опухоли ротовой полости — гнойная, обильно секретирующая открытая язва с грубыми подрытыми краями, часто источающая гнилостный запах;
- распадающаяся карцинома легкого — при прободении некротической полости в крупный бронх возникает приступообразный кашель с гнойной мокротой, нередко с прожилками крови, иногда случается обильное легочное кровотечение;
- разрушение новообразования органов желудочно-кишечного тракта — развитие локального перитонита при прободении ракового конгломерата в брюшную полость, кровотечение с чёрным стулом и рвотой кофейной гущей;
- распадающаяся карцинома матки — интенсивные боли внизу живота, нарушение мочеиспускания и дефекации при образование гнойных свищей.
Синдром опухолевого лизиса при лейкозах и лимфомах потенциально смертельное состояние, приводящее:
- в первую, очередь к осаждению кристаллов мочевой кислоты в почечных канальцах с выключением функции и острой почечной недостаточностью;
- дополнительно повреждает почки быстрое закисление крови — лактатацидоз;
- снижение уровня кальция и повышение фосфатов инициирует судорожный синдром, дополняемый неврологическими проявлениями вследствие выброса цитокинов;
- повышения калия негативно отражается на сердечной деятельности;
- выброс биологически-активных веществ из клеток приводит к повышению проницаемости мелких кровеносных сосудов, что снижает уровень белков и натрия крови, уменьшает объем циркулирующей плазмы, клинические проявляется падением давления и усугублением поражения почек;
обширные и глубокие нарушения метаболизма во всех системах органов с исходом в полиорганную недостаточность.
Лечение распада опухоли
Для эффективного лечения распадающегося опухолевого конгломерата необходимо восстановление внутриопухолевого питания посредством быстрого формирования новой сосудистой сети, что совершенно невозможно. Поэтому при спонтанном распаде, когда имеется опухолевая интоксикация и локальные проявления, прибегают к симптоматической терапии, в том числе паллиативным хирургическим — «санитарным» вмешательствам.
Формально при распадающейся опухоли невозможна радикальная операция, зачастую заболевание считается неоперабельным, но химиотерапия и облучение исключаются из программы, потому что способны усугубить некроз. Отчаянное положение пациента и вероятность массированного кровотечения из изъеденного раком крупного сосуда оправдывает выполнение паллиативной операции , основная цель которой — удаление очага хронического воспаления и интоксикации.
Синдром лизиса опухоли и интоксикация при онкологии лечатся многочасовыми капельными вливаниями при усиленном диурезе — выведении мочи, связыванием мочевой кислоты специальными лекарствами. Одновременно поддерживается работа сердечно-сосудистой системы, купируется интоксикация и воспаление. При развитии острой почечной недостаточности проводится гемодиализ.
Синдром лизиса опухоли сложно лечить, но можно предотвратить или хотя бы уменьшить его проявления. Профилактика начинается за несколько дней до курса химиотерапии и продолжается не менее трёх суток после завершения цикла. Кроме специальных препаратов, выводящих мочевую кислоту, назначаются продолжительные капельницы, вводятся недостающие микроэлементы, а избыточные выводятся или связываются другими лекарствами.
Если у пациента раковая интоксикация – сколько осталось жить ? Конечно же, это состояние, как и любое осложнение рака, ухудшает прогноз, негативно влияет на показатели выживаемости. Поэтому многое зависит от того, как быстро начато адекватное симптоматическое лечение, устранена интоксикация организма при раке . Как правило, в таких случаях речь идет уже о поздних стадиях заболевания, и нельзя точно сказать, сколько проживет пациент. Это зависит от многих факторов. Задача врачей – сделать всё, чтобы продлить жизнь больного и сохранить ее достойное качество.
Профилактика лизиса опухоли стала стандартом лечения онкогематологических больных, чего нельзя сказать об онкологических пациентах с распадающимися злокачественными процессами, которым очень сложно найти хирурга, готового выполнить паллиативную операцию. Во вмешательстве по санитарным показаниям отказывают из-за сложности выхаживания тяжелого больного после обширного хирургического вмешательства. В нашей клинике никому не отказывают в помощи.
| Подробнее о лечении в «Евроонко» | |
| Скорая помощь для онкологических больных | от 12 100 руб |
| Паллиативная терапия в Москве | от 35 000 руб в сутки |
| Консультация онколога в «Евроонко» | от 5 100 руб |
Запись на консультацию круглосуточно
Список литературы
- Cairo M.S., Bishop M. /Tumour lysis syndrome: New therapeutic strategies and classification// Brit. J Haematol// 2004; 127.
- Howard S.C., Jones D.P., Pui C-H. /The Tumor Lysis Syndrome// N Engl J Med.; 2011;364(19).
- Jeha S. /Tumor lysis syndrome// Semin Hematol 2001; 38
- Sarno J./ Prevention and Management of Tumor Lysis Syndrome in Adults With Malignancy// J Adv Pract Oncol.; 2013; 4(2).
- Wossmann W., Schrappe M., Meyer U. et al./ Incidence of tumor lysis syndrome in children with advanced stage Burkitt’s lymphoma/leukemia before and after introduction of prophylactic use of urate oxidase//Ann Hematol, 2003.
Источник https://oncology-spb.ru/zabolevaniya/molochnaya-zheleza/protokovyj-rak-molochnoj-zhelezy
Источник https://www.euroonco.ru/oncology/raspad-opuholi