Калькулезный холецистит
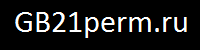
Холецистит – это воспаление желчного пузыря. Желчный пузырь – это небольшой орган, находящийся рядом с печенью. Он содержит желчь – жидкость, производимую печенью и выделяющуюся в двенадцатиперстную кишку.
В большинстве случаев воспаление желчного вызывает присутствие в нем конкрементов – хронический калькулезный холецистит. Реже встречается некалькулезный холецистит, причиной которого может выступать инфекционный процесс.

Что это такое?
Хронический калькулезный холецистит – персистирующее воспаление слизистой оболочки желчного пузыря, сопряженное с наличием в нем конкрементов. Гастроэнтерологи считают, что данная патология связана с вторичным инфицированием желчи. Заболевание клинически проявляет себя болями в правом боку, тошнотой, колебаниями настроения.
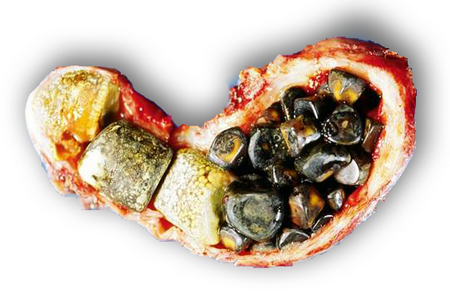
Виды желчных камней
Гомогенные (однородные) камни. В данную группу входят холестериновые конкременты, образующиеся по причине нарушения обмена веществ. Эти рентгеноактивные образования, не вызывающие воспалительных изменений в желчном пузыре, чаще всего встречаются у тучных пациентов.
Билирубиновые (пигментные) камни, возникающие вследствие усиленного распада эритроцитов, характерны для больных, страдающих врожденной гемолитической анемией, талассемией, серповидной анемией. Они также формируются в асептической среде. Известковые конкременты (очень редко встречающиеся образования) возникают вследствие осложнения острых воспалительных процессов в желчных путях.
Смешанные конкременты (данная группа составляет 80% от общего количества желчных камней). Ядро такого камня представлено в виде органического вещества, вокруг которого послойно располагается холестерин, билирубин и соли кальция.
Сложные конкременты (10% от общего количества). Представляют собой комбинацию обеих форм. Ядро состоит из холестерина, а оболочка – из смеси билирубина, холестерина и кальция. Как правило, сложные камни наблюдаются при воспалениях в желчном пузыре и желчевыводящих путях.
Причины возникновения
Главную роль в развитии камнеобразования играет нарушение метаболизма билирубина и холестерина. Это плохо растворимые в воде компоненты желчи, удерживающиеся в растворе благодаря эмульгирующему действию желчных кислот. В случае повышения концентрации холестерина и билирубина в желчи возникает риск образования камней. Такое состояние наблюдается при атеросклерозе, ожирении, подагре, сахарном диабете, гиперлипопротеинемии.
Факторы риска, способствующие развитию камнеобразования
- нерегулярное питание (переедание, голодание, редкие приемы пищи);
- нарушение иммунного статуса;
- беременность;
- нехватка витамина А;
- опущение внутренних органов;
- гиподинамия;
- наследственная предрасположенность;
- спайки, рубцы, перегибы желчных ходов;
- патологии поджелудочной железы;
- стойкие запоры;
- прием гормональных контрацептивов;
- нарушение нейрогуморальной регуляции сократительной функции желчного пузыря и желчевыводящих протоков.
Вместе с тем немаловажную роль в развитии калькулезного холецистита играет нерациональное питание (чрезмерное потребление рафинированных углеводов, жирной, содержащей высокий процент холестерина пищи, мучных и крупяных блюд), приводящее к сдвигу рН желчи в кислую сторону и снижению растворимости холестерина.
Классификация
Выделяют острую и хроническую форму, при этом течение каждой из них может быть гладким и осложненным.
- При хронической форме калькулезного холецистита воспаление развивается медленно и проявляется в периоды обострений, при этом инфекционный фактор имеет уже не столь значимую роль. В развитии калькулезного холецистита ведущими являются нарушения в составе желчи, ее сгущение и застой, раздражение стенок пузыря. Обычно это происходит по причине погрешностей в питании, ожирении, сахарном диабете, эндокринных сдвигах и частых инфекционных заболеваниях. Предрасполагающими факторами являются дискинезии желчевыводящих путей, болезни печени, хронические гастриты и дуодениты.
- Острая форма калькулезного холецистита возникает редко, обычно она проявляется в результате длительной бессимптомной желчекаменной болезни, при которой из-за закупорки камнем общего желчного протока воспаляются стенки пузыря. Такое случается при проникновении в область пузыря инфекции из окружающих органов из-за нарушения антисептических свойств желчи. В результате быстро развивается утолщение стенок и их деструкция (разрушение), что может приводить к скоплению гноя внутри пузыря и формированию желчного перитонита.
Симптомы
Присутствие в желчном пузыре камней может никак не сказываться на состоянии человека, поэтому на начальном этапе заболевание зачастую протекает бессимптомно, латентно.
Симптоматика напрямую зависит от стадии развития болезни, поэтому острый калькулезный холецистит характеризуется следующими признаками наличия желчной колики:
- резкое снижение артериального давления;
- появление слабости и холодного пота;
- тошнота, рвота желудочным и желчным содержимым;
- повышенная температура, что особенно характерно для гнойного воспаления;
- острый болевой синдром, локализующийся в правом боку и отдающий в район плеча или правой лопатки, вызванный нарушениями диеты, алкоголем, физической нагрузкой или стрессом;
- отдельные проявления желтухи с изменением цвета испражнений: кал содержит много жира и имеет обесцвеченный вид, а моча темнее обычного.
Проявления хронического калькулезного холецистита более сглажены:
- часто возникающая ноющая боль в районе правого подреберья;
- тошнота и отрыжка с горьким привкусом;
- нарушение правил питания может вызвать единичные приступы рвоты с желчью;
- появление острого болевого синдрома, вызванного неправильным питанием, который постепенно сам стихает;
- приступообразные боли, возникающие спустя 3 часа после употребления жирной, соленой или жареной пищи.
Хроническая стадия развития калькулезного холецистита характеризуется присутствием камней в желчном пузыре, слабовыраженным воспалительным процессом и периодическими проявлениями болезни.
Хронический период может протекать практически бессимптомно или заявлять о себе приступами печеночной колики. При скрытой форме заболевания человек испытывает чувство тяжести с правой стороны подреберья. Страдает от метеоризма, поноса, изжоги, отрыжки, ощущает горечь во рту. После переедания или жирной пищи неприятные симптомы усиливаются.
Печеночная колика может возникать внезапно, в большинстве случаев ей предшествует нарушение диеты, тяжелый физический труд, перенесенное психоэмоциональное напряжение. Приступ колики вызывают спастические сокращения желчного пузыря и его путей, обусловленное раздражением слизистых камнями. Наблюдается острая боль колющего характера разной интенсивности, локализующаяся в правом подреберье и иррадиирущая в правую часть плеча, лопатки и шеи. Длительность приступа может варьироваться от нескольких минут до пары суток.
Диагностика
Основной целью диагностического обследования пациента является максимально выявление заболевания и его осложнений, а также назначение терапевтической схемы, наиболее соответствующей сложившейся ситуации.
При наружном осмотре и прощупывании живота — симптомы:
- Кера – появлением болей на максимуме вдоха при одновременном нажимании в зоне ребер справа;
- Мерфи – задержка дыхания при нажимании пальцами под ребрами справа;
- Ортнера – появление боли во время простукивания в зоне ребер справа;
- Френикус-симптомом – появлением боли при нажимании в определенную зону.
На результатах МРТ и КТ желчного пузыря наблюдаются:
- наличие жидкости в околопузырной клетчатке;
- утолщение стенок органа;
- отторжение слизистой;
- газ в толще или просвете стенки органа.
На обзорном рентгене желчного пузыря наблюдаются:
- газ в просвете или толще стенки органа при развитии анаэробных инфекций;
- камни – у одного из десяти пациентов;
- частичная или полная кальцификация стенок органа.
В результатах анализов крови и биохимических печеночных проб наблюдается превышение уровня:
- щелочной фосфотазы;
- аланинаминотрансферазы (АЛТ);
- общего билирубина;
- аспартатаминотрансферазы (АСТ).
Назначение той или иной схемы лечения производится исходя из истории болезни больного.
Лечение калькулезного холецистита
При диагнозе хронический калькулезный холецистит лечение может быть как консервативным, так и хирургическим. Выбор метода зависит от выраженности симптомов, частоты обострений, состава, размера и количества конкрементов, а также от наличия осложнений.
Безоперационное лечение включает в себя:
- соблюдение диеты,
- медикаментозные средства.
Из лекарственных препаратов врач может назначить спазмолитики, гепатопротекторы, фитопрепараты, ферменты, антибиотики (если присоединилась инфекция). При калькулезном холецистите лечение без операции возможно, если камни имеют небольшие размеры (до 15 мм) и состоят из холестерина.
При холецистите на фоне желчнокаменной болезни противопоказаны любые желчегонные препараты, так как они могут вызвать закупорку пузыря и развитие опасных осложнений.
Для их растворения используют препараты желчных кислот. Другое важное условие консервативного лечения – нормальная моторная активность желчного пузыря. Если эти нюансы не учесть, то литолитическая терапия может ухудшить состояние пациента и даже привести к осложнениям.
Хирургическое лечение
Основным методом лечения при хроническом калькулезном холецистите является хирургический.
Существуют такие виды операций:
| Открытая холецистэктомия | это операция по удалению пузыря через разрез брюшной полости. Этот вид применяют при тяжелых осложнениях, например, спайках или инфекциях; |
| Лапароскопия | это удаление желчного пузыря при помощи лапароскопа через небольшой надрез. Эта операция очень распространена, поскольку послеоперационное восстановление происходит намного быстрее и с меньшим количеством осложнений; |
| Чрескожная холецистэктомия | происходит благодаря введению дренажа в желчный пузырь. Применяют этот вид операции для пожилых пациентов, больных с обструкционным холециститом и длительной механической желтухой. |
Перед хирургическим вмешательством можно попробовать метод дробления камней волнами при их больших размерах. В некоторых случаях после такой процедуры удается избежать операции. Для предотвращения появления симптомов ЖКБ и профилактики образования камней очень важно наладить питание и придерживаться низкокалорийной диеты, вылечить все болезни желудочно-кишечного тракта, стараться избегать стрессов и физически не переутомляться.
Сразу после обнаружения калькулезного холецистита нужно начать лечение, это поможет избежать осложнений, которые могут привести к холецистэктомии. Хронический калькулезный холецистит лечение предусматривает под руководством врача.
Диета после холецистэктомии
Прооперированным по поводу калькулезного холецистита больным назначается диета после операции. В отсутствие желчного пузыря, который служит физиологическим резервуаром, необходима частая разгрузка желчных путей. Поэтому пациент в течение всей дальнейшей жизни вынужден соблюдать дробное питание. В противном случае камни могут образовываться вновь в культе пузыря или в самих ходах. Приемы пищи должны быть не реже 5-6 раз в сутки.
После холецистэктомии наблюдается дефицит желчных кислот, ответственных за переваривание жиров. Поэтому из меню необходимо исключить свиное сало, бараний и говяжий жир. Употребление жирных молочных продуктов и сливочного масла следует ограничить. Чтобы возместить недостаток липидов, в рацион включают больше растительного масла. Им можно заправлять каши, салаты, овощные пюре.
Диета при хроническом калькулезном холецистите
Диета при хроническом калькулезном холецистите, равно как и диета при ЖКБ, основана на соблюдении определенного режима питания (употреблять пищу требуется четыре – пять раз в день таким образом, чтобы максимальное количество килокалорий не превышало 2000) и в исключении следующих продуктов, напитков и блюд:
- сладких газированных напитков;
- шоколадных конфет;
- алкоголя;
- жирных, острых, сладких и соленых блюд;
- фастфуда;
- маргарина;
- сахарного песка в натуральном виде.
Рекомендуемыми же продуктами, напитками и блюдами в данном случае являются:
- отварная курятина или крольчатина;
- свежие и паровые овощи;
- отварная или тушеная морская рыба;
- любые фрукты;
- растительное масло;
- свекольный сок;
- ненаваристый бульон;
- каши;
- рекомендованная врачом минеральная вода.

Профилактика
В профилактических целях:
- устраняются факторы, приводящие к камнеобразованию;
- назначаются длительные низкокалорийные диеты;
- разгружают пищеварительную систему 1 раз в неделю;
- ограничивают физические и эмоциональные перегрузы;
- снижают вес;
- принимают назначенные врачом медикаменты;
- пьются отвары трав, приготовленные народными способами.
Прогноз
Прогнозы на излечение болезни во многом зависят от того, как именно она протекает.
Так, не осложненное течение холецистита, как правило, обладает благоприятными прогнозами. Осложненные же формы течения заболевания, равно, как и наличие тяжелых сопутствующих болезней, приводит к значительному ухудшению прогнозов на излечение – смертность больных с указанными патологиями составляет 50-60%.
Объясняется это тем, что осложненные формы болезни сопровождаются быстрым развитием эмпиемы и гангрены органа, абсцессов печени, свищей, перитонита.
Желчнокаменная болезнь (калькулёзный холецистит) — симптомы и лечение
Что такое желчнокаменная болезнь (калькулёзный холецистит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мелентьева Александра Александровича, хирурга со стажем в 16 лет.
Над статьей доктора Мелентьева Александра Александровича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Хирург Cтаж — 16 лет Кандидат наук
Больница №1 Пирогова
Дата публикации 19 октября 2018 Обновлено 1 апреля 2022
Определение болезни. Причины заболевания
Желчнокаменная болезнь (калькулёзный холецистит) — заболевание, характеризующееся наличием конкрементов (камней) в желчном пузыре или его протоках.
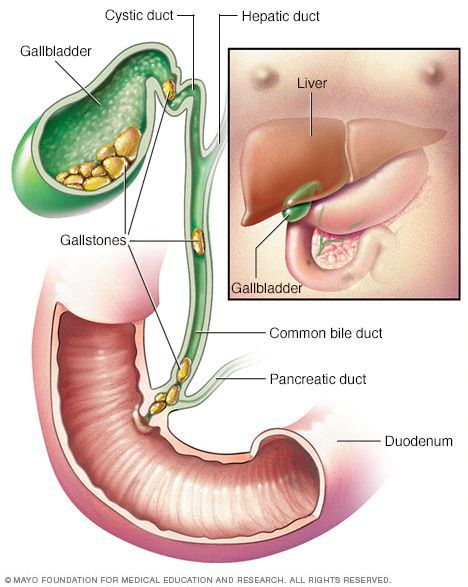
Желчнокаменная болезнь (ЖКБ) является наиболее распространённым заболеванием в хирургической гастроэнтерологии, занимая первое место среди хирургических заболеваний. Согласно исследованиям в Европе и США ЖКБ диагностируют у 10-15% взрослого населения. Каждый год в мире выполняется более 500 тысяч холецистэктомий (операций по удалению желчного пузыря).
Чаще всего образование камне в желчном пузыре наблюдается у людей в возрасте 40-50 лет, однако она может проявиться и в совсем юном и в пожилом возрасте.
Факторы риска желчнокаменной болезни
Образование камней в желчном пузыре происходит под влиянием комплекса факторов. Разнообразные расстройства обмена веществ способствуют кристаллизации холестерина, что в дальнейшем приводит к формированию камней в желчном пузыре.
Возникновение ЖКБ напрямую зависит от следующих факторов:
- половая принадлежность — по статистическим данным у женщин ЖКБ диагностируется в три раза чаще, чем у мужчин;
- возраст — чем старше человек, тем выше риск возникновения данного заболевания (зачастую оно обнаруживается у людей после 60 лет);
- наследственность и генетические факторы;
- нерациональное питание — чрезмерное употребление сладкой, слишком острой, копчёной и жирной пищи;
- нарушения липидного (жирового) обмена;
- частые переедания;
- ожирение;
- беременность или предшествующие многократные роды;
- длительный отказ от еды;
- курение, алкоголь;
- сидячий образ жизни;
- сахарный диабет;
- приём некоторых лекарственных препаратов;
- инфицирование двенадцатиперстной кишки или желчевыводящих протоков различными патологическими бактериями или микроорганизмами;
- цирроз печени.
Образовавшиеся камни различаются по составу. Они бывают:
- пигментными;
- холестериновыми;
- известковыми;
- смешанными (состоят из различных химических элементов).

Для желчнокаменной болезни характерно свое «лицо». В данном случае работает правило пяти F — наиболее патогномоничных признаков:
- Female (женщина);
- Fat (ожирение);
- Forty (старше 40 лет);
- Fair (блондинка);
- Fertile (рожавшая).
У пациентов, страдающих ожирением, повышена концентрация холестерина в крови, что является предрасполагающим фактором формирования конкрементов. Рожавшие женщины старше 40 лет в большей мере подвержены возникновению ЖКБ, что связано с гормональной перестройкой всего организма.
Неправильное питание, избыточное поступление в организм холестерина, жиров также влияет на риск возникновения желчнокаменной болезни. Однако даже самые строгие вегетарианцы не застрахованы от неё.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы желчнокаменной болезни
Проявления желчнокаменной болезни достаточно явные. Чаще всего пациентов беспокоит тупая ноющая боль или тяжесть в правом подреберье, которая возникает при погрешностях в диете. Также к симптомам желчнокаменной болезни относятся тошнота, чувство горечи во рту и другие диспептические расстройства.
Нередко желчнокаменная болезнь одновременно протекает с грыжей пищеводного отверстия диафрагмы, язвой желудка или двенадцатиперстной кишки, дивертикулёзом (выпячиванием стенок) ободочной кишки, что обусловлено общей иннервацией и одинаковыми предрасполагающими факторами. В этом случае клиническая картина может быть не совсем ясной.
Часто желчнокаменная болезнь протекает бессимптомно, и камни в просвете желчного пузыря находят при рутинном выполнении УЗИ брюшной полости.
В определённом числе случаев болезнь манифестирует (проявляется) острым воспалением или сразу развитием осложнений (холедохолитиаза, холангита, механической желтухи).
При развитии острого холецистита на фоне желчнокаменной болезни пациента чаще всего беспокоит острая боль в правом подреберье, лихорадка и тошнота.
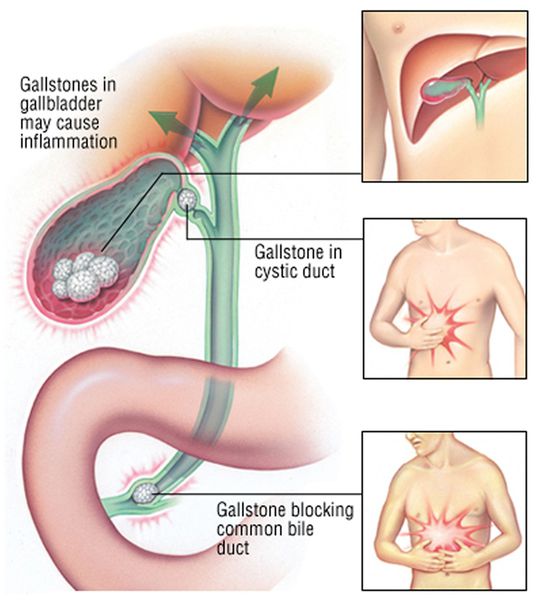
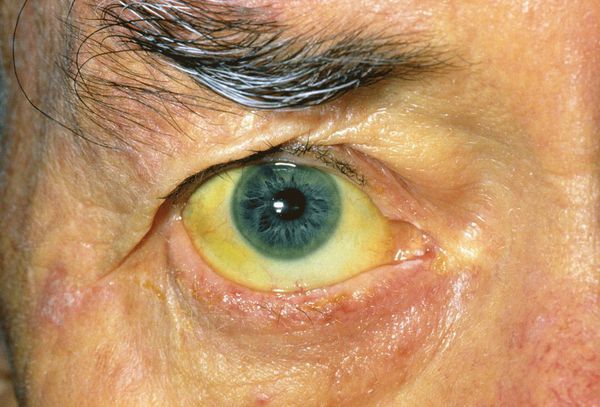
При развитии такого грозного осложнения ЖКБ, как холедохолитиаз (наличие камней в желчных протоках) и механическая желтуха, возникает пожелтение кожных покровов, склер, слизистых оболочек, зуд кожных покровов, потемнение мочи и обесцвечивание кала. Наличие этих признаков является поводом к экстренной госпитализации в хирургический стационар.
Патогенез желчнокаменной болезни
Рассмотрим анатомию желчного пузыря и его протоков.
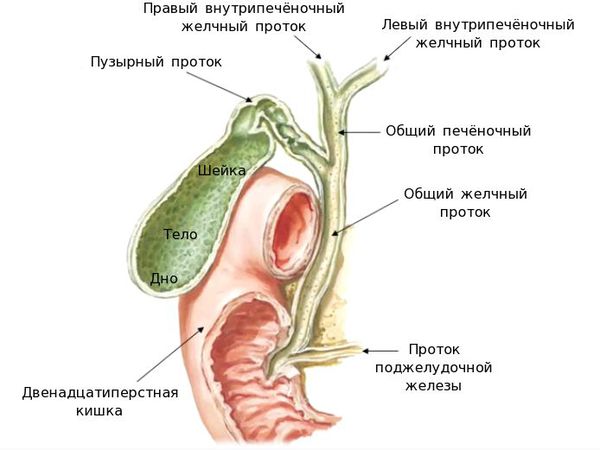
Желчь, синтезируемая клетками печени, по правому и левому долевым протокам попадает в общий печёночный проток. Далее через пузырный проток она депонируется (временно откладывается) в желчном пузыре. Во время приёма пищи желчный пузырь сокращается, и желчь по общему желчному протоку через большой дуоденальный сосок попадает в двенадцатиперстную кишку, где и связывается с пищей. Основная роль желчи — эмульгация (расщепление) жиров.
По различным причинам, чаще всего из просвета двенадцатиперстной кишки, в желчный пузырь попадают патогенные микроорганизмы, формируя «бактериальное ядро» будущего желчного камня. В связи с наличием в просвете желчного пузыря хронического инфекционного воспаления нарушается его сократительная функция. Желчь застаивается, способствуя увеличению числа конкрементов и их размеров. [1]
Существует несколько теорий этиопатогенеза ЖКБ:
- Инфекционная теория. Приверженцы этой концепции связывают образование камней с хронической инфекцией желчи в просвете желчного пузыря. В процессе воспаления из экссудата выпадают нити фибрина, с которым связывается билирубин и холестерин, формируя конкременты.
- Дискразическая теория. Согласно этой концепции, камни образуются в процессе нарушения холестеринового обмена. Холестерин, попадая в организм с пищей, кристаллизуется в просвете желчного пузыря на фоне его гипокинезии (неподвижности), что приводит к формированию камней. Ситуация может усугубляться при наличии у пациента сахарного диабета, подагры или хронических болезней почек. Однако данная теория объясняет формирование только холестериновых камней.
- Физико-химическая теория. В основе этой идеи камнеобразования лежит концепция нарушения коллоидного равновесия в желчи. Холестерин, являясь нерастворимым в воде соединением, растворяется в желчи за счёт взаимодействия с желчными кислотами. При высоком содержании холестерина в крови и желчи и снижении концентрации желчных кислот происходит кристаллизация желчи с образованием конкрементов. [1]
Классификация и стадии развития желчнокаменной болезни
Калькулёзный холецистит предполагает хроническое и острое течение заболевания.
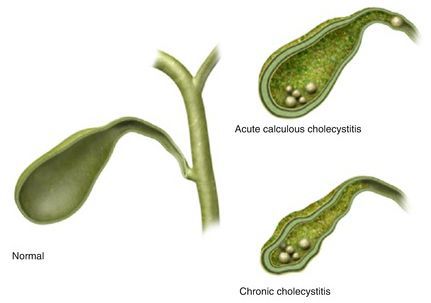
Хронический калькулёзный холецистит характеризуется периодами обострения и ремиссии или бессимптомным течением. Такой вид калькулёзного холецистита различают по клинической картине:
- первично хронический холецистит — бессимптомное течение заболевания;
- хронический рецидивирующий холецистит — заболевание протекает с периодами обострения и ремиссии;
- хронический резидуальный холецистит — в этом случает пациентов постоянно беспокоит боль или тяжесть в правом подреберье.
Острый калькулёзный холецистит отличается острым началом заболевания, интенсивным болевым синдромом, а также определёнными изменениями в УЗ-картине и анализах крови. Его дифференцируют по тяжести воспалительных изменений стенки желчного пузыря:
- катаральный;
- флегмонозный;
- гангренозный.
В далеко зашедших случаях возникает перитонит, который может быть местным, распространённым и разлитым. Также могут формироваться перипузырные абсцессы.
Осложнения желчнокаменной болезни
Несмотря на то, что желчнокаменная болезнь хорошо изучена, а лапароскопическая холецистэктомия (метод выбора хирургического лечения) освоен в совершенстве многими хирургами, пациенты часто затягивают с лечением «до последнего» или просто боятся операции, после чего поступают в больницу с такими тяжёлыми осложнениями, как холедохолитиаз и механическая желтуха.
Основное осложнение желчнокаменной болезни — это механическая желтуха. Она возникает при миграции конкремента из просвета желчного пузыря в общий желчный проток. Камень при этом может застрять, и желчь, вместо того чтобы поступать в просвет двенадцатиперстной кишки, всасывается обратно в кровь, вызывая тяжёлую интоксикацию и печёночную недостаточность.
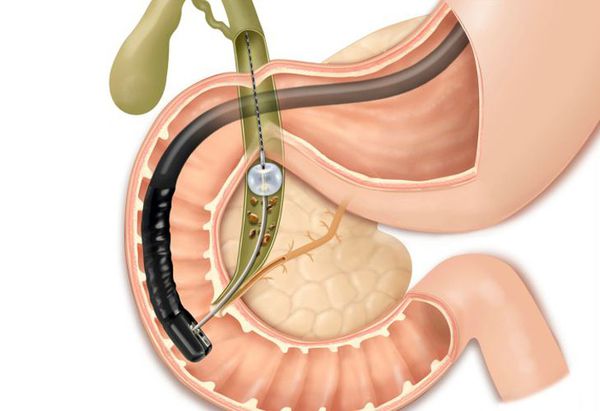
Данное осложнение требует немедленного эндоскопического вмешательства — ЭРПХГ (эндоскопической ретроградной панкреатохолангиографии) и извлечения камней из общего желчного протока с последующей лапароскопической холецистэктомией в ближайшем периоде.
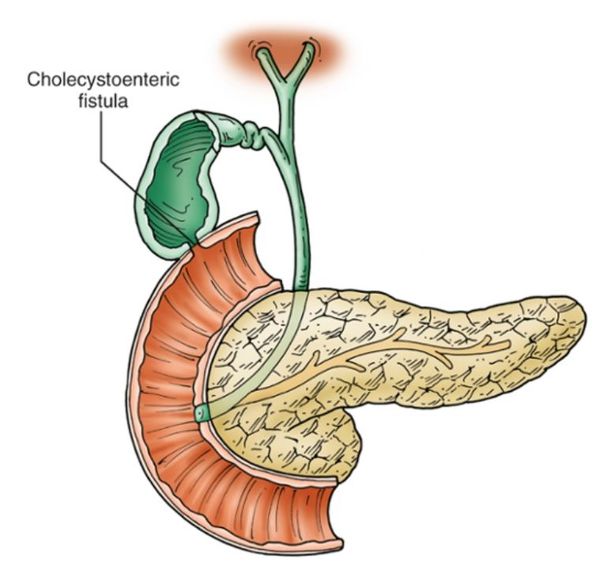
Также ЖКБ может осложняться:
- холангитом (воспалением желчных протоков) — требует длительной и массивной антибактериальной терапии;
- формированием рубцовых стриктур большого дуоденального соска — нередко требует многократных эндоскопических вмешательств;
- острым холециститом — обычно развивается при нарушениях диеты, но может возникать и при нормальном питании;
- острым билиарным панкреатитом — может развиться, если конкремент мигрирует в общий желчной проток и вклинивается в большой дуоденальный сосок;
- непроходимостью кишечника — при длительном наличии крупного конкремента в желчном пузыре;
- желчными свищами (формированием патологических соустий между желчными путями и соседними органами или свободной брюшной полостью). [4]
Диагностика желчнокаменной болезни
Диагностика ЖКБ достаточно простая и зачастую не требует высокотехнологичных инструментальных методов обследования.
Сбор анамнеза и осмотр
При сборе анамнеза пациенты нередко отмечают появление тупой ноющей боли в правом подреберье при погрешности в диете, а также горечь во рту.
Физикальный осмотр пациента с желчнокаменной болезнью в «холодном периоде», то есть вне обострения, может оказаться безрезультатным. Только при остром холецистите или в случае приступа желчной колики пальпация в правом подреберье в проекции желчного пузыря может быть болезненна.
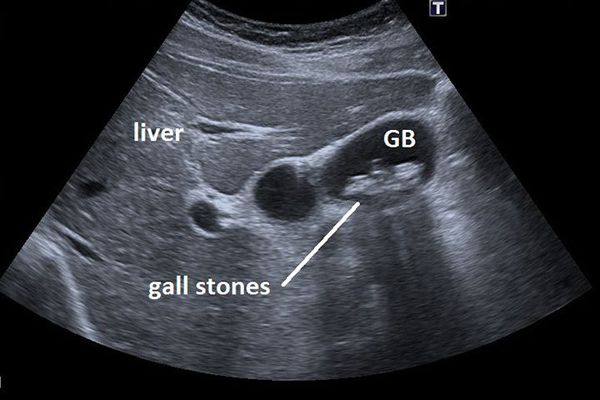
Ультразвуковое исследование желчного пузыря (УЗИ)
Основным инструментальным способом диагностики ЖКБ являет УЗИ брюшной полости. Этот рутинный метод диагностики позволяет выявить конкременты в просвете желчного пузыря с точностью до 95%, а также определить их размер и количество, оценить состояние стенки желчного пузыря, диаметр внутрипечёночных и внепечёночных желчных протоков. [5]
Магнитно-резонансная томография (МРТ)
При сомнительных результатах ультразвукового исследования, а также при осложнённом течении ЖКБ пациенту следует выполнить магнитно-резонансную томографию. Этот метод является лучшим методом диагностики как желчнокаменной болезни и её осложнений, так и любых других заболевании органов гепатопанкреатодуоденальной области. [2]
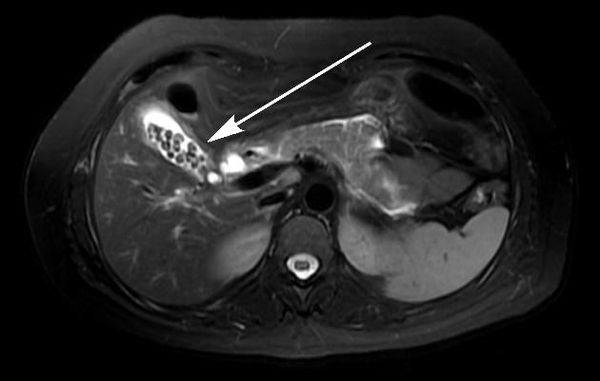
Компьютерная томография (КТ)
КТ при неосложнённой желчнокаменной болезни не показана, тем более что далеко не все конкременты рентгеноконтрастны и будут видны при таком обследовании. Обычно достаточно ультразвукового исследования брюшной полости.
Лечение желчнокаменной болезни
В середине ХХ века в эксперименте на животных исследовался следующий метод лечения ЖКБ: желчный пузырь разрезали, доставали конкременты, и зашивали обратно. Однако с течением времени конкременты образовывались вновь, что вполне объяснимо, так как камни желчного пузыря являются лишь проявлением болезни, а не самой болезнью. Хроническое воспаление желчного пузыря никуда не исчезало, что приводило к рецидиву заболевания.
Следующей попыткой вылечить ЖКБ без операции была ударно-волновая литотрипсия (по аналогии с лечением мочекаменной болезни). Но такой вид лечения вызывал разрыв ткани печени или стенки желчного пузыря с формированием абсцессов, гематом и перитонита. Обломки конкрементов, если их и удавалось раздробить, мигрировали в протоки, вызывая холедохолитиаз и механическую желтуху. Ударно-волновую терапию пришлось оставить в прошлом.
Некоторые врачи-гастроэнтерологи рекомендуют своим пациентам приём различных желчегонных препаратов, а также разные виды «дюбажей» с целью консервативного лечения ЖКБ. Под действием этой терапии конкременты могут легко мигрировать из желчного пузыря во внепечёночные желчные протоки, вызвав холедохолитиаз и механическую желтуху, что в свою очередь потребует экстренного хирургического вмешательства.
Хирургическое лечение
Единственным методом радикального излечения желчнокаменной болезни является его удаление — холецистэктомия. [3]
Вначале эту операцию выполняли через традиционный (лапаротомный) доступ, что приводило к большому количеству осложнений как в раннем, так и в позднем послеоперационном периоде. С развитием новых технологий операцию стали выполнять лапароскопически. [7]
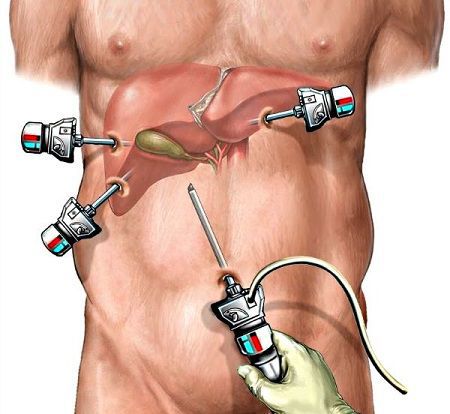
Холецистэктомия выполняется следующим образом:
- через сантиметровый разрез над пупком в брюшную полость вводится трубка (троакар) и лапароскоп, брюшную полость наполняют углекислым газом, формируя, таким образом, пространство для операции;
- дополнительно устанавливают ещё один сантиметровый и 25-миллиметровый троакары;
- при помощи специальных инструментов желчный пузырь мобилизуется, отделяется от ложа, пузырный проток и артерия клипируется титановым клипсами;
- желчный пузырь извлекают через околопупочный или эпигастральный доступ.
Операция проходит под общим наркозом и продолжается в среднем в течение часа. Благодаря малотравматичному лапароскопическому доступу послеоперационный болевой синдром минимален, и уже вечером в день операции пациент может вставать и ходить, не испытывая сильной боли.
При гладком течении послеоперационного периода пациент может быть выписан на следующий день после операции, что особенно важно для людей работоспособного возраста. Косметический дефект операции минимален, уже спустя месяц после операции рубцы становятся практически незаметными. [6]
Параллельно с лапароскопической холецистэктомией возникла холецистэктомия из минилапаротомного доступа. Однако в связи со сложностью визуализации элементов печёночно-двенадцатиперстной связки и высоким риском травматизации соседних органов этот доступ практически не используется.
Относительно недавно лапароскопическую холецистэктомию стали выполнять из одного доступа. При выполнении данной операции над пупком делается единственный разрез длиной 3-4 см. Такой доступ особенно актуален при наличии у пациента пупочной грыжи, так как позволяет решить две проблемы через один разрез.
Всё большую популярность набирает NOTES хирургия — операции через естественные отверстия. Так, лапароскопическую холецистэктомию можно провести через разрез во влагалище или прямой кишке, что не оставляет шрамов на животе, однако чревато инфекционными и другими осложнениями.
Диета при желчнокаменной болезни
Рекомендована диета «Стол № 5» — нужно исключить жирные, жареные и острые блюда.
Растворение камней в желчном пузыре
Для «растворения» конкрементов в желчном пузыре терапевты и гастроэнтерологи нередко назначают препараты урсодезоксихолевой кислоты (Урсосан и Урсофальк) на срок до года. Но далеко не все камни можно растворить, это зависит от их химического состава.
Кроме того, когда конкремент уменьшается, ему проще мигрировать в общий желчный проток, что может вызвать осложнения желчнокаменной болезни. К тому же, камень — это только проявление болезни желчного пузыря. Даже если камень растворится на фоне терапии, то он обязательно появится вновь. Тем более, желчный пузырь, в котором есть конкременты, практически не работает и мало участвует в пищеварении. Поэтому его наличие в организме не приносит никаких положительных эффектов, а только таит в себе потенциальную опасность.
Прогноз. Профилактика
Желчнокаменная болезнь является исключительно хирургическим заболеванием. Все попытки его консервативного лечения бессмысленны и зачастую опасны. Единственный возможный способ победить болезнь — операция.
Лапароскопическая холецистэктомия — «золотой стандарт» лечения желчнокаменной болезни. [8] Вмешательство является максимально безопасным и сопровождается низким риском осложнений. [9] Реабилитация после операции очень быстрая и позволяет пациенту приступить к труду в ближайшие дни после выписки. Средний срок госпитализации составляет 1-2 суток.
Реабилитация
После выполнения лапароскопической холецистэктомии пациенту обычно рекомендуют соблюдать диету (диета № 5) в течение месяца, избегать физической нагрузки, а также приём ферментных препаратов (панкреатин, креон и другие).
Спустя месяц после операции пациент может вернуться к обычному рациону и образу жизни без каких-либо рисков осложнений. Отсутствие желчного пузыря ни в коей мере не влияет на качество жизни в отдалённом периоде.
Операцию целесообразно выполнять в «холодном» периоде, а не во время приступа, так как операция в случае острого холецистита сопровождается более высоким процентом осложнений. Не стоит откладывать операцию «в долгий ящик». Как показывает практика, приступы холецистита случаются в самый неподходящий момент и зачастую вдалеке от специализированных медицинских учреждений.
Не стоит также забывать, что с годами сердце и лёгкие работают хуже, присоединяются ишемическая болезнь сердца и хронический бронхит, что может пагубно повлиять на течение наркоза и послеоперационного периода. [10]
Профилактика желчнокаменной болезни
Профилактики заболевания предполагает активный образ жизни, здоровое питание и отказ от вредных привычек. Всё это в какой-то мере может снизить риск желчнокаменной болезни, но не застрахует от неё на 100%.
Таким образом, при выявлении желчнокаменной болезни не стоит тянуть время, а следует обратиться к хирургу-профессионалу для скорейшего решения вопроса о хирургическом лечении.
Список литературы
- Еverson G.T., McKinley C., Kem F. Jr. Mechanisms of gallstone formation in women. Effects of exogenous estrogen (Premarin) anddietary cholesterol on hepatic lipid metabolism // J. Clin. Invest. — 1991. — Vol. 87. P. 237-246
- Gutt C., Jenssen C., Barreiros A.P., Götze T.O., Stokes C.S. Updated S3-Guideline for Prophylaxis, Diagnosis and Treatment of Gallstones. German Society for Digestive and Metabolic Diseases (DGVS) and German Society for Surgery of the Alimentary Tract (DGAV) — AWMF Registry 021/008 // Z Gastroenterol. — 2018; 56(8):912-966.
- Ibrahim M., Sarvepalli S., Morris-Stiff G., Rizk M., et al. Gallstones: Watch and wait, or intervene? // Cleve Clin J Med. — 2018; 85(4):323-331.
- Saito R., Abe T., Hanada K., Minami T., et al. Impact of comorbidities on the postoperative outcomes of acute cholecystitis following early cholecystectomy // Surg Today. — 2017; 47(10):1230-1237.
- Siddiqui M.A., Rizvi S.A.A., Sartaj S., Ahmad I., Rizvi S.W.A. A Standardized Ultrasound Scoring System for Preoperative Prediction of Difficult Laparoscopic Cholecystectomy // J Med Ultrasound. — 2017; 25(4):227-231.
- Дадвани C.А., Ветшев П.С., Шулутко А.М., Прудков М.И.. Желчнокаменная болезнь. — 2000.
- Егиев В.Н., Федоров И.В., Рудакова М.Н. Очерки лапароскопической холецистэктомии. — 2008.
- Agresta F., Campanile F.C., Vettaretto N. Laparoscopic cholecystectomy. — 2010.
- Kovatch I. Complications of cholecystectomy. — 2009.
- Yokota Y., Tomimaru Y., Noguchi K., Noda T., et al. Surgical outcomes of laparoscopic cholecystectomy // Asian J Endosc Surg. — 2018.
Источник http://gb21perm.ru/kalkuleznyj-holetsistit/
Источник https://probolezny.ru/zhelchnokamennaya-bolezn/