Признаки цирроза печени
Цирроз печени (ЦП) – это тяжелейшее заболевание, при котором поражаются гепатоциты. Полностью восстановить пищеварительную железу невозможно, так как она подвергается необратимым изменениям. Печеночные клетки замещаются соединительной тканью и погибают, как следствие, функциональность органа нарушается.
Важно выявить симптома цирроза печени на ранней стадии, тогда можно остановить патологический процесс. Однако этот недуг коварен, так как на ранних этапах имеет скрытое течение, поэтому больной даже не подозревает о своём состоянии. Однако выявить первые признаки возможно, если быть внимательным к своему здоровью. При обнаружении цирроза на поздней стадии длительность жизни больного существенно сокращается.
Ранние симптомы
Многих пациентов интересует вопрос о том, как проявляется ЦП на ранней стадии. Как упоминалось ранее, патология имеет скрытое течение. Это обусловлено тем, что пищеварительная железа не имеет нервных окончаний, поэтому болезненные ощущения появляются только после того, как её размер увеличивается и внешняя капсула растягивается. Кроме того, первые симптомы сглаживаются по той причине, что здоровые гепатоциты компенсируют работу повреждённых.
На начальной стадии цирроза возникает дискомфорт справа под рёбрами
Первые признаки цирроза печени:
- Дискомфорт и боль справа под рёбрами. Болезненные ощущения могут быть острыми, особенно если в желчном пузыре присутствуют камни. Ощущения распирания, тяжести или ноющей боли проявляются после употребления жирных, жареных блюд, алкоголя, при чрезмерной физической деятельности.
- Человек постоянно ощущает усталость, которая не исчезает в течение всего дня и не проходит после ночного сна.
- У больного снижается аппетит, он резко худеет. Эти признаки свидетельствуют о нарушении тока печеночного секрета из пузыря в 12-перстную кишку и снижение его выработки.
- Повышается нервная возбудимость, пациент становится раздражительным.
- Расстройства сна. Больной не может быстро уснуть ночью.
- Иногда повышается температура тела.
- У пациента появляются кровоподтёки при незначительных повреждениях.
- Краснеют ладони рук.
- Появляются горизонтальные линии на ногтевых пластинах.
- Отекают колени и лодыжки.
- Нарушается подвижность пальцев рук.
- Во время ощупывания груди у мужчин ощущаются твёрдые участки.
- Нарушается менструальный цикл у женщин.
- Появляются расстройства стула (понос чередуется с запором).
- Неприятный запах изо рта.
- Появляется горечь во рту, ксеростомия (пересыхание ротовой полости), особенно утром.
- Метеоризм, тошнота, извержение рвотных масс, особенно после употребления вредной пищи и алкоголя.
Это признаки начала цирротических изменений печени.
Справка. У некоторых пациентов патологический процесс на ранней стадии сопровождается лёгкой желтухой.
У детей симптомы ЦП схожи с признаками патологии у взрослых.
Основные проявления
Что такое цирроз, знают многие, а то, как он проявляется на второй стадии и позже – не все. Основные симптомы цирроза печени:
- Болезненный синдром, проявляющийся на начальной стадии ЦП в лёгкой форме, со временем становится более выраженным. На поздних этапах боль усиливается, она приобретает ноющий или колющий характер, появляется тяжесть справа под рёбрами.
- Такие проявления, как стремительное похудение, вплоть до истощения, выпирающий живот, тоже характерны для патологии.
- Тошнота у больных людей появляется всё чаще, нередко она сопровождается рвотой. В рвотных массах могут присутствовать сгустки крови, что свидетельствует о внутреннем кровотечении из варикозно расширенных вен желудка и пищевода.
- Мышцы становятся слабыми, их масса уменьшается, поэтому больной ощущает физическое бессилие.
- В определённых случаях опухают суставы, появляется боль, фаланги пальцев утолщаются, внешне они напоминают барабанные палочки. Кожа вокруг лунки ногтя становится красноватой.
- Также может проявляться краснота ладоней, ступней и лица.
- На верхней части туловища появляются сосудистые звёздочки, количество и яркость которых увеличиваются при разложении печени.
- У мужчин проявляются гормональные нарушения в виде увеличения молочных желез, выпадения волос в подмышечных впадинах, на лобке, снижения функциональности половых органов.
- Возникает желтуха, тогда кожа и видимые слизистые оболочки окрашиваются в жёлтый оттенок. Как вы знаете, этот симптом указывает на увеличение количества билирубина (желчный пигмент) в крови.
- Отекают ноги, язык, зудит кожа, появляются назальные кровотечения, на верхних веках обнаруживаются выпуклые желтоватые образования.
- Больной становится равнодушным ко всему происходящему, страдает от расстройств сна, нарушается сознание, снижается память.
- Температура тела повышается на длительное время.
- Моча приобретает бурый цвет, а каловые массы светлеют.
Справка. На поздних стадиях ЦП может увеличиваться селезёнка, появляется асцит, а также признаки портальной гипертензии.
Читайте также:
Внешние признаки на разных этапах цирроза во многом похожи: на начальной стадии больной быстро худеет, особенно это проявляется на лице. Иногда проявляется атрофия мышц, нижние конечности отекают, кожа пересыхает, шелушится. Оттенок кожи становится желтоватым, потом переходит в зеленоватый, а на поздней стадии окрашивается в бронзовый.
Сосудистые звёздочки размещаются на шее, плечах, руках, груди, иногда они образуются на крыльях носа или в уголках глаз. При ухудшении состояния пациента образования начинают кровоточить. Язык краснеет, отекает.
Справка. У ребенка при ЦП замедляется развитие, его рост ниже, чем у сверстников, он худой и слабый.
Симптомы в зависимости от типа патологии
Цирроз – это заболевание, которое провоцируют разные этиологические факторы. Каждый вид цирроза отличается своими признаками.

Тяжесть и дискомфорт в правом боку – это общий признак всех типов циррозов
При билиарном циррозе гепатоциты не повреждены, а портальная гипертензия протекает в лёгкой форме. Фиброзная ткань образуется вокруг поражённых желчных ходов. Печень деформируется только при длительном патологическом процессе.
Билиарный ЦП проявляется болью справа под рёбрами, нарушением работы желудка и кишечника. Желтуха имеет волнообразное течение и появляется рано. Возникает гепатомегалия, выраженные симптомы портальной гипертензии отсутствуют. Наблюдаются проявления гиповитаминоза: повышенная кровоточивость, малокровие, повышенная ломкость костей вследствие дефицита кальция. Кроме того, нарушается работа сердечно-сосудистой системы.
ЦП вследствие длительного употребления спиртных напитков диагностируют у алкоголиков. Для алкогольного поражения железы характерна гибель здоровых гепатоцитов и замещение нормальной ткани соединительной. На поверхности паренхимы печени появляются мелкие узелки, которые нарушают её функциональность.
При первичном билиарном ЦП разрушаются междольковые желчные протоки.
Читайте также:
Для портального цирроза характерно формирование тонких перегородок из соединительной ткани, а также появление небольших узлов примерно одинакового размера. На начальной стадии патологического процесса выраженные симптомы отсутствуют. Как правило, заболевание выявляют случайно во время медицинского обследования, связанного с увеличением печени или селезёнки.
Через некоторое время больные ощущают слабость, повышенную утомляемость, тяжесть в правом боку. Присутствуют расстройства пищеварения: быстрая насыщаемость едой, избыточное газообразование в кишечнике, тошнота и т. д. У многих пациентов проявляются гормональные нарушения: у мужчин нарушается функция половых органов, а у женщин возникают расстройства менструального цикла.
Справка. Определить портальный цирроз печени можно по назальным, геморроидальным и пищеводным кровотечениям.
У больных бледнеет и желтеет кожа, склеры глаз становятся жёлтыми в 10 – 12% случаев. На верхней части тела появляются сосудистые звёздочки, краснеют ладони, у некоторых мужчин увеличиваются молочные железы.
Во время пальпации ощущается, что орган увеличен, его консистенция плотная, края заостренные. У многих больных наблюдается спленомегалия.
Цирроз нередко возникает при гепатите В или С. Вирусный ЦП на ранних этапах имеет стёртое течение. У некоторых больных наблюдается метеоризм, дискомфорт или боль справа под рёбрами. С помощью пальпации можно определить, что железа немного увеличена, а её передний край заострился.
Справка. При вирусном циррозе чаще увеличивается левая доля органа, а правая может не прощупываться.
Если патология обострилась, то повышается выраженность печеночно-клеточной недостаточности и портальной гипертензии. Больной становится истощённым, появляются сосудистые звёздочки на плечах, щеках, утолщаются кончики пальцев.
На ощупь железа плотная, а её размеры уменьшены. Во время инструментальных исследований обнаруживается варикоз вен пищевода.
Читайте также:
Справка. Вирусный ЦП редко проявляется асцитом. Это осложнение чаще наблюдается при алкогольном поражении органа.
У некоторых больных повышается температура тела, появляется боль в суставах и другие нетипичные признаки. Нередко вирусная патология сопровождается симптомами холестаза (уменьшение или прекращение поступления желчи в 12-перстную кишку).
При токсическом ЦП на начальных этапах симптомы могут отсутствовать, хотя функциональность железы уже нарушена. Гепатоциты замещаются соединительной тканью. Первые признаки появляются на 2 стадии патологического процесса: слабость, похудение, распирание, тяжесть или боль справа под рёбрами, снижение аппетита. Возникает тошнота, частое извержение рвотных масс, горький привкус во рту, отрыжка. Больной не переносит жирную или жареную еду, алкоголь.
Третья стадия токсического ЦП проявляется симптомами печеночной недостаточности, портальной гипертензии, желтухой. Повышается вероятность печеночной комы.
Только квалифицированный врач сможет отличить разные виды цирроза по внешним признакам.
Проявления при разных стадиях
Каждая фаза патологии проявляется характерными симптомами, по которым их можно распознать.
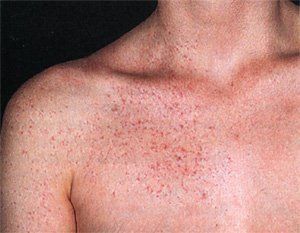
Важно. Цирроз поддаётся лечению только на начальном этапе. Поэтому нужно внимательно относиться к своему здоровью, чтобы вовремя их выявить и обратиться за медицинской помощью.
На 3 стадии цирроза сосудистые звёздочки становятся выраженными
Признаки ЦП на разных стадиях:
- При циррозе печени 1 стадии начинается воспалительно-некротический процесс. Выявить цирротические изменения можно только с помощью лабораторных или инструментальных исследований. Для компенсированного цирроза характерно отсутствие выраженной симптоматики. У больного нарушается аппетит, он ощущает постоянную усталость, раздражительность. Незначительно увеличивается печень или селезёнка. На начальной стадии могут присутствовать неяркие сосудистые звёздочки.
- На второй фазе происходит рубцевание печеночной ткани, как следствие, она становится боле плотной. У больных (особенно при портальном циррозе) возникает метеоризм, тошнота, рвота, слабость. Для первичного билиарного цирроза характерна непереносимость жирных блюд, маслянистый кал, расстройства менструального цикла, боль в костях и т. д. К характерным симптомам относят желтуху, кожный зуд, длительное повышение температуры от 37,1 до 38°, изменение цвета испражнений (моча становится бурой, а кал обесцвечивается).
- На 3 стадии ЦП печень начинает разлагаться, а соединительная ткань распространяется практически на всю железу. Больной заметно худеет, его кожа и видимые слизистые оболочки желтеют, проявляется асцит (скопление свободной жидкости в брюшном пространстве), ноги отекают. Повышается кровоточивость, сосудистые звёздочки на плечевом поясе и лице становятся более выраженными, иногда возникает субфебрильная температура. К возможным симптомам декомпенсированного цирроза относят расстройства чувствительности периферических нервов, нарушение зрения, увеличение груди, покраснение язык, ладоней, выпадение волос и т. д. Билиарный цирроз проявляется мучительным зудом, появлением выпуклых желтоватых образований не верхних веках.
- На терминальной стадии печень разлагается вследствие массивной гибели печеночных клеток и разрастания соединительной ткани. Форма железы меняется, её размеры уменьшаются. Для этого этапа характерно сильное истощение организма, выраженный асцит, желтуха. У пациента присутствуют симптомы малокровия и лейкопении (снижение концентрации лейкоцитов). Возникают расстройства сознания, повышается вероятность коматозного состояния и летального исхода.
При наличии осложнений длительность жизни пациента сокращается. Поэтому важно начать лечение как можно раньше.
Читайте также:
Признаки осложнений
Многих пациентов, которые столкнулись со страшным диагнозом, интересует вопрос о том, какие симптомы появляются при осложнённом циррозе. К наиболее опасным последствиям цирроза относят дисфункцию печени. Острая функциональная недостаточность печени возникает на 4 стадии ЦП. Это состояние требует немедленного лечения. Если адекватная терапия отсутствует, то существует риск печеночной комы, от которой погибают от 80 до 100% больных.
Справка. При циррозе повышается вероятность хронической почечной недостаточности. Это осложнение провоцирует тяжёлые расстройства нервной системы, которые развиваются вследствие интоксикации мозга аммиаком.
На поздних стадиях заболевания возникает асцит и портальная гипертензия. При асците увеличивается окружность живота вследствие скопления жидкости в брюшной полости. Это последствие сопровождается отёчностью нижних конечностей.
При портальной гипертензии развивается варикоз вен пищевода, желудка, прямой кишки, иногда их стенки разрываются и возникает кровотечение. Внешний признак этого осложнения – «голова медузы», при котором из-под кожи на животе (вокруг пупка) выпирают варикозно расширенные вены, расходящиеся в разные стороны. Как выглядит этот симптом, можно увидеть на фото выше.
Нередко ЦП осложняется инфекциями, опухолями злокачественного характера в печеночной ткани.
Диагностические меры
Чтобы узнать о своём состоянии при появлении подозрительных симптомов, следует обратиться к гастроэнтерологу или гепатологу. Специалисты соберут анамнез и проведут физикальный осмотр. Чтобы проверить печень, нужно пройти лабораторные, а также инструментальные исследования.
Чтобы выявить цирроз, проводят лабораторные исследования крови
Анализы крови и мочи помогут выявить цирротические изменения:
- Клинический анализ крови покажет снижение концентрации лейкоцитов и тромбоцитов. Во время исследования можно обнаружить анемию.
- С помощью коагулограммы (комплексное исследование показателей свёртываемости крови) обнаруживают снижение протромбинового индекса.
- Биохимия крови позволяет выявить повышение уровня АЛаТ, АСаТ, щелочной фосфатазы (печеночные ферменты), увеличение концентрации билирубина, снижение альбумина и т. д.
- Также проводят исследование крови на наличие антител к вирусу гепатита.
Для дополнения клинической картины проводят инструментальную диагностику:
- УЗИ выявляет деформацию печени, её звуковую проницаемость, симптомы портальной гипертензии и патологические изменения селезёнки.
- С помощью КТ брюшного пространства можно детально исследовать железу, кровеносные сосуды, желчные пути.
При необходимости врач назначает магнитно-резонансную томографию и допплерометрию, которая позволяет оценить характеристики кровотока в сосудах.
Справка. Чтобы окончательно установить диагноз и определиться со схемой терапии, назначают биопсию печени. Для этой же цели проводится лапароскопия. Во время исследования фрагменты тканей поражённого органа, изъятые из его тела через небольшие проколы, исследуют под микроскопом. Эти современные исследования позволяют оценить морфологические изменения железы и выявить точные причины развития ЦП.
При выявленном циррозе необходимо провести комплексную терапию с соблюдением всех рекомендаций доктора.
Для ЦП характерны необратимые изменения тканей железы. Поэтому очень важно быть внимательным к своему здоровью, и обращаться к врачу при появлении первых же подозрительных симптомов. Ведь от ваших действий зависит не только прогноз данной патологии, но и качество жизни в будущем. Так как цирроз на ранних этапах имеет скрытое течение, то рекомендуется проходить профилактический осмотр у врача хотя бы 1 раз в год.
Цирроз печени

Цирроз печени – хроническое заболевание, сопровождающееся структурными изменениями печени с образованием рубцовых тканей, сморщиванием органа и уменьшением ее функциональности.
Он может развиться на фоне длительного и систематического злоупотребления алкоголем, вирусного гепатита с последующим переходом его в хроническую форму, либо вследствие нарушений аутоиммунного характера, обструкции внепеченочных желчных протоков, холангита.
Науке известны случаи, когда к данному заболеванию приводила затяжная сердечная недостаточность, паразитарные поражения печени, гемохроматоз и т.д.
Что это такое?
Цирроз печени — хроническое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной соединительной тканью, или стромой. Печень с циррозом увеличена или уменьшена в размерах, необычно плотная, бугристая, шероховатая. Смерть наступает в зависимости от различного рода случаев в течение двух–четырёх лет с сильными болями и мучениями пациента в терминальной стадии болезни.
Немного исторических данных
Еще с Древних времен, печень считали таким же важным органом, как сердце. По представлениям жителей Мессопотамии, в печени вырабатывается кровь и живет душа. Еще Гиппократ описывал связь между болезнями печени и желтухой, а также асцитом. Он утверждал, что желтуха и твердая печень – плохое сочетание признаков. Это было первое суждение о циррозе печени и его симптомах.
Цирроз печени и причины его возникновения были описаны в 1793 году Мэтью Бэйлли в трактате «морбидная анатомия». В своей работе он четко связал употребление алкогольных напитков с возникновением симптомов цирроза печени. По его мнению, болели чаще мужчины среднего и старшего возраста. Англичане окрестили цирроз печени «джиновой чумой» или «джиновой печенью».
Термин цирроз происходит от греческого «kirrhos», что означает желтый цвет и принадлежит Рене Теофилу Гиацинту Лаэннеку – французскому врачу и анатому. Над изучением цирроза печени трудились и трудятся до нашего времени много ученых. Вирхов, Кюне, Боткин, Татаринов, Абеллов и другие предложили много теорий о том, что такое цирроз печени, его симптомы, причины, методы диагностики и лечения.
Причины развития цирроза
Среди основных причин, приводящих к развитию болезни, выделяют:
- Вирусный гепатит, который по разным оценкам приводит к формированию патологии печени в 10-24% случаев. Болезнью заканчиваются такие разновидности гепатитов, как В, С, D и недавно обнаруженный гепатит G;
- Различные заболевания желчных путей, среди которых внепеченочная обструкция, желчнокаменная болезнь и первичный склерозирующий холангит;
- Нарушения в работе иммунной системы. К развитию цирроза приводят многие аутоиммунные болезни;
- Портальная гипертензия;
- Венозный застой в печени или синдром Бадда-Киари;
- Отравления химическими веществами, оказывающими токсическое влияние на организм. Среди таких веществ особо губительны для печени промышленные яды, соли тяжелых металлов, афлатоксины и грибные яды;
- Болезни, передающиеся по наследству, в частности, генетически обусловленные нарушения обмена веществ (аномалии накопления гликогена, болезнь Вильсона-Коновалова, дефицит а1-антитрипсина и галактозо-1-фосфат-уридилтрансферазы);
- Длительный приём лекарственных препаратов, среди которых Ипразид, анаболические стероидные средства, Изониазид, андрогены, Метилдофа, Индерал, Метотрексат и некоторые другие;
- Прием больших доз алкоголя на протяжении 10 лет и более. Зависимости от конкретного вида напитка нет, основополагающий фактор – присутствие в нем этилового спирта и его регулярное поступление в организм;
- Редкая болезнь Рандю-Ослера также может стать причиной цирроза.
Кроме того, отдельно стоит сказать о криптогенном циррозе, причины которого остаются невыясненными. Он имеет место в пределах от 12 до 40% случаев. Провоцирующими факторами формирования рубцовой ткани могут стать систематическое недоедание, инфекционные болезни, сифилис (бывает причиной цирроза у новорожденных). Существенно повышает риск развития болезни комбинированное влияние этиологических факторов, например, сочетание гепатита и алкоголизма.

Классификация
Современная классификация рассматриваемого заболевания основывается на учете этиологических, морфогенетических и морфологических критериев, а также критериев клинико-функциональных. Исходя из причин, на фоне воздействия которых развился цирроз печени, определяют следующие его варианты:
- билиарный цирроз (первичный, вторичный) (холестаз, холангит);
- циркуляторный цирроз (возникший на фоне венозного хронического застоя);
- обменно-алиментарный цирроз (недостаток витаминов, белков, циррозы накопления, возникающие в результате наследственных обменных нарушений);
- инфекционный (вирусный) цирроз (гепатиты, инфекции желчных путей, заболевания печени паразитарного масштаба);
- токсический цирроз, цирроз токсико-аллергический (пищевые и промышленные яды, медпрепараты, аллергены, алкоголь);
- криптогенный цирроз.
В зависимости от клинико-функциональных характеристик, цирроз печени характеризуется рядом следующих особенностей:
- уровень печеночно-клеточной недостаточности;
- общий характер течения заболевания (прогрессирующий, стабильный или регрессирующий);
- степень актуальной для заболевания портальной гипертензии (кровотечения, асцит);
- общая активность процесса течения заболевания (активный цирроз, цирроз умеренно активный, а также неактивный цирроз).
Портальный цирроз печени
Самая распространенная форма заболевания, которая характеризуется поражением печеночных тканей и гибелью гепатоцитов. Изменения происходят из-за неправильного питания и злоупотребления алкогольными напитками. В 20% портальный цирроз печени может вызвать болезнь Боткина. Сначала пациент жалуется на нарушения со стороны пищеварительного тракта. Затем развиваются внешние признаки болезни: пожелтение кожных покровов, появление на лице сосудистых звездочек. Последняя стадия характеризуется развитием асцита (брюшной водянки).
Билиарный цирроз
Это особая форма заболевания, развивающаяся вследствие длительного холестаза или поражения желчных путей. Билиарный цирроз является аутоиммунной патологией, которая длительно протекает безо всякой симптоматики. Болеют им в основном женщины 40-60 лет. Первичная степень болезни часто сочетается с сахарным диабетом, красной волчанкой, дерматомиозитом, ревматоидным артритом и лекарственной аллергией.
Первые признаки
Среди ранних симптомов, указывающих на цирроз, можно отметить следующие:
- Во рту появляется чувство горечи и сухость, особенно часто в утренние часы;
- Больной несколько теряет в весе, становится раздражительным, быстрее утомляется;
- Человека могут беспокоить периодические расстройства стула, усиленный метеоризм;
- Периодически возникающие боли с локализацией в правом подреберье. Они имеют тенденцию к нарастанию после усиленных физических нагрузок или после принятия жирной и жареной пищи, алкогольных напитков;
- Некоторые формы болезни, например, постнекротический цирроз, проявляют себя в виде желтухи уже на ранних этапах развития.
В некоторых случаях болезнь заявляет о себе остро и ранние признаки отсутствуют.

Симптомы цирроза
Для цирроза характерны общие симптомы: слабость, пониженная трудоспособность, неприятные ощущения в животе, диспепсические расстройства, повышение температуры тела, боли в суставах, также отмечаются метеоризм, боль и чувство тяжести в верхней половине живота, похудение, астения. При осмотре выявляется увеличение печени, уплотнение и деформация её поверхности, заострение края. Сначала отмечается равномерное умеренное увеличение обеих долей печени, позднее как правило преобладает увеличение левой доли. Портальная гипертензия проявляется умеренным увеличением селезенки.
Развёрнутая клиническая картина проявляется синдромами печёночно-клеточной недостаточности и портальной гипертензии. Имеют место вздутие живота, плохая переносимость жирной пищи и алкоголя, тошнота, рвота, диарея, чувство тяжести или боль в животе (преимущественно в правом подреберье). В 70 % случаев обнаруживается гепатомегалия, печень уплотнена, край заострён. У 30 % больных при пальпации выявляется узловатая поверхность печени. Спленомегалия у 50 % больных.
Субфебрильная температура, возможно, связана с прохождением через печень кишечных бактериальных пирогенов, которые она не в состоянии обезвредить. Лихорадка резистентна к антибиотикам и проходит только при улучшении функции печени. Также могут быть внешние признаки — пальмарная или плантарная эритема, сосудистые звёздочки, скудный волосяной покров в подмышечной области и на лобке, белые ногти, гинекомастия у мужчин вследствие гиперэстрогенемии. В ряде случаев пальцы приобретают вид «барабанных палочек».
В терминальной стадии болезни в 25 % случаев отмечается уменьшение размеров печени. Также возникают желтуха, асцит, периферические отёки из-за гипергидратации (прежде всего отёки ног), внешние венозные коллатерали (варикозно-расширенные вены пищевода, желудка, кишечника). Кровотечение из вен часто заканчивается летальным исходом. Реже возникают геморроидальные кровотечения, они менее интенсивны.
Последствия
Цирроз печени, в принципе, в одиночку, не вызывает смерть, смертельно опасны его осложнения в стадии декомпенсации. Среди них:
- Асцит при циррозе — это скопление жидкости в брюшной полости. Назначают диету с ограничением белка (до 0,5 грамм на кг массы тела) и соли, мочегонные препараты, внутривенное введение альбумина (белковый препарат). При необходимости прибегают к парацентезу – удалению избытка жидкости из брюшной полости.
- Спонтанный бактериальный перитонит — воспаление брюшины, за счет инфицирования жидкости в брюшной полости (асцита). У больных повышается температура до 40 градусов, озноб, появляется интенсивная боль в животе. Назначают длительно антибиотики широкого спектра действия. Лечение проводят в отделение интенсивной терапии.
- Печеночная энцефалопатия. Проявляется от незначительных неврологических нарушений (головная боль, повышенная утомляемость, заторможенность) до тяжелой комы. Так как она связана с накоплением в крови продуктов белкового обмена (аммиака) – ограничивают, или исключают из рациона белок, назначают пребиотик – лактулозу. Она обладает слабительным действием и способностью связывать и уменьшать образования аммиака в кишечнике. При выраженных неврологических нарушениях лечения проводят в отделении интенсивной терапии.
- Гепаторенальный синдром – развитие острой почечной недостаточности у больных с циррозом печени. Прекращают применение мочегонных препаратов, назначают внутривенное введение альбумина. Лечение проводят в отделение интенсивной терапии.
- Острое варикозное кровотечение. Возникает из варикозно расширенных вен пищевода и желудка. У больного нарастает слабость, падает артериальное давление, учащается пульс, появляется рвота с примесью крови (цвета кофейной гущи). Лечение проводят в отделение интенсивной терапии, при неэффективности, применяют хирургическое методы лечения. Для остановки кровотечения применяют внутривенное введение октропида (для снижения давления в кровотоке брюшных сосудов), эндоскопическое лечение (перевязка варикозно расширенных узлов, склеротерапия). Осторожно проводят переливание растворов и компонентов крови, для поддержания необходимого уровня гемоглобина.
- Развитие гепатоцеллюлярной карциномы – злокачественного новообразования печени.
Кардинальное лечение гепатоцеллюлярной карциномы и декомпенсированного цирроза печени – пересадка печени. Замена печени пациента печенью донора.
Цирроз печени на последней стадии: фото людей
На фото ниже показано, как проявляется заболевание у человека.

Асцит при циррозе печени — осложнение

Отеки нижних конечностей у пациентки с циррозом печени при хроническом гепатите
Диагностика
Определение диагноза цирроз печени проходит в несколько этапов. Сам диагноз ставится на основании данных инструментальных исследований:
- Магнитно-резонансная или компьютерная томография – наиболее точный метод диагностики.
- Биопсия – метод гистологического исследования материала, взятого из печени, который позволяет установить вид цирроза крупно- или мелкоузловой и причину развития заболевания.
- УЗИ – в качестве скрининга. Позволяет установить только предварительный диагноз, однако является незаменимым при постановке диагноза асцит и портальная гипертензия.
Если при постановке диагноза гистологическое исследование не позволило определить причину развития заболевания, продолжают ее поиск. Для этого выполняют анализ крови на предмет наличия:
- антимитохондриальных антител;
- РНК вируса гепатита С и ДНК вируса гепатита В при помощи ПЦР-метода;
- альфа-фетопротеина – для того, чтобы исключить рак крови;
- уровня меди и церрулоплазмина;
- уровень иммуноглобулинов А и G, уровня Т-лимфоцитов.
На следующем этапе определяется степень повреждения организма вследствие поражения печени. Для этого используют:
- сцинтиграфия печени – радионуклидное исследование для определения работающих клеток печени;
- биохимический анализ крови для определения таких показателей, как уровень натрия и калия, коагулограмма, холестерин, щелочная фосфатаза, билирубин общий и фракционный, АСТ, АЛТ, липидограмма, протеинограмма;
- степень поражения почек – креатинин, мочевина.
Отсутствие или наличие осложнений:
- УЗИ для исключения асцита;
- исключение внутренних кровотечений в пищеварительном тракте путем исследования кала на наличие в нем скрытой крови;
- ФЭГДС – для исключения варикозных расширений вен желудка и пищевода;
- ректороманоскопия для исключения варикозных расширений вен в прямой кишке.
Печень при циррозе прощупывается через переднюю стенку брюшины. При пальпации ощутима бугристость и плотность органа, однако это возможно только на стадии декомпенсации.
При ультразвуковом исследовании четко определяются очаги фиброза в органе, при этом они классифицируются на мелкие – меньше 3 мм, и крупные – свыше 3 мм. При алкогольной природе цирроза развиваются изначально мелкие узлы, биопсия определяет специфические изменения в клетках печени и жировой гепатоз. На более поздних стадиях заболевания узлы укрупняются, становятся смешанными, жировой гепатоз исчезает. Первичный билиарный цирроз отличается увеличением печени с сохранением структуры желчевыводящих путей. При вторичном билиарном циррозе печень увеличивается за счет препятствий в желчных протоках.
Стадии цирроза печени
Течение заболевания, как правило, характеризуется собственной продолжительностью, при этом выделяют следующие основные его стадии:
- Стадия компенсации. Характеризуется отсутствием симптоматики цирроза, что объясняется усиленнием работы сохранившихся печеночных клеток.
- Стадия субкомпенсации. На данном этапе отмечаются первые признаки цирроза печени (в виде слабости и дискомфорта области правого подреберья, снижения аппетита и похудения). Выполнение функций, присущих работе печени, происходит в неполном объеме, что происходит по причине постепенного утрачивания ресурсов сохранившихся клеток.
- Стадия декомпенсации. Здесь уже речь идет о печеночной недостаточности, проявляемой выраженными состояниями (желтуха, портальная гипертензия, кома).

Как лечить цирроз печени?
Вообще, лечение цирроза печени подбирается в строго индивидуальном порядке – терапевтическая тактика зависит от стадии развития болезни, вида патологии, общего состояния здоровья больного, сопутствующих заболеваний. Но существуют и общие принципы назначения лечения.
К таковым относятся:
- Компенсированная стадия цирроза печени всегда начинается с устранения причины патологии – печень в этом случае еще способна функционировать в обычном режиме.
- Больному нужно придерживаться строгой диеты – даже небольшое нарушение может стать толчком к прогрессированию цирроза печени.
- Нельзя при рассматриваемом заболевании проводить физиопроцедуры, лечение теплом. Исключаются и физические нагрузки.
- Если болезнь находится на стадии декомпенсации, то пациент помещается в лечебное учреждение. Дело в том, что при таком течении болезни риск развития тяжелых осложнений очень высок и только медицинские работники смогут своевременно обратить внимание даже на незначительное ухудшение состояния, предотвратить развитие осложнений, которые приводят к смерти больного.
- Чаще всего при лечении назначают гепатопротекторы, бета-адреноблокаторы, препараты натрия и урсодезоксихолевой кислоты.
Общие советы больным циррозом печени:
- Отдыхайте, как только почувствуете усталость.
- Для улучшения пищеварения больным назначают полиферментные препараты.
- Не поднимайте тяжести (это может спровоцировать желудочно-кишечное кровотечение)
- Ежедневно измеряйте вес тела, объем живота на уровне пупка (увеличение в объеме живота и веса тела говорит о задержке жидкости);
- При задержке жидкости в организме (отеки, асцит) необходимо ограничить прием поваренной соли до 0,5г в сутки, жидкости — до 1000-1500мл в сутки.
- Для контроля степени поражения нервной системы рекомендуется использовать простой тест с почерком: каждый день записывайте короткую фразу, например, «Доброе утро» в специальную тетрадь. Показывайте свою тетрадь родственникам — при изменении почерка обратитесь к лечащему врачу.
- Ежедневно считайте баланс жидкости за сутки (диурез): подсчитывать объем всей принимаемой внутрь жидкости (чай, кофе, вода, суп, фрукты и т.д.) и подсчитывать всю жидкость, выделяемую при мочеиспускании. Количество выделяемой жидкости должно быть примерно на 200-300 мл больше, чем количество принятой жидкости.
- Добивайтесь частоты стула 1-2 раза в день. Больным циррозом печени для нормализации работы кишечника и состава кишечной флоры в пользу «полезных» бактерий рекомендуется принимать лактулозу (дюфалак). Дюфалак назначают в той дозе, которая вызывает мягкий, полуоформленный стул 1-2 раза в день. Доза колеблется от 1-3 чайных ложек до 1-3 столовых ложек в сутки, подбирается индивидуально. У препарата нет противопоказаний, его можно принимать даже маленьким детям и беременным женщинам.
Лечение патологических проявлений и осложнений при циррозе подразумевают под собой:
- Уменьшение асцита консервативными (мочегонные препараты по схеме) и хирургическими (выведение жидкости через дренажи) методами.
- Лечение энцефалопатии (ноотропы, сорбенты).
- Снятие проявлений портальной гипертензии — от применения неселективных бета-адреноблокаторов (пропранолол, надолол) до перевязки расширенных вен во время операции.
- Превентивная антибиотикотерапия для профилактики инфекционных осложнений при планируемых посещениях дантиста, перед инструментальными манипуляциями.
- Лечение диспепсии с помощью коррекции питания и применения ферментных препаратов без желчных кислот (панкреатин). Возможно в таких случаях и применение эубиотиков — бактисубтил, энтерол, бифидумбактерин и лактобактерин.
- Для снятия кожного зуда испорльзуют антигистаминные вещества, а также препараты, содержащие урсодеоксихолевую кислоту.
- Назначение андрогенов мужчинам с выраженными проявлениями гипогонадизма и коррекция гормонального фона женщин для профилактики дисфункциональных маточных кровотечений – под контролем эндокринолога.
- Показано применение препаратов, содержащих цинк для профилактики судорог при обычной мышечной нагрузке и в комплексе лечения печеночной недостаточности, для снижения гипераммониемии.
- Профилактика остеопороза у больных с хроническим холестазом и при первичном билиарном циррозе, при наличии аутоиммунного гепатита с приёмом кортикостероидов. Для этого дополнительно вводится кальций в комплексе с витамином Д.
- Хирургическая коррекция портальной гипертензии для профилактики желудочно-кишечных кровотечений, включает в себя наложение сосудистых анастомозов (мезентерикокавальный и спленоренальный) а так же склеротерапию имеющихся расширенных вен.
- При наличии одиночных очагов перерождения в гепатоцеллюлярную карциному и тяжести течения заболевания класса А, больным показано операционное удаление пораженных сегментов печени. При клиническом классе болезни В и С и массивном поражении, в ожидании проведения трансплантации, назначают противоопухолевое лечение для воспрепятствия прогрессии. Для этого используют как воздействие токов и температур (чрескожная радиочастотная термальная абляция), так и химиотерапию путем прицельного введения масляных растворов цитостатиков в сосуды, питающие соответствующие сегменты печени (хемоэмболизация).
Лечение такого развившегося грозного смертельного осложнения как острого массивного кровотечения из вен пищевода включает в себя:
- Местное применение зонда Блэкмора, с помощью которого раздувающаяся в просвете пищевода воздушная манжетка, сдавливает расширенные кровоточащие вены.
- Прицельное обкалывание стенки пищевода склерозирующими веществами.
- Кровезаместительная терапия.
К сожалению, это состояние и становится основной причиной смерти больных циррозом печени.

Диета при циррозе печени
Соблюдение диеты при циррозе печени предусматривает, прежде всего, отказ от пищи, в которой имеет место высокое содержание белка. Ведь у больных циррозом печени переваривание белковой пищи нарушается, и в итоге интенсивность процессов гниения в кишечнике возрастает. Диета при циррозе печени предусматривает периодическое проведение разгрузочных дней, во время которых больной вообще не употребляет пищи, содержащей белок. Кроме того, немаловажным моментом является ограничение употребления вместе с основной едой поваренной соли.
Диета при циррозе печени предусматривает исключение всех продуктов, в которых содержится питьевая сода и пекарный порошок. Нельзя употреблять солений, бекона, ветчины, морепродуктов, солонины, консервов, колбасы, соусов с солью, сыров, мороженого. Чтобы улучшить вкус продуктов, можно использовать вместо соли специи, лимонный сок.
Диета при циррозе печени допускает употребление небольшого количества диетического мяса – кролика, телятины, домашней птицы. Один раз в день можно съедать одно яйцо.
Прогноз болезни
Цирроз печени неизлечим, только если не проведена пересадка печени. С помощью вышеуказанных препаратов можно только поддерживать более или менее достойное качество жизни.
Сколько живут люди с циррозом печени, зависит от причины заболевания, стадии, на которой он был обнаружен и осложнений, которые успели появиться на момент начала лечения:
- при развитии асцита живут 3-5 лет;
- если развивается желудочно-кишечное кровотечение в первый раз, переживет его от 1/3 до половины людей;
- если развилась печеночная кома, это означает практически 100% летальность.
Есть также шкала, которая позволяет прогнозировать ожидаемую продолжительность жизни. Она учитывает результаты анализов и степень энцефалопатии:
| Параметр | Баллы | ||
| 1 | 2 | 3 | |
| Асцит | Нет | Живот мягкий, уходит под действие мочегонных | Живот напряжен, его объем плохо уменьшается при приеме мочегонных |
| Изменение личности, памяти, сонливости | Нет | Легкая степень | Сильно выражена |
| Билирубин общий | Меньше 34 мкмоль/л | 31-51 мкмоль/л | Больше 51 мкмоль/л |
| Альбумин | 3,5 г/л и более | 2,8-3,5 г/л | Менее 2,8 г/л |
| Протромбиновый индекс | Более 60% | 40-60% | Менее 40% |
| Сумма баллов | 5-6 | 7-9 | 10-15 |
| Сколько живут | 15-20 лет | Надо пересаживать печень, но послеоперационная летальность – 30% | 1-3 года. Если провести трансплантацию на этой стадии, вероятность умереть после операции 82 из 100 |
Профилактика
Цирроз печени – это довольно длительный процесс, который поддается остановке и лечению. Основной залог успеха – вовремя направиться к врачу. Тем не менее, это одно из тех заболеваний, которого можно легко избежать, придерживаясь определенных профилактических мер, в числе которых:
- вакцинация от гепатита В в детском возрасте;
- рациональное и правильное питание;
- недопущение голодования и переедания;
- отказ от алкоголя и курения, чтобы исключить алкогольный цирроз и токсическое поражение печени;
- ежегодное ультразвуковое и эндоскопическое обследование;
- своевременное обращение к врачу за медицинской помощью;
- адекватный прием витаминно-минеральных комплексов;
- жесткое пресечение и лечение наркомании.
Также помогут избежать развития цирроза профилактические меры по предупреждению вирусного гепатита.
Источник https://familyclinic-spb.ru/info/priznaki-tsirroza-pecheni
Источник http://gb21perm.ru/tsirroz-pecheni/