Менингит: классификация, клиника, диагностика, лечение
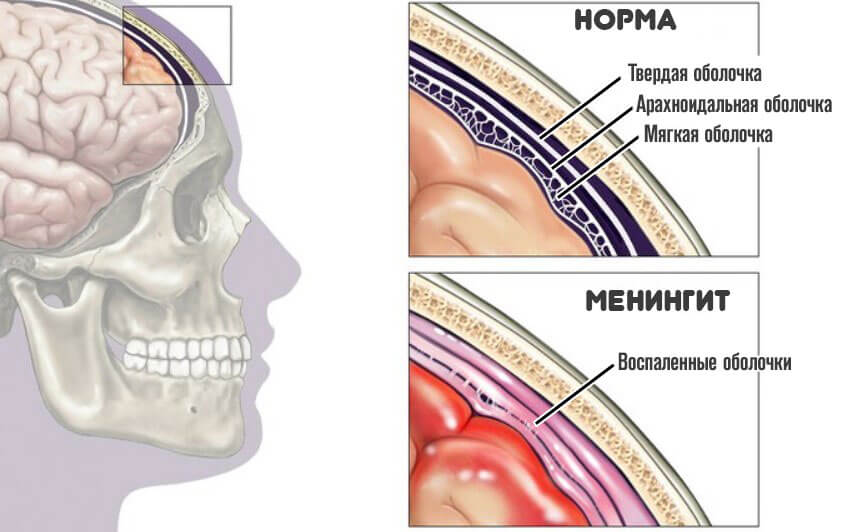
Менингит – это инфекционное заболевание. Воспалительный процесс развивается в оболочках головного и спинного мозга. Различают первичный менингит, при котором возбудители инфекции поражают мозговые оболочки, и вторичный, при котором микроорганизмы распространяются в оболочки мозга из очагов воспаления, расположенных в других органах.
Причины менингита
- менингит базальный – воспалительный процесс проходит на нижней поверхности головного мозга;
- менингит бластомикозный – нередко сочетается с энцефалитом, развивается медленно, диагностируется при криптококкозе;
- менингит брюшнотифозный – развивается при проникновении в оболочки мозга возбудителя брюшного тифа, чаще всего – это гнойный менингит, реже серозный;
- менингит бруцеллезный – развивается при нейробруцеллезе;
- менингит геморрагический – при данном виде менингита диагностируются множественные кровоизлияния в мягкую оболочку мозга;
- герпетический – серозный менингит, возбудитель вирус герпеса, наблюдаются очаговые поражения тканей спинного и головного мозга;
- грибковый – вызывается паразитическими грибками;
- гнойный – вызывает повышение уровня белка и концентрации нейтрофильных гранулоцитов в цереброспинальной жидкости, характеризуется гнойным воспалительным процессом в мозговых оболочках;
- гуммозный – приводит к инфильтрации оболочек мозга, стенок сосудов мозга, образует солитарные гуммы, развивается при третичном сифилисе;
- кокцидиоидозный менингит – серозная форма заболевания, характеризуется формированием в оболочках мозга гранулем или милиарных узелков. Развивается при поражении организма возбудителем кокцидиоидоза;
- кандидамикозный – гнойный менингит, нередко развивается при снижении иммунитета у детей и взрослых при сопутствующем инфекционном поражении слизистых оболочек, внутренних органов, кожи грибами типа Candida;
- листериозный – гнойный менингит, причиной развития заболевания становится возбудитель листериоза;
- лептоспирозный – серозная форма менингита, течение заболевания доброкачественное, в большинстве случаев характеризуется бурным течением болезни;
- метастатический – гнойный менингит, развивается в результате переноса возбудителей инфекции из других очагов воспаления по лимфатическим и кровеносным сосудам в головной и спинной мозг, может быть проявлением сепсиса;
- микоплазменный – очень часто сочетается с энцефалитом, характеризуется доброкачественным течением, развивается при поражении организма микоплазменной инфекцией;
- орнитозный – серозный менингит, характеризуется незначительной концентрацией нейтрофильных гранулоцитов в спинномозговой жидкости, развивается при тяжелой форме орнитоза;
- отогенный – гнойная форма менингита, причиной развития заболевания становится гнойный процесс в области внутреннего уха, отит;
- пневмококковый, стафилококковый, стрептококковый, менингококковый – гнойные бактериальные менингиты. Поражение оболочек мозга чаще всего происходит при попадании возбудителя из близлежащих органов, охваченных воспалительным процессом;
- очаговый – воспалительный процесс представляет собой ограниченный очаг поражения оболочек мозга;
- сальмонеллезный – поражает чаще всего малышей при патологическом состоянии, во время которого в кровеносное русло попадают инфекционные возбудители;
- риногенный – развивается при воспалительных процессах в носу, околоносовых пазухах (гайморит, хронический ринит и другие воспалительные хронические процессы);
- аркоидный – поражается в основном твердая оболочка мозга, течение заболевания хроническое;
- серозный – при этой форме менингита резко повышается количество лимфоцитов в спинномозговой жидкости;
- серозно-кистозный – во время серозного менингита происходит образование кист, которые сдавливают расположенные рядом отделы мозга;
- чумной менингит – гнойный или геморрагический, развивается при поражении организма септической чумой;
- туберкулезный – серозный менингит, характеризуется образованием на мягкой мозговой оболочке милиарных бугорков, вызывает поражение среднего мозга;
- лейкозный – разновидность нейролейкемии, характеризуется повышением внутричерепного давления, развитием очагов экстрамедуллярного кроветворения в мозговых оболочках, в некоторых случаях происходит поражение черепных нервов;
- травматический – гнойный менингит, развивается при травмах головы: ранении, переломе основания черепа, костей свода черепа. Возбудитель болезни попадает в рану на черепе или проникает из источников хронической инфекции – полости носа, наружного слухового прохода, пазух носа;
- торулезный – геморрагический или серозный менингит, вызывается дрожжевым грибком;
- токсоплазмозный – часто сочетается с энцефалитом, течение заболевания острое или хроническое. Вызывается заболевание токсоплазмой у людей с врожденным или приобретенным токсоплазмозом;
- менингит Менго – заболевание имеет признаки энцефалита, менингита, вызывается вирусом Менго.

Источник инфекции – больной человек или носитель микроорганизмов. Входными воротами возбудителей инфекционного заболевания является слизистая оболочка носоглотки (при назофарингите и ангине), бронхов (при бронхите), желудочно-кишечного тракта (при расстройствах его функции). Инфекционный агент попадает в мозговые оболочки следующими путями:
- гематогенным (через кровь);
- лимфогенным (через лимфатический сосуд);
- плацентарным;
- периневральным;
- контактным (вследствие распространения возбудителей из кариозных зубов верхней челюсти, очагов гнойной инфекции, расположенных в околоносовых пазухах, среднем ухе или же сосцевидном отростке, органе зрения).
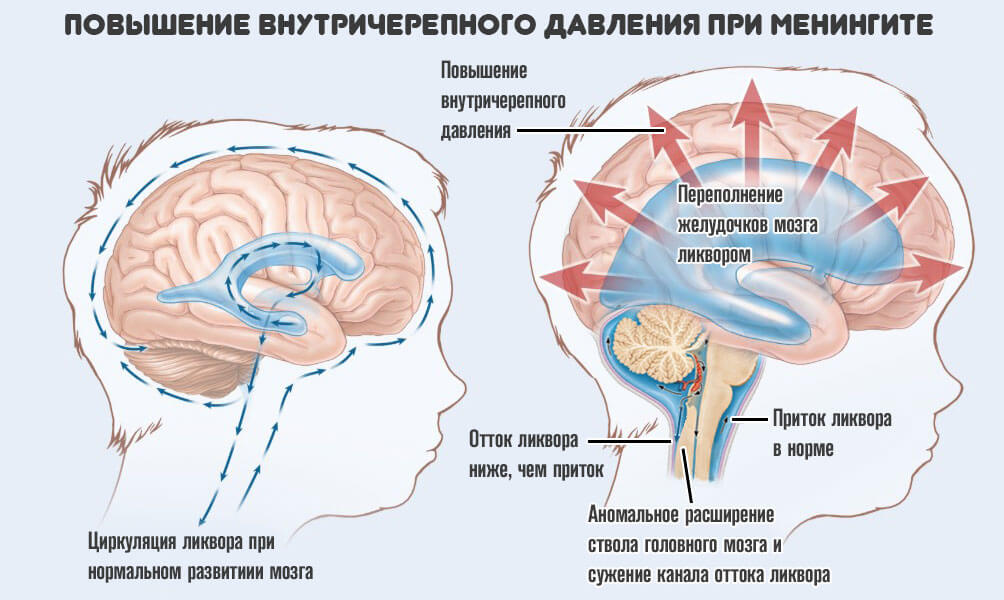
Развивается воспаление и отечность мозговых оболочек и прилегающей ткани мозга, расстройства микроциркуляции в оболочечных и мозговых сосудах. Происходит усиленная продукция и замедленное обратное всасывание спинномозговой жидкости. Это приводит к повышению внутричерепного давления и развитию водянки мозга.
Классификация менингитов
Менингит имеет несколько классификаций по типу происхождения, по типу возбудителя, по характеру воспаления, по форме течения, по степени тяжести, по локализации менингита, по наличию осложнений.
Менингит бывает первичным и вторичным. Первичная форма менингита поражает людей независимо от состояния иммунной системы. Вторичная форма заболевания развивается у людей с поражением иммунной системы – она диагностируется у больных, имеющих в анамнезе ВИЧ, СПИД, туберкулез и другие заболевания.
Течение болезни может быть легкое, тяжелое и среднетяжелое. По локализации различают тотальный, спинальный, базальный, конвекситальный менингит. Заболевание может протекать в осложненной форме и без осложнений.
Вирусный менингит: симптомы
Более 60% случаев серозного менингита вызваны энтеровирусами, которые являются основными возбудителями вирусных менингитов. К инфекционным агентам, которые вызывают воспаление мозговых оболочек, относятся:
- энтеровирусы (70-80% случаев);
- арбовирусы;
- вирусы Коксаки типа А и В;
- эпидемический паротит;
- тогавирусы;
- ВПГ 2 типа;
- цитомегаловирус;
- аденовирусы
Заболеваемость вирусным менингитом резко увеличивается летом. Ротавирусный менингит развивается крайне редко.
С первого или второго дня заболевания врачи определяют отчетливо выраженный менингеальный синдром:
- сильную головную боль;
- повторную рвоту;
- вялость и сонливость, иногда возбуждение и беспокойство.
Пациенты могут предъявлять жалобы на кашель, насморк, боли в горле и в животе. Часто у больных вирусным менингитом появляется кожная гиперестезия (повышенная чувствительность к различным раздражителям).
У пациентов с вирусным менингитом определяют следующие менингеальные признаки:
- симптом Кернига – пациент не может разогнуть ногу, согнутую под прямым углом;
- симптом Брудзинского: нижний (при попытке разогнуть одну согнутую ногу, происходит рефлекторное сгибание второй ноги), и верхний – при сгибании головы происходит непроизвольное сгибание нижней конечности;
- симптом Бабинского – тыльное сгибание первого пальца происходит при штриховом раздражении подошвенной поверхности стопы.
У большинства взрослых людей вирусный менингит протекает без осложнений. Часть выздоравливающих в течение нескольких недель или месяцев жалуется на головную боль. У них отмечаются легкие интеллектуальные расстройства, астения или нарушения координации движений. Прогноз у новорожденных и детей грудного возраста не однозначен. У них возможны стойкие осложнения в виде нарушения интеллекта, трудностей в обучении, тугоухости.
Диагностику вирусных менингитов проводят с помощью электрофореза спинномозговой жидкости в агарозном геле или изоэлектрофокусирования гамма-глобулинов. Эти методы позволяют выявить олигоклональные иммуноглобулины при менингитах, вызванных:
- вирусом иммунодефицита человека;
- Т-лимфотропным вирусом человека типа 1;
- вирусом Варицелла Зостер;
- вирусом эпидемического паротита.
Росту титра иммуноглобулинов часто сопутствует появление антител к вирусным белкам. Выявление олигоклональных иммуноглобулинов помогает провести дифференциальную диагностику, так как при вирусных менингитах, вызванных энтеровирусами, арбовирусами и вирусом простого герпеса, они отсутствуют.
Каждому пациенту с подозрением на вирусный менингит в Юсуповской больнице проводят:
- общий анализ крови;
- биохимические исследования функции печени;
- определение гематокрита, скорости оседания эритроцитов, уровня азота и мочевины в крови;
- определение электролитов и глюкозы плазмы крови, креатинина, амилазы и липазы.
Изменения тех или иных показателей позволяют уточнить природу заболевания.
Мнение эксперта
Андрей Игоревич Волков
Врач-невролог, кандидат медицинских наук
На долю вирусной природы воспаления мозговых оболочек приходится 80 % случаев. Серозный менингит чаще вызывается энтеровирусами. Болезнь наиболее характерна для детей, но в некоторых случаях вирусный менингит поражает и взрослых. Симптоматика серозной патологии не имеет отличительных особенностей по сравнению с другими формами.
Без назначения этиотропной терапии в более чем половине случаев менингит заканчивается летальным исходом. Инфекционная болезнь быстро приобретает тяжелое и осложненное течение. В 10% случаев смерть наступает на 1–2 день, даже при начатом лечении.
В Юсуповской больнице неврологи используют весь диагностический арсенал для выявления инфекционного заболевания. Основным методом обнаружения вирусного менингита у взрослых является анализ спинномозговой жидкости. С его помощью определяется возбудитель. Высокой информативностью обладают КТ и МРТ. Их результаты позволяют определить локализацию патологического очага в области мозга. На основании полученных данных подбирается этиотропная терапия. В зависимости от сопутствующих признаков подбирается симптоматическое лечение.
Грибковый менингит: симптомы и признаки у взрослых
При грибковом менингите причиной заболевания являются патогенные грибы различного рода. К наиболее часто вызывающим менингит относятся:
- грибы рода Candida;
- cryptococcus neoformans;
- coccidioides immitis.
Грибковый менингит обычно развивается на фоне иммунологических нарушений, хотя были случаи развития заболевания данного вида у практически здоровых людей. В группе риска заражения грибковым менингитом находятся люди со следующими заболеваниями:
- СПИД;
- хроническая почечная и печеночная недостаточность;
- саркоидоз;
- онкологические новообразования различной локализации;
- сахарный диабет;
- трансплантация органов.
С патогенными грибами человек контактирует практически каждый день, а некоторые, такие как Candida, являются частью его нормальной микрофлоры. При развитии заболеваний, отрицательно влияющих на иммунную систему, ослабляются функции защитного барьера организма. В результате грибковая инфекция проникает к мозговым оболочкам и вызывает их воспаление.
Грибковый менингит может развиваться подостро и остро. У больных СПИДом заболевание иногда протекает бессимптомно или с минимально выраженными симптомами. К основным признакам развития грибкового менингита относят:
- повышение температуры тела;
- головную боль;
- сонливость;
- тошноту и рвоту.
Наиболее яркими признаками менингита являются лихорадка и головная боль. Сочетание этих двух симптомов позволяет заподозрить менингит. К основным симптомам могут присоединиться беспокойство, нарушение сна, парез черепно-мозговых нервов. Раздражительность и заторможенность также могут возникать во время менингита.
При грибковом менингите нередко развивается энцефалит. Он выявляется у половины пациентов с заболеванием, вызванным Coccidioides immitis. Расстройство сознания и психические нарушения отмечаются у пациентов с криптококковым и кандидозным менингитом.
Туберкулезный менингит
Туберкулезный менингит причисляют к отдельной форме заболевания с 1893 года, с тех пор, как микробиологи впервые обнаружили микобактерии туберкулеза в цереброспинальной жидкости больного.
В 90% случаев туберкулезный менингит является вторичной формой туб. процесса, то есть он развивается на фоне перенесенного ранее туберкулеза, либо при активном туб. процессе в других органах. Туберкулезный очаг в 80% всех случаев локализуется в легких.
Первыми признаками болезни является ухудшение общего самочувствия, головная боль, вялость, отсутствие аппетита, повышение температуры тела до 38 0 С. Затем головные боли усиливаются и приобретают постоянный характер. Пациента начинают мучить приступы рвоты, запоры, чувство беспокойства, наблюдается потеря веса. Появляются парезы глазодвигательного, отводящего и лицевого нервов.
Возбудителем туберкулезного менингита являются микобактерии туберкулеза. Несмотря на патогенность данных бактерии, при попадании в организм они не всегда влекут за собой развитие заболевания. Это происходит на фоне сниженного иммунитета и неблагоприятных внешних факторов. В начале у больного развивается туберкулез других локализаций:
- легких;
- почек;
- кишечника;
- костей;
- лимфоузлов.
Со временем в организме взрослого или ребенка возникает довольно специфическое воспаление, приводящее к скоплению микобактерий в виде гранул. Такие гранулы склоны распадаться и распространять инфекцию в отделенные органы.
Криптококковый менингит
Криптококковый менингит чаще всего развивается у больных с ослабленной иммунной системой, имеющих в анамнезе злокачественные новообразования, СПИД, сахарный диабет, уремию, гемобластоз и другие заболевания. В Юсуповской больнице оказывают услуги диагностики заболевания, консультации проводят высококвалифицированные врачи. В состав больницы входят несколько клиник, в том числе реабилитационное отделение, стационар, диагностический центр.
Наиболее частые жалобы больных – это сильная головная боль, высокая температура, которая может подниматься до 40 0 С, тошнота, менингеальные симптомы в большинстве случаев отсутствуют. Очень редко у больного бывают судороги, нарушение сознания. Выраженные симптомы присущи более тяжелым и поздним стадиям развития криптококкового менингита. При криптококковом менингите в ликворе отмечается прогрессирующее снижение уровня глюкозы, повышение уровня белка, анализ ликвора показывает слабо выраженные воспалительные изменения.
Цереброспинальный менингит
Цереброспинальный менингит — острое и тяжелое инфекционное заболевание, которое вызывается микроорганизмом — менингококком Вексельбаума. Менингококк — нестойкий возбудитель, быстро погибает вне организма человека, но длительное время сохраняется в слизистых выделения из носоглотки больного. Источником инфекции является болеющий менингитом и носитель менингококковой инфекции. Заражение менингококком от больного человека возможно в течение трех-четырех недель от момента начала заболевания.
Первые пять дней течение заболевания острое – температура поднимается до 40 о С, появляется сильная боль в области позвоночника, конечностей, шеи, сильная головная боль, озноб, рвота и светобоязнь. У некоторых больных могут возникнуть судороги. Симптомы заболевания нарастают в течение нескольких дней, через некоторое время после начала заболевания у 40-60% больных появляются кожные высыпания на теле, в области губ.
Гнойный менингит
Гнойный менингит представляет собой воспаление мягкой оболочки головного мозга, которое вызывают приникшие в неё гноеродные микроорганизмы (менингококки, пневмококки, стрептококки и др.).
Заболевание может диагностироваться у всех возрастных категорий людей, однако чаще всего у детей в возрасте до пяти лет. Развитию гнойного менингита способствует ослабленное состояние иммунной системы, поэтому пик заболевания приходится на зимне-весенний период.
Развитие гнойного менингита обусловлено не только менингококковой инфекцией, но и пневмококками, гемофильной палочкой и другими микроорганизмами.
Гнойный менингит у детей часто связан с инфицированием стрептококками, сальмонеллой, кишечной палочкой. В соответствии с механизмом проникновения возбудителя в мозговые оболочки менингит может быть первичным или вторичным. Развитие первичного гнойного менингита обусловлено гематогенным распространением возбудителя из глотки или полости носа, куда он попадает извне контактным и воздушно-капельным путем.

Энцефалитный менингит
Энцефалитный менингит (менингоэнцефалит) является тяжелым и опасным инфекционным заболеванием, для которого характерно развитие воспалительного процесса в головного мозге и его оболочках. Данная форма менингита может осложняться развитием серьезных последствий, вплоть до инвалидизации и смерти больного.
Развитие энцефалитного менингита начинается с проникновения в головной мозг с кровотоком инфекции, поражающей мозговые ткани и оболочки.
Основным путем инфицирования является укус клеща. В большинстве случаев инфицирование энцефалитным менингитом происходит через укусы зараженных клещей.
Длительность инкубационного периода данного заболевания в таких случаях составляет от двух дней до одного месяца. Первичный энцефалитный менингит отличается нарастающей симптоматикой.
Кроме того, заразится заболеванием можно через молоко животных: козы или коровы (если оно не подвергалось термической обработке). При таком способе заражения симптоматика проявляется гораздо быстрее: в течение 7-10 дней.
Вторичный энцефалитный менингит может развиваться у людей с ослабленным иммунитетом и лиц, перенесших другие инфекционные заболевания:
- гнойную ангину;
- корь;
- паротит (свинку);
- грипп;
- герпесную инфекцию;
- пародонтоз и кариес ротовой полости;
- отит;
- пневмонию;
- гайморит.
Подобное состояние может продолжаться несколько суток, в некоторых случаях симптоматика нарастает за несколько часов, после чего у больных наблюдается появление признаков острой инфекции:
- сухого кашля;
- сильного насморка, отека носоглотки;
- высокой температуры, которую невозможно снизить с помощью жаропонижающих лекарственных препаратов;
- сильной головной боли, которой сопутствует рвота;
- появлением у больного негативной реакции на громкие звуки, яркий свет и прикосновения.
По мере развития заболевания у больных развиваются симптомы поражения головного мозга и раздражения рецепторов, находящихся в мягких тканях:
- нарушение сна;
- спутанность сознания;
- возникновение галлюцинаций, бреда;
- нарушение вестибулярного аппарата.
Отсутствие своевременного лечения грозит обширным поражением головного мозга и мозговых оболочек, нарушением деятельности дыхательной и сердечно-сосудистой системы, что, в свою очередь может вызвать необратимые изменения вплоть до инвалидизации больного и летального исхода.
Менингит спинного мозга
Спинной менингит представляет собой воспаление оболочек мозга, соответственно, спинного. Особенность данного заболевания заключается в его достаточно тяжелом течении.
Спинальный менингит может иметь гнойную, серозную и грибковую форму, однако последняя диагностируется достаточно в редких случаях, в основном у людей с сильно ослабленным иммунитетом (например, у ВИЧ-инфицированных больных).
Гнойная форма менингита спинного мозга сопровождается следующими основными проявлениями:
- усиливающимися корешковыми болевыми ощущениями;
- вялостью, общей слабостью;
- ознобом, лихорадкой;
- тошнотой, рвотой;
- возникновением проблем со слухом, зрением;
- повышением светочувствительности;
- появлением высыпаний на кожных покровах;
- двоением в глазах.
Одним из наиболее опасных осложнений гнойной формы спинного менингита является кома. Однако типичным осложнением данного заболевания считается пневмония или менингоэнцефалит.
Серозный менингит спинного мозга проявляется следующими симптомами:
- головными болями и другими постоянными болями;
- значительным повышением температуры тела;
- чувством слабости;
- сонливостью;
- диареей и рвотой;
- ригидностью шейных мышц;
- сложной переносимостью шумовых эффектов, светочувствительностью;
- трудностями при сгибании и разгибании конечностей;
- появлением высыпаний на коже;
- развитием конъюнктивита.
Важным симптомом серозной формы спинального менингита является сильная боль в голове. Подобная боль мешает наклонить голову к шее, повернуть её в сторону, вследствие чего больной вынужден постоянно находиться в лежачем положении.

Инфекционный менингит
Менингококковый менингит – бактериальное поражение мозговых оболочек. Возбудители инфекции – нейссерии менингита (менингококки) двенадцати серологических групп. Они передаются от человека к человеку через капли выделений из зева и верхних дыхательных путей бациллоносителя или больного человека. Распространению микроорганизмов способствует тесный продолжительный контакт:
- Чихание или кашель в сторону другого человека;
- Совместное пользование посудой;
- Поцелуи;
- Проживание в непосредственной близости с инфицированным человеком-носителем.
- По течению заболевания выделяют следующие формы инфекционных менингитов
- Молниеносные (развёрнутая клиническая картина формируется менее чем за 24 часа);
- Острые;
- Подострые.
По характеру воспалительного процесса различают гнойные и серозные менингиты. При первичном инфекционном менингите возбудители инфекции проникают из внешней среды сразу в нервную ткань. Вторичные менингиты развиваются в случае перемещения инфекционного агента из первичных очагов воспаления в оболочки мозга.
Клиническая картина инфекционного менингита представлена группой общеинфекционных, общемозговых и менингеальных симптомов. К общеинфекционным признакам менингококковой инфекции относят следующие симптомы:
- Общее недомогание;
- Повышение температуры тела до высоких цифр;
- Суставные и мышечные боли (артралгию и миалгию);
- Увеличение частоты сердечных сокращений;
- Покраснение (гиперемию) лица;
- Воспалительные изменения в периферической крови.
Она носит распирающий характер. Рвота –результат острого повышения внутричерепного давления. Из-за ликворной гипертензии у пациентов, страдающих инфекционным менингитом, может появиться триада Кушинга:
- Редкое дыхание;
- Повышение систолического артериального давления;
- Брадикардия (уменьшение частоты пульса).
Судороги и психомоторное возбуждение, которое периодически сменяется вялостью или нарушением сознания возникает в случае тяжёлого течения инфекционного менингита. У пациента могут развиться психические расстройства в виде бреда и галлюцинаций.
Серозный менингит
Серозный менингит – поражение оболочек головного мозга, которое характеризуется серозным воспалительным процессом. Серозный менингит у детей и взрослых развивается при проникновении в организм вирусов, бактерий или грибков. В 80% клинических случаев причиной серозного воспаления оболочек головного и спинного мозга являются вирусы. Вирусному менингиту подвержены дети дошкольного возраста, школьники и взрослые.
Инкубационный период при серозном вирусном менингите составляет 2-4 дня. В зависимости от вида возбудителя, имеют место следующие пути
- передачи возбудителей серозного менингита:
- воздушно-капельный (при кашле, чиханье);
- контактный (в случае непосредственного контакта ребенка или взрослого человека с кожей больного или с инфицированными предметами);
- водный (при купании в водоемах, загрязненных инфекционными агентами).
Для серозного менингита, как и для воспаления мозговых оболочек бактериального происхождения, характерны общие менингеальные признаки:
- тошнота;
- сильная головная боль;
- повышение температуры;
- многократная рвота.
Отличительными особенностями серозного менингита вирусного происхождения является очень резкое начало заболевания. Сознание нарушается незначительно.

Общие симптомы менингита
Заболевание может дебютировать по-разному. Довольно редко врачи фиксируют острое начало менингита. В этом случае внезапно развивается и быстро прогрессирует шок, синдром диссеминированного внутрисосудистого свертывания и развивается нарушение сознания. В течение суток часто наступает летальный исход.
Симптомы заболевания – это неспецифические признаки системной инфекции и проявления раздражения менингеальных оболочек. К неспецифическим признакам относятся:
- лихорадка;
- анорексия (отказ от приема пищи);
- симптомы инфекционного поражения верхних отделов дыхательных путей;
- миалгия (мышечная боль);
- артралгия (боль в суставах);
- тахикардия (увеличение частоты сердечных сокращений более 90 ударов в минуту);
- гипотензия (понижение артериального давления);
- различные кожные проявления (петехии, пурпура или эритематозная макулярная сыпь).
Определяются признаки раздражения менингеальных оболочек:
- ригидность затылочных мышц;
- боли в спине;
- симптом Кернига (сгибание ноги в тазобедренном и коленном суставе на 90° с последующим разгибанием голени вызывает боль);
- симптом Брудзинского (происходит непроизвольное сгибание нижних конечностей в тазобедренных суставах после непроизвольного сгибания головы у пациента, который лежит на спине).
У некоторых детей в возрасте до 12-18 месяцев симптомы Кернига и Брудзинского не постоянны. Предположить повышение у них внутричерепного давления позволяют следующие признаки:
- головная боль, из-за которой ребёнок постоянно кричит;
- рвота;
- расхождение черепных швов или выбухание родничка;
- нарушение функции отводящего или глазодвигательного нервов;
- артериальная гипертензия в сочетании с брадикардий (редким пульсом);
- апноэ (остановка дыхания) или гипервентиляция.
У малышей может развиться децеребрационная или декортикационная ригидность. Децеребрационная ригидность характеризуется сильным повышением тонуса разгибательных мышц на фоне относительного расслабления сгибательной мускулатуры. Декортикационная ригидность представляет собой синдром, который характеризуется разгибанием одной или обеих ног, а также приведением и сгибанием рук. У детей нарушается сознание (ступор, кома) или появляются симптомы вклинения.
Локализованные или генерализованные судороги вследствие инфаркта или воспаления мозга, электролитных нарушений развиваются у 20-30 % пациентов с менингитом. Судороги в начале или в течение первых 4 дней заболевания не влияют на прогноз. Если судорожный синдром сохраняется после 4 дня или плохо поддается терапии, прогноз может быть неблагоприятным.
После перенесенного туберкулезного и гнойного менингита у пациентов могут развиться осложнения: головные боли, внутричерепная гипертензия, нарушения зрения и слуха, эпилептические припадки. По причине запоздалого диагностирования и устойчивости возбудителя к антибиотикам высок риск летального исхода от гнойных менингитов, вызванных менингококками. Остаточные симптомы заболевания после серозного вирусного менингита проходят в течение нескольких недель или месяцев.
Если помощь была оказана вовремя, то лечение происходит быстро и без осложнений. Однако если болезнь не лечить, вероятен летальный исход. При запущенном менингококковом менингите смертность доходит до 50%, при пневмококковом и туберкулезном — 15-25%.
Диагностика менингита
Перед тем, как лечить менингит, врач должен выяснить этиологию заболевания. С этой целью назначается проведение дополнительных исследований:
- общего анализа крови – для выявления воспалительных изменений;
- общего анализа мочи – тяжелое течение менингита и сепсис могут привести к поражению почек;
- спинномозговой пункции с исследованием ликвора;
- биохимического анализа крови – для определения степени поражения внутренних органов;
- бактериологического посева слизи из носоглотки для выявления менингококка, пневмококка;
- бактериологического исследования цереброспинальной жидкости и крови – при подозрении на гнойный менингит;
- исследования кала для выявления энтеровирусов и вирусов полиомиелита (ПЦР);
- анализ крови для выяснения кислотно-щелочного равновесия, свертывающей системы – назначается при тяжелом течении менингита и инфекционно-токсическом шоке.
Кроме того, врачу могут понадобиться и результаты других исследований:
- электрокардиограммы сердца – при тяжелом состоянии больного и симптомах поражения сердечной мышцы;
- рентгенографии грудной клетки – при подозрении на пневмонию, часто сопровождающую пневмококковый менингит.
Анализ на менингит
В анализе крови при менингите определяются острые воспалительные изменения. В мазке со слизистых оболочек носоглотки находят менингококки (бактерии, которые вызывают менингит). Для того чтобы уточнить природу заболевания и определить степень тяжести патологического процесса пациентам выполняют следующие анализы:
- полимеразную цепную реакцию;
- определение глюкозы в сыворотке крови;
- общеклиническое исследование кала (копрограмму);
- определение креатинина, АЛТ, АСаТ, общего билирубина, лактата и прокальцитонина в сыворотке крови.
При подозрении на вирусный менингит определяют иммуноглобулины M к вирусам простого герпеса 1 и 2 типа (ВПГ-I, II) в сыворотке крови, Ig M к раннему антигену вируса Эпштейн-Барра (ВПГ-IV) и к цитомегаловирусу (ВПГ-V) в сыворотке крови методом иммунохемилюминисценции.
Лечение менингита
В случае подозрения на менингит пациентов госпитализируют в Юсуповскую больницу круглосуточно независимо от дня недели. Основой лечения гнойного менингита является раннее назначение сульфаниламидов или антибиотиков группы пенициллина. В тяжелых случаях неврологи вводят Бензилпенициллин в спинномозговой канал. Если подобное лечение менингита в течение первых 3 дней оказывается неэффективным, продолжают терапию полусинтетическими антибиотиками (карбенициллин, ампициллин+оксациллин) в сочетании с гентамицином, мономицином, нитрофуранами. Комбинированное лечение проводят в течение 2 недель. В дальнейшем переходят на монотерапию. Критериями для отмены антибактериальных препаратов служат снижение температуры тела, нормализация количества клеток в ликворе до 10, обратное развитие общемозговых и менингеальных симптомов.
Врачи Юсуповской больницы придерживаются принципов лечения пациентов с менингитами, которые предусматривают предотвращение дальнейшего распространения патологического процесса и профилактику развития осложнений. Неврологи индивидуально подходят к лечению каждого пациента. Комплексная терапия включает:
- этиотропное лечение (уничтожение бактерий, вызвавших воспаление мозговых оболочек);
- дезинтоксикационную терапию;
- мероприятия, направленные на снижение внутричерепного давления;
- противовоспалительную терапию кортикостероидными гормональными препаратами;
- лечение внутричерепных и экстракраниальных осложнений;
- купирование судорожного синдрома;
- нормализацию температуры тела.
Антибиотики при менингите у взрослых на догоспитальном этапе применяют только в случаях, когда экстренная доставка пациента в Юсуповскую больницу невозможна по каким-либо объективным причинам в течение 2,5 или 3 часов. Введение антибиотиков при менингите в более ранние сроки (до 60 минут) обосновано только при наличии веских подозрений на менингококковую природу заболевания при сочетаниях симптомов менингита с неисчезающими при надавливании геморрагическими высыпаниями.
При эмпирическом подборе антибиотиков пациентам, страдающим менингитом, неврологи учитывают:
- возраст пациента;
- состояния, предшествующие заболеванию (пороки развития, травмы, нейрохирургические вмешательства, иммунодефицитные состояния, кохлеарную имплантацию);
- наличие вакцинации от менингококка, гемофильной палочки, пневмококка;
- возможность контактов с инфекционными больными;
- пребывание в странах с высоким уровнем заболеваемости бактериальным менингитом;
- региональные особенности возбудителей, вызывающих нейроинфекционные заболевания.
Длительность антибактериальной терапии устанавливают индивидуально для каждого пациента в зависимости от причины менингита, особенностей течения заболевания и наличия осложнений. Средние сроки терапии антибиотиками в зависимости от возбудителя менингита при неосложненном течении заболевания, следующие:
- менингококковый менингит – 7 дней;
- гемофильный – от 7 до 10 дней;
- пневмококковый – от 10 до14 дней;
- листериозный – 21 день;
- стрептококковый (группы В) – 14 дней.
При бактериальном менингите, вызванном грамм-отрицательными энтеробактериями или синегнойной палочкой, антибиотики вводят в течение 21 дня.
Реабилитация после менингита
Пациентам Юсуповской больницы, перенесшим менингит, требуется наблюдение невролога в течение 2 последующих лет. Регулярный осмотр в первый год должен проводиться 1 раз в 3 месяца, затем 1 раз в 6 месяцев. Восстановление после менингита является сложным, комплексным и многогранным процессом.
Реабилитация после менингита в Юсуповской больнице имеет несколько составляющих:
- физиотерапия применяется для восстановления функций центральной нервной системы. При восстановлении пациентов применяются как классические, так и аппаратные методики с использованием европейского оборудования;
- лечебная физкультура в Юсуповской больнице проводится опытными инструкторами, которые помогают пациентам постепенно восстановить движения;
- диета в реабилитационный период применяется для восполнения запасов витаминов, минеральных элементов и других важных компонентов. Специалисты рекомендуют включать в рацион нежирные мясо и рыбу, овощи и фрукты после термообработки, молочные продукты. Детское питание следует измельчать, так как крупные частицы пищи могут повредить слизистую оболочку;
- эрготерапия представляет собой комплекс методов, направленных на адаптацию пациента в быту. Специалисты в данной области помогают адаптировать имеющиеся возможности под образ жизни и привычки, помогают больному воспринимать себя как полноценную личность, радоваться жизни. Эрготерапевты помогают пациентам справиться с ограничениями, которые могут возникнуть в ходе болезни;
- когнитивная терапия включает в себя упражнения для восстановления внимания, памяти и логического мышления. В Юсуповской больнице с пациентами взаимодействуют опытные психологи, владеющие эффективными методиками.
Одним из составляющих реабилитационного периода после менингита является диета, направленная на восстановление сил больного, не вызывая раздражения желудочно-кишечного тракта. Предпочтительными способами приготовления пищи являются варка, в том числе на пару, тушение, запекание. Рекомендуется использовать в пищу мясо нежирных сортов: крольчатину, куриное мясо, телятину, нежирную рыбу. Овощи и фрукты должны быть термообработанными, чтобы предупредить раздражение чувствительной слизистой оболочки грубой клетчаткой. Употребление молочных продуктов необходимо для дополнительного обогащения организма белком. Больным рекомендуется пить кисели, компоты, некрепкий чай.
Профилактика заболевания
От заболевания менингитом различного типа никто не застрахован. Большему риску развития заболевания подвержены люди следующего возраста:
- дети младше 5 лет;
- подростки и молодые люди в возрасте от 16 до 25 лет;
- взрослые старше 55 лет.
Вероятность заболеть менингитом выше у лиц, подверженных воздействию факторов риска воспаления мозговых оболочек (страдающих хроническими заболеваниями органов дыхания, врожденным или приобретенным иммунодефицитом, после удаления селезенки или вилочковой железы, перенесших черепно-мозговую, спинальную или позвоночную травму).
Менингококковая вакцина защищает от менингококков. Обычно ее вводят детям в возрасте 11-12 лет. Эту прививку рекомендуют делать первокурсникам, живущим в общежитии, солдатам-новобранцам, пациентам с заболеваниями иммунной системы, а также туристам, которые выезжают в страны, где периодически возникают эпидемии менингита. От бактерий-возбудителей менингита защищает пневмококковая вакцина. Пневмококковую конъюгационную вакцину вводят детям младше 2 лет, а также детям в возрасте от 2 до 5 лет, которые принадлежат к группе риска.
Детям вводят вакцину КПК – против кори, эпидемического паротита и коревой краснухи. Она защищает от менингита, который может развиться в результате этих заболеваний. Защищает от менингита вакцина против ветряной оспы. Прививка против гриппа предотвращает вирусный менингит.
Для профилактики менингита применяют вакцины против менингококков подгрупп А, С, W135, Y. В России выпускаются отечественные менингококковые вакцины А и А+С, а также зарегистрированы зарубежные аналоги от различных производителей, которые называются «Менинго А+С (новое поколение полисахаридных вакцин). Они содержат не весь микроорганизм, а фрагмент клеточной стенки менингококка.
Помимо вакцинации, врачи рекомендуют использовать для профилактики менингита следующие средства:
- воздерживаться от контакта с больными менингитом;
- мыть руки с мылом после контакта с больным менингитом;
- после близкого контакта с пациентом, страдающим менингитом, обязательно обратиться к врачу;
- проявлять осторожность во время путешествий в потенциально опасные районы, стараться держаться подальше от животных, которые переносят возбудителей заболевания, пользоваться средствами против насекомых.
Ни один метод профилактики не гарантирует стопроцентной безопасности от менингита. При появлении первых симптомов заболевания звоните по телефону Юсуповской больницы, где врачи применяют инновационные методы лечения менингита и профилактики заболевания.
Признаки менингита у взрослых и как его распознать, симптомы по стадиям, причины, лечение и последствия
М енингит — это острое, реже хроническое воспаление твердых и/или мягких оболочек головного мозга, спинномозговых структур. Поражению подвергается наружная выстилка органов нервной системы, которая обеспечивает достаточную защиту тканей от негативного воздействия извне.
Во всех случаях, менингит представляет собой инфекционную патологию. Расстройство развивается при поражении организма, головного или спинного мозга вирусами, бактериями, грибковыми агентами, протозоями.
Тяжесть нарушения во многом зависит от возраста больного, его состояния здоровья, сопротивляемости организма и крепости иммунитета, конкретного возбудителя патологического процесса.
Нарушение корректируется строго в условиях стационара. Дело в том, что менингит часто дает тяжелые осложнения. Как минимум, остается небольшой неврологический дефицит. Вроде снижения скорости и качества мышления, провалов в памяти. При грамотном лечении, со временем, эти отклонения уходят и покидают пациента.
Без достаточной терапии возможно необратимое повреждение тканей мозга, слабоумие, нарушения речи, слуха, зрения — зависит от локализации воспалительного процесса.
В еще более опасных случаях возможна смерть пациента от отека мозга и прочих проблем. Потому так важно при первых подозрительных признаках обращаться к врачу.
Механизм развития болезни
В основе патологического процесса лежит группа возможных факторов, всегда инфекционного генеза.
В общем виде, патогенез нарушения будет таким:
- Проникновение возбудителя в организм пациента . Это могут быть самые разные агенты: грибки, бактерии, вирусы или простейшие, вроде амеб. В зависимости от типа микроорганизма, степень тяжести патологического процесса будет меньше или больше.
- Формирование инфекционного очага . К менингиту приводят области поражения, которые физически расположены близко к голове, церебральным структурам.
Поэтому так опасны хронические гаймориты, синуситы вообще, кариес и прочие проблемы с зубами, поражения слухового аппарата. Они практически всегда носят инфекционную природу, потому сопровождаются септическим изменением тканей на местном уровне.
- Далее, наблюдается транспортировка возбудителя в головной мозг. Происходит это несколькими путями: лимфогенным, гематогенным. То есть с током лимфы или крови.
Если иммунитет обладает достаточной силой, он сумеет сдержать и подавить распространение инфекции, уничтожить незваных гостей. Но когда интенсивность ответа защитных структур недостаточна, микроорганизмы начинают делиться и размножаться с катастрофической скоростью.
Момент проникновения инородного агента в головной мозг и отсутствие достаточного иммунного ответа можно считать отправной точкой менингита.
Далее, бактерии, вирусы и грибки производят свои копии, начинают разрушать ткани церебральных структур.
Организм отвечает воспалительным процессом. Результат — неврологический дефицит разной степени тяжести и характерная клиническая картина.
В течение какого периода развивается патологический процесс, сказать трудно. Все зависит от силы иммунного ответа, крепости самого организма и типа инфекционного возбудителя.
Если не предпринять необходимых действий, аномальные структуры двигаются дальше.
С током ликвора, цереброспинальной жидкости они беспрепятственно проникают в спинной мозг, поражают его ткани. А это чревато параличами, парезами и прочими инвалидизирующими нарушениями. Даже если пациенту повезло выжить.
Классификация
Заболевание подразделяется как минимум по 6-и критериям.
По интенсивности развития клинической картины и течения расстройства:
Реактивный
Реактивный менингит — молниеносная форма, проявления складываются в перспективе максимум суток с момента поражения.
Обнаружить конкретный период, когда началось заболевание, довольно трудно. Состояние прогрессирует невероятно быстро: если ничего не предпринять, в течение нескольких дней человек погибнет или, как минимум, станет глубоким инвалидом.
Необходима срочная госпитализация в стационар, неврологическое или инфекционное, реаниматологическое отделение. Зависит от состояния.
Острый
Классический тип. Развивается чаще всего . Встречается у пациентов с наличием хронических очагов инфекции или после перенесенной травмы, повреждения тканей головного мозга, черепа.
Составляет едва ли не 80% от общей массы клинических форм. Сопровождается умеренным течением, довольно продолжительно прогрессирует. Оставляет время на качественную коррекцию, лечение.
Подострый
Постепенно, по мере терапии, заболевание начинает отступать. Нарушение переходит в эту фазу. Когда сохраняются только остаточные явления патологического процесса. Необходимо продолжать терапию и далее.
В некоторых случаях, если иммунитет достаточно силен, расстройство начинается с этой же формы. То есть присутствуют некоторые симптомы, но ни осложнений, ни опасных последствий для организма не наблюдается.
Хронический
Если провести лечение неграмотно или перенести менингит без специальной коррекции, не миновать перехода патологического процесса в латентную фазу.
Как только иммунитет будет давать сбой, начнется рецидив болезни. Причина заключается в развитии готового очага инфекционного поражения в головном или спинном мозге.
В зависимости от патогенеза выделяют:
- Первичный менингит . Встречается у пациентов, у которых в анамнезе нет каких-либо острых или хронических септических поражений. В некоторых случаях диагноз ложный, поскольку о существующих проблемах не знают ни врачи, ни пациенты.
- Вторичная разновидность . Которая развивается на фоне патологий инфекционного характера. Встречается гораздо чаще.
По распространенности расстройства можно выделить:
- Очаговую форму . Когда поражению подвергается какая-либо часть головного мозга. Например, теменная, затылочная доля или сразу несколько областей, но не все церебральные структуры. Встречается особенно часто, имеет относительно позитивные прогнозы.
- Генерализованную разновидность . В этом случае страдает весь мозг целиком. Вовлечение спинальных структур также возможно. Перспективы восстановления даже при грамотном лечении в разы хуже по понятным причинам.
Следующий критерий классификации — это тип заболевания. Менингит как отдельное расстройство имеет несколько подвидов.
- Пахименингит . Поражение твердой мозговой оболочки. Встречается относительно редко, сопровождается характерной клинической картиной.
- Лептоменингит . Патологический процесс вовлекает мягкие области, паутинную оболочку церебральных структур. Самая распространенная форма нарушения.
С точки зрения клинической картины, различий нет. Расходятся только методы терапии и прогнозы на жизнь, выздоровление.
По этиологии расстройства:
- Бактериальные формы. Провокаторами выступают менингококки, пневмококки, туберкулезные возбудители и прочие аномальные агенты. Теоретически, проблемы может создать любой микроорганизм. Независимо от типа. В том числе пиогенная флора (стафилококки и прочие гноеродные структуры).
- Вирусная разновидность.
- Протозойный тип. Поражение простейшими паразитическими организмами. Например, токсоплазмой, возбудителем малярии.
- Грибковый менингит. Патологический процесс вызывается кандидами и прочими структурами.
Наконец, подразделить менингит можно по степени тяжести патологического процесса.
- Легкая форма. Клинические признаки скудные, почти отсутствуют. При недостаточной внимательности, проявления болезни можно принять за симптомы тяжелой простуды.
- Средние или умеренные типы патологического процесса. Спутать проявления уже трудно. Присутствует легкий неврологический дефицит. Однако прогнозы на восстановление, особенно при грамотном лечении, хорошие. Есть шансы полностью и без потерь перенести заболевание.
- Тяжелые формы расстройства. Сопровождаются опасными проявлениями, выраженным неврологическим дефицитом.
- Критические разновидности. Терминальные стадии заболевания. Встречаются при отсутствии лечения или же при реактивной форме нарушения.
Сопровождаются смертельно опасными осложнениями, тяжелейшими симптомами. С большим трудом поддаются лечению. Если оно и возможно, инвалидности не избежать.
Классификации болезни используются, чтобы лучше описать суть патологического процесса на понятном, универсальном для медиков языке.
Благодаря этому, получается передать суть нарушения, быстро сориентироваться при переводе из одного отделения в другой или в иную больницу. В том числе и зарубежную.
Общие симптомы
Клиническая картина патологического процесса включает в себя две группы проявлений.
Общие — типичны для всех инфекционных болезней в разной мере.
- Ощущение бегания мурашек. Озноб.
- Повышение температуры тела. Встречается всегда. Степень роста зависит от тяжести патологического состояния. Чем интенсивнее воспаление, тем выше показатели. Хотя бывают и исключения из названного принципа.
- Жар. Ощущение чрезмерного тепла. Покраснение лица, кожи груди. Повышенная потливость как закономерные итоги.
- Тахикардия. Увеличение частоты сердечных сокращений в результате интоксикации организма. А с другой стороны — поражений особых центров головного мозга, ответственных за регулирование ритма мышечного органа. По мере прогрессирования болезни, симптом сменяется на прямо противоположный. ЧСС падает и начинается брадикардия.
- Частое дыхание.
Общие проявления менингита нетипичны, то есть встречаются при разных патологических процессах: от пневмонии до еще более опасного энцефалита. Они мало о чем говорят. Потому врачи кроме прочего ориентируются на специфические признаки.
Типичные признаки
Менингеальный синдром — это группа характерных патологических проявлений, которые встречаются только при воспалении твердой или мягкой оболочки головного мозга. По ним уже можно смело говорить о патологическом процессе.
- Первые признаки менингита — повышение тонуса мускулатуры всего тела . Страдают конечности, брюшной пресс, шейный отдел позвоночника. Нарушение переносится мучительно, поскольку вся мускулатуры болит. Невозможно нормально двигаться.
Мышцы ощущаются деревянными, каменными. Ранний менингеальный симптом — это ригидность затылочных мускулов. Он используется при проведении диагностики менингита на месте.
- Рвота . Не связана с приемом пищи. Развивается на фоне гиперстимуляции особого центра головного мозга. Также — это результат повышения внутричерепного давления и застоя цереброспинальной жидкости — ликвора.
Симптом менингококковой инфекции проявляется неоднократно, может привести к разрыву пищевода и смерти от кровотечения.
- Головные боли , невыносимые, распирающие — характерные признаки менингита. Охватывают весь череп. Не снимаются ни одним стандартным препаратом. Приходится применять наркотические средства и диуретики. Поскольку причина не только в воспалении, но и в росте давления внутри черепа.
- Непереносимость даже малейших раздражителей . Света, звука. Достаточно небольшого по интенсивности стимула, чтобы все симптомы резко усилились. Это явный признак патологического процесса, поражения головного мозга и церебральных структур.
- Судороги . Болезненные спазмы мускулатуры конечностей, живота. Чаще всего встречаются у пациентов младшего возраста. Но возможны и у взрослых.
- Распознать менингит можно по типичной позе больного : голова запрокинута, руки согнуты в локтях и напряжены, ноги подобраны. Так пациенты проще переносят патологический процесс (поза носит название «курка» или «легавой собаки»).
- Гиперестезия . Чрезмерная чувствительность кожи. Невозможно вынести даже минимального, слабого прикосновения.
- Параличи . Встречаются при поражении мозговой ткани. Если ничего не предпринять, такого осложнения не миновать.
Характеризуются полной потерей чувствительности и двигательной активности конечности или сразу нескольких сегментов тела. Например, руки и ноги с одной или противоположных сторон. Вариантов может быть масса.
Параличи встречаются также при поражении спинного мозга, нарушении целостности его тканей, деструкции вещества.
- Парезы . Более мягкая форма патологического проявления. Когда чувствительность и двигательная активность теряются частично.
- Нарушения зрения . Двоение в глазах, выпадение частей изображения.
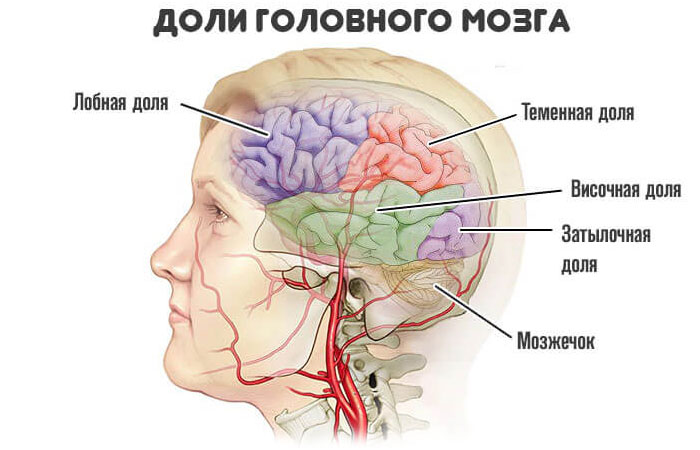
- Косоглазие, проявления неврологического дефицита. При поражении вещества головного мозга, также черепных нервов. Точные признаки в этом случае зависят от локализации воспаления.
Затылочная доля отвечает за зрительные функции. Экстрапирамидная система во главе с мозжечком — за координацию движений. Лобная область — за поведение.
Возможны нарушения видимости, психические расстройства, галлюцинации, потеря слуха. Как при инсульте и даже тяжелее.
Менингеальные симптомы включают в себя как общие, так и специфические очаговые признаки поражения головного и спинного мозга: от параличей до нарушений зрения, слуха, поведения, психики в целом. Но из правила есть исключение.
Симптомы менингита у взрослых, за 50-60 лет не столь выраженные, заболевание протекает атипично.
Встречаются такие проявления патологического процесса:
- Незначительные по интенсивности головные боли.
- Слабость, сонливость.
- Тремор.
Преобладают психические расстройства: нарушения поведения, возбуждение, галлюцинации и бредовые идеи. С чем это связано — точно пока не известно.
Клиническая картина зависит от тяжести патологического процесса и других факторов: работы иммунитета, индивидуальных особенностей организма и пр.
Причины
Для развития менингита нужно сочетание трех факторов:
- Инфекционный агент в организме. Какой именно — не имеет большого значения. Провокатором расстройства может стать любая инородная структура.
- Проникновение бактерии, вируса, грибка в область головного мозга. Как правило, при непосредственной близости к церебральным структурам. Источниками могут стать кариозные полости, области поражения десен, больное горло, уши, пр.
- «Промашка» иммунитета. Недостаточный ответ защитных сил организма.
В таком случае развивается патологический процесс. Далее, симптоматика менингита зависит от возраста пациента, состояния его здоровья, типа возбудителя, интенсивности ответа иммунной системы, качества проводимого лечения и момента его начала.
Диагностика
Обследованием пациентов с подозрениями на менингит занимаются неврологи. По потребности, привлекают инфекциониста.
Проводят несколько мероприятий:
- Устный опрос пациента. Важно рассказать врачу обо всех жалобах. Если человек не может нормально говорить из-за симптомов, беседуют с теми, кто ему помогает.
- Сбор анамнеза. Поиски вероятной причины патологического процесса.
- Изучение сохранности рефлексов. Рутинное неврологическое исследование.
- Спинальная пункция. Забор жидкости. Основной метод диагностики патологического процесса. При должной подготовке врача — полностью безопасен и не несет дискомфорта для человека. Изучают как состав, так и физические свойства, концентрацию глюкозы.
- МРТ головного мозга. Чтобы лучше понять, что к чему. Изучить анатомическое состояние церебральных структур.
Этого достаточно для постановки диагноза.
Лечение
Коррекцией также занимаются врачи. Времени мало, потому человека помещают в стационар. Режим зависит от тяжести патологического процесса.
Первые меры — это коррекция воспаления, нормализация работы дренажной системы и предотвращение отека головного мозга.
Используются препараты нескольких типов:
- Инфузионные, солевые растворы. Хлорид натрия, сульфат магния, также прочие.
- Диуретики экстренного действия. Петлевые средства. Вроде Фуросемида. Чтобы не допустить отека головного мозга.
- Антибиотики, противовирусные, фунгициды. Препараты, которые способны устранить основного возбудителя. Уничтожить его и снизить интенсивность проявлений патологического процесса.
- Противовоспалительные нестероидного происхождения.
- Также глюкокортикоиды. Преднизолон и аналогичные.
- Чтобы устранить болевые ощущения, назначают наркотические анальгетики в строго выверенных дозировках. Также спазмолитики.
После основного периода лечения менингита (а это примерно 10-15 дней), назначаются восстановительные меры, применяются витаминно-минеральные комплексы, цереброваскулярные средства, ноотропы, чтобы вернуть головной мозг в тонус. Показана специальная реабилитация.
Прогноз
Перспективы зависят от момента начала терапии, качества лечения, тяжести патологического процесса.
При грамотном подходе, устранении процесса на ранней стадии, в самом начале проблемы, есть все шансы выйти из состояния без потерь.
Последствия
Осложнения патологического процесса разнообразны, вот лишь некоторые возможные варианты:
- Инсульт.
- Слабоумие.
- Стойкие психические отклонения.
- Прочие нарушения высшей нервной деятельности.
- Хронические расстройства церебрального кровотока.
- Астенический синдром, постоянная усталость.
- Инфаркт или проблемы с сердцем. Из-за чрезмерной нагрузки.
- Воспаления мускулатуры.
- Травмы по причине гипертонуса мышц.
- Разрыв пищевода при неукротимой рвоте.
- Параличи, парезы.
Как итог — гибель или тяжелая инвалидность. Последствия менингита касаются нервной, сердечнососудистой систем, пищеварительного тракта, психики.
Воспаление головного мозга, его структур несет колоссальную опасность. Но при грамотной терапии на начальной стадии болезни можно обойтись малой кровью. Главное не упустить момент.
Материалы по теме:
- Гайморит заразен или нет? можно ли подхватить его от окружающих
- Причины, симптомы и лечение одонтогенного гайморита у взрослых
- Методы определения гайморита в домашних условиях
- Как делается процедура «кукушка» при гайморите и в чем ее преимущества
- Симптомы катаральной ангины у взрослых пациентов, фото горла и методы лечения
- Симптомы и лечение гнойной ангины у взрослых, фото горла и возможные осложнения
- Хронический тонзиллит у взрослых: лечение препаратами, хирургическими методами и физиотерапией, симптомы и стадии, причины и последствия
Отоларинголог, аллерголог. Выпускница Варшавского медицинского университета, кандидат наук. Кандидатская диссертация в области отоларингологии — исследование проходимости носовых и околоносовых пазух.Специализацию по аллергологии проходила в Варшавской клинической больнице — на кафедре аллергологии и клинической иммунологии.Многолетний сотрудник отдела аллергологии и клинической иммунологии Центральной клинической больницы в Варшаве.Принимает детей от 3 лет и взрослых с ЛОР-проблемами с аллергией.
Добавить комментарий Отменить комментарий
Узнайте больше об ангине:
- Виды ангины
- Симптомы и признаки у взрослых
- Ангина у детей: симптомы и лечение
- Как долго держится температура
- Степень заразности ангины
- Осложнения и последствия
- Паратонзиллярный абсцесс
- Острый тонзиллит
- Хронический тонзиллит
- Катаральная ангина
- Лакунарная
- Герпесная
- Герпесная у детей
- Фолликулярная
- Гнойная
- Гнойная у детей
- Вирусная
- Вирусная ангина у детей
- Бактериальная
- Стрептококковая
- Ангина без температуры
- Воспаление миндалин
- Гнойные пробки в миндалинах
- Антибиотики при ангине
- Антибиотики при ангине у детей
- Лечение тонзиллита в домашних условиях
- Полоскание горла
- Ингаляции небулайзером
Источник https://yusupovs.com/articles/neurology/meningity-klassifikatsiya-klinika-diagnostika-lechenie/
Источник https://deti-klinika.ru/meningit/