Синдром Рейно
Обновлено: 06.08.2023 Синдром Рейно – состояние, которое характеризуется избыточным спазмом артерии пальцев под действием холода или эмоционального стресса. Основной данного явления является нарушение нервной регуляции сосудов. Наиболее часто поражаются пальцы рук, несколько реже – губы, кончик носа, ушные раковины.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Синдром Рейно Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Статьи на тему Синдром Рейно:
Причины
Симптомы
Диагностика
Лечение
Какой врач лечит Синдром Рейно
Занимается лечением болезней (в острой форме) терапевтического профиля, а также обострений болезней внутренних органов в хронической форме, а именно: болезней по кардиологии, пульмонологии, гастроэнтерологии, гематологии, нефрологии. Также наблюдает беременных с экстрагенитальной патологией и кормящих женщин Терапевт высшей категории, занимается ведением и лечением пациентов с заболеваниями сердечно-сосудистой системы, пищеварительными заболеваниями, патологиями бронхов и легких, болезнями почек и пациентов с анемиями различного генеза Направление работы Антона Антоновича: микронейрохирургическое и комбинированное лечение грыж межпозвонковых дисков, опухолей, метастатических поражений и доброкачественных опухолей головного и спинного мозга. Врач также менеджер и общественный деятель в сфере здравоохранения, ассистент опорной кафедры нейрохирургии Национального университета здравохранения им. П.Л. Шупика. Работал в отделениях ургентной помощи, нейрореанимации, нейротравматологии и нейроонкологии. В лечении следует лучшим мировым протоколам NCCN и ESMO. Шкиряк А.А. является соавтором многих научных работ, сертифицированный специалист по проведению клинических исследований «GCP and clinical trial regulations». Медицинский эксперт программ на ведущих телеканалах Украины.
Причины
- ревматологический профиль;
- болезни сосудов.
Считается, что основой патологии является генетическая предрасположенность, а в качестве провоцирующих факторов выступают следующие:
- воздействие низких температур, переохлаждение;
- стрессы;
- инфекции;
- эндокринные проблемы;
- действие на организм вибрации;
- отравления алкоголем, никотином, тяжелыми металлами.
Симптомы
Клиническая картина феномена Рейно состоит из трех последовательных стадий:
- под действием холода либо эмоциональной перегрузки просвет сосуда снижается, приток крови к пальцу нарушается, сами пальцы бледнеют, а пациент ощущает онемение, жжение или покалывание;
- в процессе сохранения сосудистого спазма пальцев они приобретают синюшный окрас, появляется боль;
- при согревании либо спонтанно через 10–15 минут спазм устраняется, кровоток снова восстанавливается, и кисть краснеет, повышается температура.
Указанные перемены обычно являются симметричными и двусторонними. У некоторых пациентов может быть не трехфазное изменение, а двухфазное или однофазное. Несколько реже можно наблюдать такие перемены на других участках кожи (кончик носа, ушные раковины, губы). Если феномен Рейно существует уже долго, в течение нескольких лет, по причине недостатка кровообращения, то могут появиться трофические язвы на пальцах.
Выделяется две формы феномена Рейно. Их клинические проявления одинаковы, а отличия только в причинах появления:
- синдром Рейно – проявляется на фоне различных заболеваний, наиболее часто ревматологических;
- болезнь Рейно – является самостоятельным заболеванием. Дифференцировать болезнь Рейно и синдром Рейно, симптомы которых не имеют различий, может только специалист.
Диагностика
При таком недуге, как болезнь Рейно, симптомы и лечение определяются узким специалистом – кардиологом, нейрохирургом.
Диагностика заболевания включает в себя:
- анализ жалоб (последовательная перемена окраски кожи пальцев: побледнение, посинение, синюшность);
- анализ анамнеза заболевания, включающий расспрос о том, каким образом началась и продолжалась болезнь;
- общий осмотр.
Если отсутствуют клинические проявления на момент осмотра, то проводится провокационная холодовая проба. Если феномен Рейно присутствует, то проявляются типичные симптомы.
Диагноз болезни Рейно как самостоятельной базируется на исключении других заболеваний, при которых синдром Рейно может быть проявлением.
Чтобы правильно это определить, необходимы следующие обследования:
- общий анализ крови;
- исследование капилляров ногтевого ложа;
- изучение крови на маркеры возможных фоновых заболеваний;
- реовазография и плетизмография, которые помогают оценить движение крови в конечностях и состояние сосудов; ;
- консультация ревматолога, невролога.
Лечение
Если речь идет о такой проблеме, как болезнь Рейно, лечение будет отличаться от лечения синдрома Рейно, которое предполагает следующие методы:
- лечение болезни, которая стала причиной синдрома Рейно; ;
- назначение препаратов, которые предотвращают образование тромбов и улучшают кровоток.
Если при таком заболевании, как синдром Рейно, лечение указанными выше методами не является эффективным, могут быть показаны хирургические методы, которые помогают освободить сосуды от нервных стволов, которые ответственны за сужение просвета.
Осложнения
В случае первичного феномена Рейно прогноз благоприятный: болезнь не оказывает никакого влияния на продолжительность жизни и уровень ее качества.
Если речь идет о синдроме Рейно, то прогноз прямо зависит от основного заболевания.
Если феномен Рейно наблюдается уже давно (на протяжение нескольких лет) по причине недостаточности кровообращения, то на пальцах могут появиться трофические язвы. Происходит гибель тканей, мертвые участки отмораживаются, образуется дефект, который долго не заживает.
Болезнь Рейно
Эта акция — для наших друзей в «Одноклассниках», «ВКонтакте», «Яндекс.Дзене», YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Мы в Telegram и «Одноклассниках»
Болезнь Рейно — одно из самых загадочных заболеваний, которым страдает около 5% населения планеты. Оно было впервые описано в 1862 году французским врачом, ученым и педагогом Морисом Рейно (Maurice Raynaud), который наблюдал девушку, страдающую внезапными приступами онемения конечностей. На основании анализа пяти подобных случаев автор сделал вывод о том, что эти симптомы принадлежат новому ранее неизвестному заболеванию, и подробно описал все его признаки.
Заболевание проявляется внезапными приступами спазма мелких артерий рук и/или ног, иногда других периферических частей тела — кончика носа и ушей. Вследствие этого кровь перестает поступать в достаточном количестве к клеткам этих частей тела, приводя к развитию так называемой ишемии (обескровливанию). Как правило, этому предшествуют переохлаждение организма или сильный стресс. Прогрессируя, болезнь может со временем привести к грозному осложнению — гангрене пальцев.
Чаще всего болезнь встречается у жителей стран холодного климата, преимущественно поражает людей среднего возраста (40-50 лет). Синдром Рейно у женщин встречается в 4 раза чаще, чем у мужчин.

Общий анализ крови

Диагностика синдрома Рейно

Диагностика синдрома Рейно
Говоря о данном заболевании, подразумевают два вида патологии: болезнь Рейно и синдром Рейно.
Болезнь Рейно считается самостоятельным заболеванием с неустановленной причиной.
Синдром Рейно может быть проявлением каких-либо других фоновых заболеваний. Когда говорят о феномене Рейно, то чаще всего (у большинства пациентов) имеют в виду синдром Рейно. И только у 15% пациентов – самостоятельное заболевание с одноименным названием.
Обязательный признак этого заболевания — симметричное поражение конечностей.
Причины синдрома Рейно
Синдром Рейно может быть следствием следующих болезней и факторов:
- различная аутоиммунная патология соединительной ткани (системная склеродермия, ревматоидный артрит, системная красная волчанка);
- воспалительные заболевания кровеносных сосудов – системные васкулиты (гранулематоз или болезнь Вегенера, узелковый полиартериит, лекарственные васкулиты, криоглобулинемический васкулит);
- болезни крови (тромбофлебит, тромбоцитемия, криоглобулинемия, лейкозы); (патология надпочечников и щитовидной железы);
- переохлаждение организма, стрессы, эмоциональное перенапряжение;
- длительный прием лекарств, обладающих сосудосуживающим действием (лечебные средства от мигрени).
Симптомы болезни Рейно
Симптомы болезни могут начаться совершенно внезапно, например, после стирки или мытья посуды в холодной воде, прогулки на морозе, иногда после воздействия стресса. Чаще всего поражаются 2-5 пальцы рук и ног, в более редких случаях — другие выступающие части тела: уши, нос, подбородок и даже язык.
Приступ проявляется резкой бледностью пальцев, они становятся белыми и очень холодными, затем цвет кожи приобретает синюшный оттенок, а после окончания приступа – пальцы становятся багрово-синюшными и болезненно горячими и отечными.
Со временем приступы учащаются, могут возникать без всякой причины, их продолжительность увеличивается до 2-х часов.
Вследствие нарушения питания кожи, подушечки кончиков пальцев уплощаются, кожа становится сухой, начинает шелушиться, вокруг ногтей могут появиться трудно заживающие язвочки. В тяжелых случаях может начаться и омертвение тканей — сухая гангрена.
Исследование капилляров (капилляроскопия) у пациентов, страдающих синдромом Рейно, нередко не выявляет значимых изменений.
Диагностика синдрома Рейно
Так как синдром Рейно нередко возникает на фоне ревматических и аутоиммунных заболеваний, то важное значение приобретают лабораторные методы исследования, направленные на их выявление. Сдаются следующие виды анализов (подробнее см. ревматологическое обследование):
Болезнь и синдром Рейно
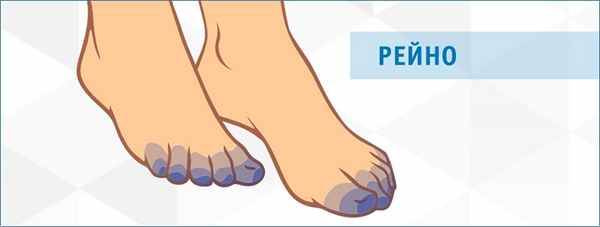
Для начала разберёмся, чем болезнь Рейно отличается от синдрома Рейно.
Болезнью Рейно называют заболевание, сопровождающееся выраженным спазмом сосудов, в результате чего нарушается кровоснабжение кистей и стоп, в редких случаях — некоторых частей лица — подбородка, носа, ушей. В запущенных стадиях болезни на этих участках могут появляться трофические язвы и некрозы. Такие нарушения называются трофическими. Трофика — процесс клеточного питания тканей. При болезни происходят сбои в питании тканей дистальных участков – участков максимально удалённых от центра тела. Эти расстройства имеют периодический характер и возникают при воздействии холода или при возникновении сильного эмоционального напряжения.
Синдром Рейно является вторичным и развивается как следствие других заболеваний: ревматологической патологии, болезней щитовидной железы, остеохондроза и некоторых других.
Клинические проявления болезни и синдрома Рейно одинаковы.
Стадии болезни
Начальная стадия
При наличии раздражителей (холод и эмоциональное напряжение) временно белеет кожа на пальцах обеих рук, ощущается ломота, онемение, жжение или покалывание. Симптомы пропадают, когда пропадает раздражитель.
Более поздние стадии
Появляется сильная боль в пальцах, белёсость исчезает медленнее, кончики могут синеть. В запущенных случаях концевые фаланги пальцев чернеют, образуются длительно незаживающие трофические язвы.
Причины появления болезни Рейно до конца неизвестны, однако известны факторы, провоцирующие развитие болезни:
- отягощённая наследственность;
- стрессы;
- травмы ЦНС (центральная нервная система);
- алкоголизм, наркомания;
- патология эндокринной системы;
- частые переохлаждения – патология чаще встречается у людей, живущих в холодном климате;
- род деятельности – патология чаще отмечается у людей, чьи профессии связаны с ручным трудом: доярки, массажисты и т.д.
- половая принадлежность – патологией чаще страдают женщины.
Диагностика заболевания
- холодовая проба — погружение конечности в холодную воду с оценкой скорости восстановления нормального кровоснабжения;
- капилляроскопия – исследование капилляров мягких тканей;
- реовазография — измерение объёма и интенсивности кровотока в артериальных сосудах конечностей; артерий.
На основании результатов обследования врач назначает лечение.
Запишитесь на консультацию к нашему врачу
Консервативное лечение
Ограничение контакта с холодом, отказ от психоэмоциональных перегрузок, соблюдение режима сна и бодрствования (должен быть обеспечен полноценный 7-8 часовой ночной сон), медикаментозная терапия, направленная на уменьшение периферического сосудситого спазма и улучшающая трофику тканей (препараты из группы спазмолитиков, кальциевые блокаторы, простгландины и др.). При синдроме Рейно важно выявить болезнь, на фоне которой синдром начал развиваться. В этом случае лечение основной болезни может полностью избавить пациента от проявлений синдрома Рейно.
Хирургическое вмешательство
Симпатэктомия — операция по удалению части нервного симпатического ствола, проходящего вдоль позвоночника. Цель операции – устранить спатическое (судорожное, спазматическое) влияние симпатических нервных волокон (именно по ним приходят спазмирующие импульсы) на сосуды. В запущенных случаях пациенту может грозить ампутация пальцев. При своевременном обращении и правильном лечении болезнь и синдром Рейно — неопасные и поддающиеся лечению заболевания с медленным прогрессированием и благоприятным прогнозом.
Специалисты флебологического отделения Медицинского центра «XXI век» помогут поставить точный диагноз и подобрать консервативную терапию при этой патологии. Записаться на приём можно по телефону.
Болезнь и синдром Рейно
Болезнь Рейно — заболевание, характеризующееся приступообразными расстройствами артериального кровоснабжения преимущественно кистей и стоп, а также лица (подбородок, нос, уши) под воздействием холода или эмоционального волнения, приводящими к трофическим нарушениям тканей.
Синдром Рейно — аналогичный по клиническим проявлениям (болезни Рейно) вторичный симптомокомплекс при различных по своей природе заболеваниях или внешних повреждающих воздействиях (заболевания сосудистой системы, коллагенозы, патология крови, заболевания с компрессионным нейрососудистым синдромом, отравления и повышенная чувствительность к лекарственным средствам, неврологические заболевания, реже при гипотиреозе, первичной легочной гипертензии, первичном билиарном циррозе печени, остеохондропатиях).
Составляет 70-85% от общего числа больных с приступообразными расстройствами кровообращения в конечностях.
Причины и факторы риска развития болезни и синдрома Рейно
Предраспологающими факторами являются:
- наследственность,
- конституциональный дефицит сосудодвигательной иннервации концевых сосудов,
- психогенные факторы,
- травмы центральной нервной системы,
- хронические отравления никотином, алкоголем,
- эндокринные расстройства,
- инфекционные заболевания,
- переутомление и перегревание.
Особое значение играют метеотропные воздействия и профессиональные вредности:
- люди живущие в условиях сырого и холодного климата,
- рабочие химических производств,
- шахтеры, рыбаки, заготовители леса.
Также высокая заболеваемость наблюдается у людей, часто перенапрягающие кисти и пальцы рук: доярки, машинистки, пианисты и др.
Симптомы болезни и синдрома Рейно
Болезнь Рейно наблюдается преимущественно у молодых женщин (более 90%) в возрасте 25-35 лет, очень редко у детей и пожилых лиц./
Для болезни Рейно характерна строгая симметричность поражения. Руки поражаются раньше чем ноги.
При I стадии отмечаются кратковременные приступы в ответ на холодовое или психоэмоциональное воздействие, в виде: похолодания, бледности и потери чувствительности пальцев. В них появляется ломящая боль, чувство жжения.
При прекращении воздействия холода и согревании симптомы проходят.
II стадия наступает в среднем через 6 месяцев и отличается от первой увеличением продолжительности приступов, резко возрастает чувствительность к холоду.
После бледности наступает глубокая синюшность пальцев, иногда с умеренной отечностью. Боль интенсивная, жгучая или разрывающая.
III стадия наступает через 1-3 года от начала заболевания и наблюдается у меньшей части больных.
Сопровождается всеми, но более выраженными симптомами предыдущей стадии. Отличительной особенностью являются значительные трофические нарушения:
- болезненные язвочки на кончиках пальцев,
- повышенная ранимость пальцев,
- абсолютная непереносимость низких температур.
IV стадия характеризуется постоянным болевым синдромом и интоксикацией. Пораженные пальцы утолщены, суставы тугоподвижны, синюшность кожи постоянная, нередко возникает сухой некроз ногтевых фаланг.
Диагностика болезни и синдрома Рейно
Главная задача — отличить болезнь от синдрома Рейно.
- холодовая проба,
- рентгенография костей,
- тепловидение,
- капилляроскопия,
- реовазо- и плетизмография,
- диагностика заболеваний, сопровождающимися вазоспастическими нарушениями.
Лечение болезни и синдрома Рейно
Консервативная терапия включает в себя:
- устранение факторов риска,
- седативная терапия,
- устранение сосудистого спазма,
- борьба с болью,
- улучшение микроциркуляции,
- коррекция реологических нарушений,
- борьба с аутосенсибилизацией и коррекция иммунодефицита,
- улучшение питания тканей и укрепление сосудистой стенки.
Следует помнить беременность и роды нередко приводят к спонтанному излечению болезни Рейно.
Немедикаментозные методики лечения синдрома Рейно включают: психотерапию, рефлексотерапию, физиотерапию, гипербарическую оксигенацию, экстракорпоральную гемокоррекцию.
При неэффективности консервативного лечения ставят показания к хирургическим вмешательствам:
Течение синдрома Рейно относительно благоприятное. Приступы ишемии могут спонтанно прекратиться после смены привычек, климата, профессии, проведения санаторного лечения и т. д.
Для получения дополнительной информации о болезни и синдроме Рейно, а также диагностике и вариантах лечения, пожалуйста, свяжитесь с центром сосудистой хирургии клинической больницы № 122.
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Как подготовиться к операции
Вам предстоит оперативное лечение в нашем Центре. Подготовка к хирургическому вмешательству заключается в выполнении комплекса предоперационного обследования. По указанным ниже ссылкам Вы можете ознакомиться с перечнем необходимых исследований.
Синдром Рейно

Синдром Рейно – это серьезное состояние, которое обусловлено спазмом периферических сосудов. Из-за него нарушается кровоток в мелких сосудах ног (на уровне стоп) и кистей. Данный синдром обычно является одним из симптомов множества других заболеваний. Например, он встречается при ревматизме, эндокринных нарушениях, психопатиях и т.д. Лишь иногда невозможно установить главную болезнь, поэтому болезнь Рейно могут посчитать самостоятельной.
Чаще всего этим синдромом страдают молодые и зрелые женщины, а также жители регионов с холодным климатом.
Провоцирующие факторы
Основополагающие причины синдрома Рейно не выявлены, но есть ряд факторов, которые, по мнению врачей, способствуют его развитию. К ним относят:
- наследственную склонность;
- постоянное травмирование пальцев рук и ног;
- нарушения эндокринной системы: диабет, гипертиреоз, гипотиреоз и т.д.;
- нарушения, связанные с кроветворными функциями;
- постоянные контакты с холодной водой;
- некоторые заболевания позвоночника;
- зависимость от алкоголя, наркомания;
- нестабильное психическое состояние;
- интоксикация тяжелыми металлами;
- серьезные стрессы;
- постоянный контакт с химикатами;
- отдельные аутоиммунные заболевания.
Болезнь в запущенном состоянии может проявляться уже и без провоцирующих факторов – тогда говорят о самопроизвольных приступах синдрома Рейно.
Симптомы, проявления
Симптомами болезни Рейно являются такие моменты:
- побеление кожи на пальцах;
- ощущение холода, онемения;
- жжение, боль, ощущение распирания;
- отечность, синюшность;
- образование язв и некроза (со временем);
- дистрофия ногтей;
- искривление пальцев.
Приступы начинаются с того, что кожа становится белой, затем ситуация постепенно ухудшается. Сами приступы становятся более долгими, а повреждения все более явными. Это зависит от стадии синдрома Рейно.
Стадии

На ангиоспастической стадии как раз пациент испытывает легкое покалывание, мурашки, зябкость. Кожа становится бледной, теряется чувствительность пальцев, может появляться ломящее ощущение боли. После этого наступает гиперемия – то есть сосуды переполняются кровью, появляется небольшой отек, краснота.
На ангиопаралитической стадии случаются обострения более длительные по времени, проявляется цианоз (посинение), выраженная отечность. Боль становится сильнее. Часто пациента может бросать в жар, у него может проступать холодный пот, даже появляться ощущение страха и тревожности.
При третьей, трофопаралитической стадии боль становится меньше, но если не лечить болезнь Рейно, последствия для пальцев гораздо хуже. Это появления язв, участков некроза – пальцы буквально разрушаются, наступает инвалидизация пациента. Состояние тяжелое как с физической, так и с психологической точки зрения.
По-настоящему опасна именно третья стадия, а первые две к ней только подводят. Но лечение и наблюдение у врача стоит начинать как можно раньше, чтобы не допустить осложнений.
Прогноз
Без лечения симптомы синдрома Рейно постепенно ухудшаются и со временем приводят к инвалидности, развитию гангрен и крайне тяжелому состоянию. Медицине также известны случаи, когда болезнь останавливалась на первой стадии и не развивалась дальше. Но рассчитывать на такой исход точно не стоит, потому что это исключение из правил.
Диагностика
Как правило, диагностика болезни Рейно не представляет для профессионалов особой сложности, но комплексное обследование все равно требуется. После осмотра, холодовых проб и сбора анамнеза пациентам назначают:
- биохимию крови;
- гемограмму;
- коагулограмму;
- общий анализ мочи;
- иммунограмму;
- УЗИ – исследование внутренних органов;
- томографию позвоночника;
- допплерографию сосудов, а также некоторые другие исследования.
Важная цель заключается в том, чтобы исключить другие болезни, способные давать схожие симптомы.
Лечение
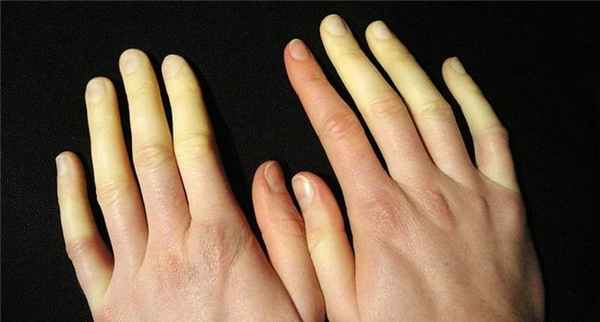
Поскольку стресс, как показывает диагностика синдрома Рейно, – это один из возможных факторов развития болезни, лечение будет направлено как на работу непосредственно с сосудами, так и на улучшение общего качества жизни человека.
Для восстановления физического состояния используют сосудорасширяющие препараты, спазмолитики, глюкокортикостероиды, цитостатики и другие медикаменты. Если лечение лекарствами и дополнительные рекомендации не дают нужного результата, назначают хирургическое вмешательство. Эндоскопический метод позволяет сделать операцию более щадящей, если речь идет о корректировке работы сосудов. Но в крайних случаях пациентам может потребоваться и ампутация конечности либо ее части.
Одновременно с этим, как уже было сказано, для лечения синдрома Рейно используются другие методы работы:
- психотерапия. Она направлена на то, чтобы снизить уровень стресса, а также обнаружить скрытые причины подавленного стресса, если такие имеются;
- физиотерапия разных видов. Это магнитотерапия, электрофорез, парафиновые аппликации и т.д.;
- лечебная физкультура;
- лечение грязью;
- диета, ориентированная на здоровое питание;
- специальные массажи и многое другое.
В качестве вспомогательных средств после консультации с врачом при синдроме Рейно можно использовать некоторые народные рецепты, например, хвойные ванночки.
Лечение, как правило, длительное, поэтому требует от пациента терпения и неукоснительного соблюдения всех рекомендаций лечащего врача.
Профилактика
Чтобы последствия синдрома Рейно коснулись вас с меньшей вероятностью, следует задуматься о профилактике, которая включает:
- защиту рук и ног в холодное время года. А еще необходимо избегать регулярного контакта с холодной водой;
- отказ от вредных привычек. Особенно сильно влияет на работу сосудов курение;
- тщательный контроль здоровья, своевременное лечение любых заболеваний;
- здоровый образ жизни, включая адекватное и сбалансированное питание;
- избегание любых травм. В том числе это касается правильного выбора обуви – она не должна быть маленькой, натирать и травмировать стопу;
- правильный уход за кожей. Следует отказаться от агрессивного жидкого мыла, мазать руки и ноги питательными, увлажняющими кремами, а также защищать руки, работая с бытовой химией;
- снижение стрессовых факторов. Спокойная жизнь без лишних переживаний – тоже важная составляющая для здоровья.
Если человек соблюдает все вышеперечисленное, а также лечится от всех болезней, которые у него уже обнаружены, высоки шансы не столкнуться с симптомами болезни Рейно.
Вопросы-ответы
Насколько синдром Рейно опасен?
Для большинства пациентов при своевременном лечении синдром Рейно не несет серьезной опасности. Но запущенные случаи грозят развитием инвалидности, ампутацией пальцев и даже более значительных частей конечности.
Обязательно ли бросать курить, если синдром уже обнаружен?
Да. Если пациенту уже поставлен такой диагноз, отказ от курения не просто рекомендован – он обязателен, иначе лечение станет неэффективным и все равно не позволит избежать осложнений.
Всегда ли понятны причины синдрома Рейно?
Часто для постановки диагноза требуется обширное обследование, поэтому точные причины врачи могут сказать далеко не сразу. В очень редких случаях установить их не удается, но современные диагностические методы делают эти ситуации уже исключениями из правила.
Читайте также:
- Гипергидроз
- Смертность при бактериальном эндокардите. Возбудители бактериального эндокардита
- Внутриутробные пневмонии. Неонатальные пневмонии
- Патологическая анатомия ретинобластомы
- Ретробульбарный абсцесс. Целлюлит или флегмона орбиты
Синдром Рейно — симптомы и лечение
Что такое синдром Рейно? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабинцевой Марины Юрьевны, ревматолога со стажем в 29 лет.
Над статьей доктора Бабинцевой Марины Юрьевны работали литературный редактор Юлия Липовская , научный редактор Елена Беляева и шеф-редактор Маргарита Тихонова

Ревматолог Cтаж — 29 лет
Клиника «Династия» на Академика Шварца
Клиника «Династия» на Мамина-Сибиряка
Дата публикации 1 февраля 2022 Обновлено 14 июля 2022
Определение болезни. Причины заболевания
Синдром Рейно (Raynaud’s syndrome) — это спазм сосудов кистей или стоп в ответ на холод или эмоциональный стресс. Из-за спазма в ткани пальцев перестаёт поступать кровь, поэтому при синдроме Рейно пальцы на короткое время немеют, становятся бледными, холодными и теряют чувствительность.
Синонимы — болезнь Рейно, феномен Рейно.
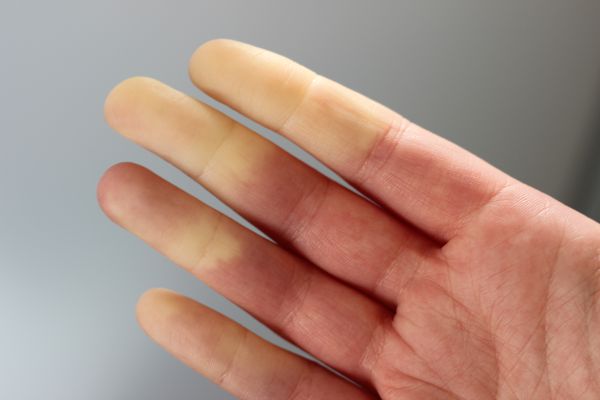
Распространённость синдрома Рейно
Синдромом Рейно страдает в среднем 3–5 % населения. Больше всего заболевших выявляется в возрасте 20–30 лет. Женщины болеют чаще мужчин, по данным разных авторов, в 2–9 раз. При этом среди детей и людей старше 50 соотношение мужчин и женщин с этой патологией примерно одинаковое [1] [2] [4] .
Синдром Рейно бывает первичным и вторичным:
- первичный синдром (идиопатический, или болезнь Рейно) развивается как самостоятельное заболевание и встречается более чем в 80 % случаев;
- вторичный синдром — это проявление или осложнение других патологий.
Причины синдрома Рейно
Первичный синдром связан с нарушениями в работе автономной нервной системы, но причины этих нарушений до конца не ясны [2] [3] .
Возможные причины вторичного синдрома:
- системные заболевания соединительной ткани: системная склеродермия (синдром Рейно присутствует в 95 % случаев этого заболевания), системная красная волчанка, синдром Шёгрена, дерматомиозит, полимиозит и др.;
- васкулиты: гранулематоз с полиангиитом (гранулематоз Вегенера), узелковый полиартериит , синдром Чёрджа — Стросса, гигантоклеточный артериит и др.;
- другие сосудистые заболевания: атеросклероз, артериовенозная фистула, синдром вибрации руки, синдром канала Гийона и др.;
- гематологические нарушения: множественная миелома, полицитемия, криоглобулинемия, антифосфолипидный синдром и др.;
- злокачественные опухоли: рак лёгких, кишечника, женских половых органов, предстательной железы и др.;
- болезни нервной системы и нейровегетативные расстройства: идиопатическая периферическая нейропатия, синдром запястного канала, рефлекторная симпатическая дистрофия и др.;
- эндокринные заболевания: гипотиреоз, сахарный диабет, акромегалия, феохромоцитома и др.;
- воздействие лекарственных средств и токсических веществ: химиотерапии, Циклоспорина, симпатомиметиков, наркотиков, никотина, мышьяка, органических растворителей и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдром Рейно
У классического приступа синдрома Рейно три фазы. Вначале пальцы белеют, затем становятся синюшными (цианотичными), а в конце приступа — ярко-красными. Но так бывает только у 15 % больных, у остальных 85 % приступы протекают в одну или две фазы. Причём чаще всего наблюдается цианоз пальцев кистей [4] .
![Цианоз пальцев при синдроме Рейно [14]](https://probolezny.ru/media/bolezny/sindrom-ryayno/cianoz-palcev-pri-sindrome-ryayno-14_s.jpeg)
Во время приступа видно границу между здоровыми тканями и зонами с изменённой окраской кожи. На коже рук и ног при спазме сосудов наблюдается мраморная окраска — сетчатое ливедо [2] . Пациенты при этом отмечают различные чувствительные нарушения: онемение, покалывание, боль, жжение.
Чаще поражаются пальцы рук (процесс начинается со II–IV пальцев), реже — стоп. Симптомы возникают симметрично, т. е. на обеих руках или на обеих ногах. У 40 % больных приступ наблюдаются одновременно на кистях и стопах, а у 8 % приступы затрагивают кончик носа, подбородок и ушные раковины. В редких случаях патологический процесс локализуется в артериях кончика языка. Тогда у пациента немеет язык, речь становится невнятной и смазанной.
У 60 % больных приступы повторяются ежедневно, у 10 % — 1–3 раза в месяц, а у 1 % пациентов возникает 1–3 приступа в год [3] .
Если заболевание прогрессирует, в период между приступами может сохраняться отёчность поражённых тканей и повышенное потоотделение. Затем присоединяются трофические изменения: появляются болезненные поверхностные язвочки на кончиках пальцев; ногти утолщаются и деформируются, отделяются от ногтевого ложа и вдавливаются; кожа пальцев утолщается и уплотняется.
![Язва на кончике пальца [15]](https://probolezny.ru/media/bolezny/sindrom-ryayno/yazva-na-konchike-palca-15_s.jpeg)
Пальцы становятся очень ранимыми и не переносят холод. При этом спазм сосудов возникает даже при незначительном снижении температуры воздуха. Примерно через 1–3 года без лечения трофические изменения прогрессируют, вплоть до гангрены и некроза (ометрвения) кончиков пальцев с их самопроизвольным отторжением.
Патогенез синдром Рейно
Механизм развития синдрома Рейно до конца не изучен. Считается, что сосуды спазмируются из-за нарушения механизма, который регулирует их сужение и расширение [5] .
Главную роль в патогенезе синдрома Рейно играет эндотелий — внутренняя стенка сосудов. Эндотелий вырабатывает в азодилататоры , расширяющие просвет сосудов, и вазоконстрикторы, которые сужают сосуды. В норме сохраняется баланс между этими веществами. При синдроме Рейно баланс нарушается: под воздействием холода и стресса повышается выработка вазоконстрикторов: серотонина, тромбоксана и ангиотензина.
Из-за неправильной работы эндотелия может развиваться атеросклероз, повышаться свёртываемости крови и возникать тромбоз артерий. Из-за этого сосудистая стенка повреждается и утолщается, преимущественно это происходит в мелких артериях и капиллярах. Повреждённые сосуды начинают неадекватно реагировать на холодовые и стрессовые раздражители — они сильно сужаются [5] [6] .
Нарушаются свойства тромбоцитов и эритроцитов, увеличивается количество эритроцитов в крови, из-за этого повышается её вязкость, кровь хуже проходит по капиллярам, клетки получают меньше кислорода и питательных веществ.
В результате различных патологических процессов (артериальной гипертензии, атеросклероза, сахарного диабета, васкулитов и др.) нарушается ауторегуляция кровообращения, т. е. защитная реакция организма, которая помогает кровоснабжать головной мозг, несмотря на нарушения. В этих условиях, если снижается артериальное давление, то ухудшается кровоснабжение головного мозга. Нарушение мозгового кровообращения вызывает целый каскад биохимических реакций, в частности в сосудах: сначала происходит чрезмерный спазм сосудов с медленным расширением, а затем возникают необратимые изменения: стенки сосудов утолщаются.
Особую форму представляет синдром Рейно при системной склеродермии. Стенки мелких сосудов при этой болезни уплотняются и утолщаются, их просвет сужается. Прогрессирующее сужение сосудов, вплоть до полного их перекрытия, и необратимое нарушение периферического кровотока приводит к тяжёлым трофическим нарушениям — язвам и некрозам. Синдром Рейно обычно бывает первым ранним симптомом системной склеродермии [13] .
В происхождении первичного синдрома Рейно основное значение имеет симпатическая нервная система. Просвет кожных сосудов целиком регулируется нервной системой, причём эти сосуды чрезмерно чувствительны к симпатическому влиянию и действию катехоламинов.
Одним из объяснений происхождения первичного синдрома Рейно является теория локального дефекта на уровне пальцевых артерий. Локальный дефект объясняется возбуждением α2-рецепторов, которые участвуют в сужении сосудов. Сущность дефекта заключается в том, что при недостатке кислорода, который возникает из-за спазма сосудов и снижения кровотока, не вырабатываются сосудорасширяющие вещества, хотя в норме они должны выделяться, чтобы нормализовать давление и восстановить кровоток. Дополнительно сосуды сужает повышенный серотонин. Кроме того, при первичном синдроме Рейно нарушена выработка специфического нейропептида, который оказывает мощное сосудорасширяющее действие [2] .
Классификация и стадии развития синдром Рейно
С точки зрения причин болезни и механизма её развития наиболее точной является классификация синдрома Рейно 1959 года, предложенная французскими врачами L. и P. Langeron, L. Croccel. С современными изменениями и дополнениями классификация выглядит так:
- Синдром Рейно локального происхождения. Возникает из-за артериитов пальцев рук и ног, травмы, в том числе профессиональной, например при воздействии общей или локальной вибрации и др.
- Синдром Рейно регионарного происхождения. Связан с повреждением регионарных сосудов: подключичной, подмышечной артерии и т. д. Возможные причины таких повреждений: дополнительные рёбра, отходящие от шейных позвонков; сдавление подключичной артерии из-за спазма передней лестничной мышцы; дегенерация или аномалии развития межпозвоночных дисков и др.
- Синдром Рейно сегментарного происхождения. Наблюдается при частичном или полном перекрытии просвета сегментарных артерий, в частности, при облитерирующем атеросклерозе сосудов рук и ног.
- Синдром Рейно в сочетании с системным заболеванием: васкулитами, гипертонической болезнью, первичной лёгочной гипертензией.
- Синдром Рейно при недостаточности кровообращения. Возникает из-за тромбозов, воспаления и травмы вен, сердечной недостаточности, спазме сосудов головного мозга и др.
- Синдром Рейно при неврологической патологии. Наблюдается при полинейропатии, демиелинизирующих заболеваниях (синдроме Гийена — Барре, невральной амиотрофии Шарко — Мари — Тута) и др.
- Сочетание синдрома Рейно с болезнями пищеварительной системы:язвенной болезнью желудка, первичным билиарным циррозом печени и др.
- Синдром Рейно в сочетании с гормональными нарушениями:акромегалией, гипотиреозом, сахарным диабетом и др.
- Синдром Рейно при болезнях крови: полицитемии, пароксизмальной ночной гемоглобинурии и др.
- Синдром Рейно при криоглобулинемии, т. е. при системных васкулитах, которые характеризуются образованием иммунных комплексов, выпадающих в осадок при определённых температурах.
- Синдром Рейно присклеродермии.
- Истинная болезнь Рейно[5][12] .
Стадии синдрома Рейно:
- I стадия — приступы длятся несколько минут, возникают редко, особенно в тёплое время года. На этой стадии нет никаких трофических изменений в пальцах (кожных язв, изменений ногтей и т. д.).
- II стадия — продолжительность приступов увеличивается (может длиться до часа), промежутки между приступами сокращаются, появляются сильные «разрывающие» боли. II стадия наступает примерно через полгода от начала заболевания. У большинства больных синдром Рейно на этой стадии стабилизируется на многие годы, т. е. III стадия у них может вообще не наступить. Это особенно характерно для первичного синдрома Рейно.
- III стадия — боль во время приступов усиливается, в пальцах появляются трофические изменения: болезненные язвочки и разрушение костей кончиков пальцев, дистрофические изменения ногтей и др. III стадия наблюдается через 1–3 года от начала заболевания.
- IV стадия (выделяется не всеми авторами) — боль становится постоянной, пациент физически и психически истощён. В пальцах различные трофические изменения, вплоть до некроза (отмирания) ногтевых фаланг [2][3] .
Осложнения синдром Рейно
Основные осложнения синдрома Рейно связаны с тем, что в течение длительного времени (более трёх лет) тканям пальцев не хватает кислорода. Из-за этого в них происходят изменения: появляются кожные язвы, кости кончиков пальцев разрушаются, кожа пальцев утолщается и уплотняется, суставы теряют подвижность [2] .
Нарушение кровообращения и критический недостаток кислорода (ишемия) может привести к сухой гангрене кончиков пальцев. Независимыми факторами риска развития гангрены являются курение, наличие трёх и более кожных язв на кончиках пальцев, а также выполненная ранее симпатэктомия (пересечение нервов, которые регулируют тонус сосудов).
![Сухая гангрена кончиков пальцев [16]](https://probolezny.ru/media/bolezny/sindrom-ryayno/suhaya-gangrena-konchikov-palcev-16_s.jpeg)
Кожные язвы на пальцах сохраняются от 3 до 6 и более месяцев, они очень болезненны, часто инфицируются и плохо поддаются лечению. Если в язву попала инфекция, есть большой риск, что поражённую часть придётся ампутировать (отсечь). 40–50 % больных хотя бы однократно отмечали у себя кожные язвы, а у 31–71 % из них такие язвы появляются снова и снова [3] .
Из-за утолщения стенок сосудов развивается остеопороз, кости пальцев разрушаются, а мягкие ткани становятся толще и грубее. Трофические поражения сухожильно-связочного аппарата приводят к тугоподвижности суставов.
Вторичный синдром Рейно может сопровождаться хронической ишемией головного мозга, при которой возникают когнитивные нарушения: пациентам требуется больше времени на решение обычных задач, им трудно сосредоточиться, трудно переключиться с одного вида деятельности на другой. Без лечения процесс прогрессирует: у человека ухудшается память на текущие события, возникают эпизоды преходящей амнезии, при которой пациент растерян, дезориентирован и на некоторое время перестаёт что-либо запоминать [3] .
Диагностика синдром Рейно
При подозрении на синдром Рейно нужно обратиться к хирургу (общему или сосудистому) или ревматологу.
Сбор жалоб и анамнеза
Диагностика синдрома Рейно основывается на сборе жалоб и анамнеза пациента. Пациент обычно жалуется, что в ответ на холод кожа пальцев меняет цвет: бледнеет или становится синюшной. Основным критерием диагностики при этом является именно бледный или синюшный цвет кожи, а не просто слова пациента о том, что у него повышена чувствительность к холоду. Побеление пальцев — это характерный признак болезни [4] [5] [6] .
Осмотр
Если пациент жалуется на чувствительность пальцев к холоду, при осмотре выполняется холодовая проба. Сначала измеряется исходная температура в пальцах, затем пациент погружает кисть в холодную воду (5 °С) на пять минут. Через 10–12 минут врач снова меряет температуру. У здоровых людей за это время температура в пальцах восстанавливается, а при синдроме Рейно — нет.
Дифференциальная диагностика
Если у человека есть признаки синдрома Рейно, нужно определить, первичный он или вторичный. У пациента спрашивают:
- есть ли у него какие-либо диагностированные болезни, которые могли стать причиной вторичного синдрома Рейно;
- воздействует ли на него вибрация или иные травмирующие сосуды факторы;
- принимает ли определённые препараты.
Чтобы исключить патологии, которые могут стать причиной синдрома Рейно, за пациентом необходимо наблюдать не менее двух лет [2] [4] .
На вторичный синдром Рейно может указывать позднее начало заболевания (после 40 лет), асимметричный характер поражения (при истинной болезни Рейно атаки всегда симметричные), выраженная ишемия и трофические изменения. При истинной болезни Рейно трофические изменения чаще всего не развиваются.
Лабораторная диагностика
Лабораторные методы для выявления синдрома Рейно малоинформативны. Они применяются, когда нужно определить возможные причины вторичного синдрома.
На III – IV стадии болезни Рейно может наблюдаться повышенный титр холодовых и противососудистых антител, а также повышенная вязкость крови. Чтобы определить эти показатели, нужно провести иммунологическое исследование и выполнить коагулограмму.
Инструментальная диагностика
Из инструментальных методов используются: капилляроскопия, рентгенография, лазерная допплеровская флуометрия, термография, реовазо- и плетизмография.
Капилляроскопия ногтевого ложа наиболее информативный метод. Он позволяет исследовать структуру капилляров, локальную капиллярную сеть и оценить нарушение кровотока. К плюсам этого метода можно отнести его доступность и неинвазивность [2] [3] [4] [8] .
![Капилляроскопия со стационарным микроскопом и ручным датчиком [17]](https://probolezny.ru/media/bolezny/sindrom-ryayno/kapillyaroskopiya-so-stacionarnym-mikroskopom-i-ruchnym-datchikom-17_s.jpeg)
Рентгенография. Применяется при подозрении на поражение кости кончиков пальцев: снижение плотности кости (остеопороз), её рассасывание (остеолизис) и разрушение (о стеонекроз ) . С помощью специальной плёнки и «мягкого» рентгеновского излучения можно увидеть отёк и фиброз подкожной клетчатки на поражённых пальцах, подкожная клетчатка становится ячеисто-фиброзной, её контуры не определяются.
Лазерная допплеровская флуометрия. Позволяет оценить кожный кровоток. При выполнении провокационных проб сосуды резко сужаются и медленно расширяются.
Термография. Используется с холодовыми пробами, при этом врач оценивает время восстановления температуры в пальцах после охлаждения и измеряет температуру вдоль пальца.
Реовазография. Помогает исследовать эластичность сосудов.
Плетизмография. Позволяет измерить давление в артерии пальца. Снижение давления на 70 % при охлаждении характерно для вторичного синдрома Рейно [3] [4] .
Лечение синдром Рейно
Лечение синдрома Рейно включает консервативные и хирургические методы.
Консервативное лечение
Терапию всегда начинают с консервативных методов и продолжают не менее двух лет. Один курс длится не меньше двух месяцев, в год нужно проводить два курса.
При вторичном синдроме Рейно в первую очередь лечат основное заболевание, которое вызывает спазм сосудов пальцев. Терапия при этом проводится длительно, часто препараты нужно принимать всю жизнь [2] [3] [6] .
При синдроме Рейно назначают препараты, которые помогают снять спазм и расширить просвет сосудов, уменьшить воспаление сосудистой стенки, улучшить кровообращение в капиллярах и питание тканей, снять боль и укрепить сосудистую стенку.
Из сосудорасширяющих препаратов в первую очередь назначают блокаторы кальциевых каналов дигидропиридиновой группы: Нифедипин, Амлодипин, Фелодипин. Примерно у третьей части пациентов могут возникать побочные эффекты: учащённое сердцебиение, снижение артериального давления, головная боль, отёки ног. При непереносимости дигидропиридинов назначаются другие блокаторы кальциевых каналов: Дилтиазем, Верапамил, Флуоксетин, однако они менее эффективны.
Ингибиторы обратного захвата серотонина (Флуоксетин, Кетансерин) назначают, если синдром Рейно связан с эмоциональным стрессом [1] [2] [3] . Хороший результат даёт также применение препаратов из групп симпатолитиков (Изобарин, Резерпин, Допегит и др.) и альфа-адреноблокаторов (Празозин). Эти препараты блокируют симпатическую нервную систему, которая вызывает спазм сосудов.
Сосудорасширяющие лекарства различных групп могут применяться вместе, если лечение препаратом одной группы недостаточно эффективно.
Если болезнь прогрессирует, а сосудорасширяющие препараты первого ряда не помогают, больным внутривенно вводят стабильные аналоги простагландинов (простаноидов). В России зарегистрированы два препарата из этой группы: Илопрост и Алпростадил. Простаноиды оказывают выраженный сосудорасширяющий эффект, предотвращают слипание тромбоцитов, уменьшают воспаление сосудистой стенки и сосудистую проницаемость. Илопрост оказался эффективнее блокаторов каналов кальция, особенно у пациентов с язвами на пальцах. Но простаноиды значительно повышают риск развития инфаркта миокарда и инсультов, поэтому перед их применением нужно оценивать возможность кардиоваскулярных осложнений [1] [2] [3] [10] .
При неэффективности простаноидов применяются антагонисты эндотелина-1, которые блокируют сужение сосудов: Бозентан, Мацитентан и Амбризентан. Возможна комбинированная терапия простаноидами и антагонистами эндотелина-1.
При выраженном синдроме Рейно, если терапия недостаточно эффективна, могут применяться ингибиторы фосфодиэстеразы-5. Они применяются под контролем кардиолога из-за высокого кардиваскулярного риска.
Статины (препараты, снижающие уровень холестерина) целесообразно назначать пациентам с атеросклерозом. Эти препараты защищают стенки сосудов от повреждений [3] .
В комплексной терапии синдрома Рейно используются ангиопротекторы и антиагреганты. Они улучшают состояние эндотелия, уменьшают вязкость крови и увеличивают кровоток в мелких сосудах.
Если лечение помогло уменьшить выраженность атак и предотвратить новые повреждения тканей, терапия считается успешной. Однако курс обязательно нужно пройти до конца, чтобы закрепить эффект лечения и снизить вероятность рецидива.
Хирургическое лечение
Показаниями к оперативному лечению считается ишемия III или IV степени с трофическими изменениями фаланг пальцев, не поддающаяся консервативной терапии в течение двух лет [11] . Среди хирургических методов применяют десимпатизацию (симпатэктомию) и ампутацию.
Десимпатизация — это пересечение нервов, которые отвечают за сужение и расширение сосудов. Эффективность симпатэктомии до сих пор является предметом спора, поэтому выполняют её нечасто.
Менее чем у 1 % больных приходится ампутировать поражённые пальцы — это крайняя и вынужденная мера [2] .
Прогноз. Профилактика
При первичном синдроме (болезни) Рейно прогноз относительно благоприятный, если проводить адекватное лечение и соблюдать меры профилактики. Сочетание консервативного и хирургического лечения даёт положительные результаты у 79–93 % больных [2] .
При вторичном синдроме Рейно прогноз зависит от основного заболевания, которое стало причиной поражения сосудов пальцев. При этом у 13 % пациентов признаки основной болезни могут развиться в течение 10 лет после того, как впервые появились симптомы синдрома Рейно. Поэтому все пациенты с синдромом должны находиться под диспансерным наблюдением и проходить осмотры у общего или сосудистого хирурга не реже одного раза в год. Если у пациента появляются новые симптомы, нужно обратиться к врачу внепланово, так как они могут говорить о развитии таких заболеваний, как системная склеродермия, системная красная волчанка, лимфома и др. [4]
Профилактика синдрома Рейно
Первичной профилактики, которая позволила бы предотвратить развитие болезни, на сегодняшний день не существует. Однако можно уменьшить количество приступов, для этого нужно избегать факторов риска сосудистого спазма:
- отказаться от курения, употребления алкоголя, кофе и кофеинсодержащих напитков;
- ограничить время пребывания на холоде, в том числе в холодных и влажных помещениях, по возможности переехать в местность с мягким и тёплым климатом;
- носить рукавицы вместо перчаток, теплосберегающее бельё, тёплые шапки;
- отказаться от работы, связанной с локальным или местным переохлаждением, вибрацией или перенапряжением кистей рук;
- не принимать препараты, которые могут вызвать уменьшение просвета сосудов (симпатомиметиков, Клонидина и др.);
- избегать эмоциональных перегрузок, при необходимости принимать седативные средства (Реланиум, Элениум, Сибазон и др.), использовать психотерапию, гипноз, аутотренинг.
Если приступ всё же случился, необходимо по возможности ограничить его длительность, для этого нужно согреть руки: опустить в тёплую воду, сделать несколько быстрых круговых движений кистями и др.
Список литературы
- Ассоциация ревматологов России. Ревматология: клинические рекомендации / под ред. Е. Л. Насонова. — М.: ГЭОТАР-Медиа, 2008. — 288 с.
- Клиническая ангиология: руководство / под ред. А. П. Покровского. В двух томах. Т. 2. — М.: Медицина, 2004. — 888 с.
- Гайсин И. Р., Багаутдинова З. Р. Современные тенденции в определении и лечении феномена Рейно // Лечащий врач. — 2019. — № 2 — С. 38–43.
- Алекперов Р. Т. Синдром Рейно как мультидисциплинарная проблема // Альманах клинической медицины. — 2014. — № 35. — С. 94–100.
- Путилина М. В. Феномен Рейно в практике врача-интерниста // Фарматека. — 2015. — № 20 — С. 24–31.
- Алекперов Р. Т., Старовойтова М. Н. Синдром Рейно в практике терапевта // РМЖ. — 2010. — № 27. — С. 1695.
- Багаутдинова З. Р., Гайсин И. Р., Иванова Л. В. и др. Клиническая и эпидемиологическая характеристика и лечение феномена Рейно при ревматических заболеваниях // Практическая медицина. — 2018. — Вып. 16, № 6. — С. 178–184.
- Невская Т. А., Гусева Н. Г. Характеристика микроциркуляторных нарушений у больных первичным синдромом Рейно по данным видеокапилляроскопии // Научно-практическая ревматология. — 2003. — № 3. — С. 11–15.
- Путилина М. В. Хроническая ишемия головного мозга, ассоциируемая с феноменом Рейно // Журнал неврологии и психиатрии. — 2015. — № 6. — С. 90–96.
- Волков А. В., Юдкина Н. Н. Внутривенный илопрост в комплексной терапии сосудистых нарушений у пациентов с системными заболеваниями соединительной ткани // Современная ревматология. — 2013. — № 2 — С. 70–74.
- Пулатов О. Н., Рахматуллаев Р., Абдувохидов Б. У. Периартериальная дигитальная симпатэктомия в лечении феномена Рейно // Вестник Авиценны. — 2017. — № 3. — С. 373–378.
- Langeron L., Langeron Р., Croccel L. Raynaud’s phenomenon; attempted etio-pathogenic classification // Presse Med. — 1959. — Vol. 67, № 21. — Р. 846–848.
- Гусева Н. Г. 40 лет изучения системной склеродермии (по данным Института ревматологии РАМН) // Вестник РАМН. — 1998. — № 12. — С. 27–29.
- Teo K. K. Raynaud Syndrome // Medicine.com. — 2021.
- Letamendia A., Lоpez-Romаn J., Bustamante-Munguira J., Herreros J. Digital periarterial sympathectomy in the management of post-traumatic Raynaud syndrome // Journal of Vascular Surgery. — 2016. — Vol. 63, № 2. — Р. 459–465.ссылка
- Kopterides P., Tsavaris N., Tzioufas A. et al. Digital gangrene and Raynaud’s phenomenon as complications of lung adenocarcinom // The Lancet. — Vol. 5, № 9. — Р. 549.ссылка
- Dinsdale G., Herrick A. L. Vascular diagnostics for Raynaud’s phenomenon // Journal of Vascular Diagnostics and Interventions. — 2014. — Vol. 2. — P. 127–139.
Источник https://muzoktcrb.ru/blog/sindrom-rejno.html
Источник https://probolezny.ru/sindrom-ryayno/