Алкогольный цирроз печени — симптомы и лечение
Что такое алкогольный цирроз печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Захаровой Анны Андреевны, гастроэнтеролога со стажем в 4 года.
Над статьей доктора Захаровой Анны Андреевны работали литературный редактор Елизавета Цыганок , научный редактор Елена Максимова и шеф-редактор Маргарита Тихонова

Гастроэнтеролог Cтаж — 4 года
Медэксперт — Поликлиника
Дата публикации 19 июня 2023 Обновлено 21 июня 2023
Определение болезни. Причины заболевания
Алкогольный цирроз печени (Alcoholic liver cirrhosis) — это цирроз печени, который развивается вследствие длительного злоупотребления алкоголем (в течение 10 и более лет). В процессе болезни в печени разрастается соединительная ткань, что мешает органу работать и снижает качество и продолжительность жизни человека [1] [2] .
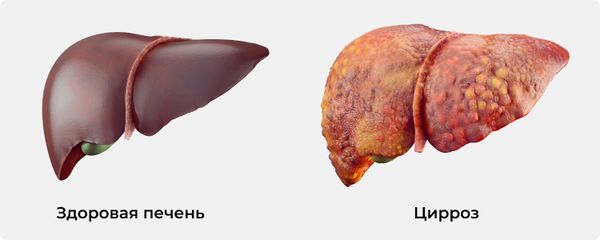
Считается, что цирроз — это финальная необратимая стадия повреждения ткани печени [12] . Он возникает примерно у 30 % пациентов, злоупотребляющих алкоголем [2] .
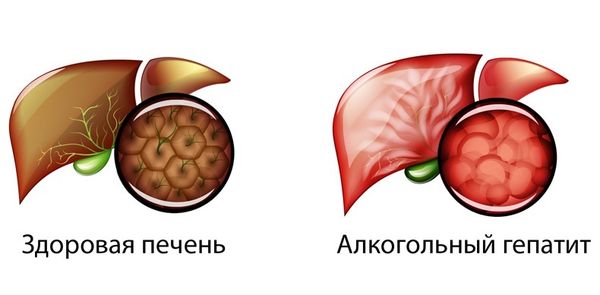
В целом алкогольная болезнь печени начинается со стеатоза, при котором жиры скапливаются в клетках органа — гепатоцитах. Уже на этой стадии может развиться алкогольный гепатит, при котором гепатоциты воспаляются и развивается фиброз — разрастание соединительной ткани с рубцовыми изменениями. При систематическом употреблении спиртного алкогольный гепатит может присоединиться на стадии цирроза или привести к его развитию, тем самым увеличивая риск формирования гепатоцеллюлярной карциномы — злокачественной опухоли печени [2] .

Причины и факторы риска развития алкогольного цирроза печени
Причиной развития алкогольного цирроза, конечно же, является алкоголь. Его запрещено употреблять при любом основном заболевании печени. Кроме него, к факторам относится женский пол, генетика и операция по шунтированию желудка [2] . При смешанном типе стеатоза, когда помимо употребления алкоголя есть другой фактор риска (например, лишний вес или сахарный диабет), вероятность прогрессирования болезни повышается.
Влияние алкоголя на печень
Принято считать, что здоровые мужчины и женщины могут выпивать до трёх и двух стандартных порций алкоголя соответственно. Под стандартной порцией подразумевается: 30 мл крепкого алкоголя (40 % крепости), 100 мл вина (12 %) или 250 мл пива (5 %). Такая суточная доза с двумя днями отдыха в неделю считается безопасной для людей без заболеваний печени [12] .Чтобы определить, являются ли принимаемые дозы алкоголя токсическими, есть специальный калькулятор Alcohol unit calculator.
Однако исследования показали, что у пациентов, употребляющих до 12–24 г этанола в день, риск смерти от цирроза печени значительно повышается [14] . Для женщин доза ещё ниже. Это говорит о том, что если порог и существует, он очень низок и его трудно обнаружить из-за ограничений при его измерении. Поэтому с медицинской точки зрения безопасного уровня употребления алкоголя не существует.
Самый высокий риск формирования цирроза печени наблюдается у людей, которые употребляют алкоголь каждый день независимо от дозы. Вероятность также повышается при так называемых запоях [12] .
Алкоголизм — это хроническое заболевание, при котором пациент не в состоянии контролировать употребление алкоголя, несмотря на негативные личные, профессиональные или медицинские последствия. Алкоголизм может быть лёгким, умеренным или тяжёлым.
Чтобы определить тяжесть алкоголизма, используют критерии, опубликованные в Диагностическом и статистическом руководстве по психическим расстройствам 5-го пересмотра:
- Человек часто принимает больше алкоголя, чем планировал.
- Постоянно хочет или безуспешно пытается контролировать приём спиртного или меньше пить.
- Тратит много времени на то, чтобы получить алкоголь, выпить и восстановиться после него.
- Есть тяга, сильное желание или побуждение к употреблению спиртного.
- Из-за периодических запоев не выполняет основные обязанности на работе, в школе или дома.
- Продолжает употреблять спиртное, несмотря на постоянные или периодические проблемы в обществе, которые возникают или усугубляются из-за выпивки.
- Уделяет меньше времени общению, работе, хобби или совсем от них отказывается в пользу алкоголя.
- Периодически выпивает, даже если это физически опасно.
- Продолжает пить, несмотря на физические или психологические проблемы, которые возникают или усугубляются из-за алкоголя.
- Повысилась переносимость алкоголя:
- из-за продолжительных запоев заметно снизился эффект от одинакового количества выпитого;
- приходится пить больше спиртного, чтобы достичь опьянения или желаемого эффекта.
- Возникли симптомы отмены алкоголя:
- развилась алкогольная абстиненция;
- человек принимает алкоголь или близкородственное вещество (например, бензодиазепин) только, чтобы облегчить или предотвратить абстинентный синдром [12] .
Наличие 2–3 критериев говорит о лёгкой стадии алкоголизма, 4–5 — средней, 6 и более критериев указывают на тяжёлую стадию.
Зависимость опасна тем, что даже при отказе от алкоголя через некоторое время пациент может вновь сорваться. В подобной ситуации рекомендуют обратиться к наркологу и психиатру [2] [8] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы алкогольного цирроза печени
Печень — это самый молчаливый орган. На ранних стадиях алкогольной болезни пациента могут беспокоить лишь симптомы недомогания: общая слабость, быстрая утомляемость и снижение аппетита. При злоупотреблении алкоголем такие симптомы расцениваются как последствия похмелья [1] [2] .
На стадии цирроза печень не болит, так как в её ткани нет болевых рецепторов, но они есть в капсуле, окружающей орган. Поэтому при алкогольном гепатите, когда печень увеличивается и капсула растягивается, пациент ощущает дискомфорт и болевой синдром в правом подреберье.
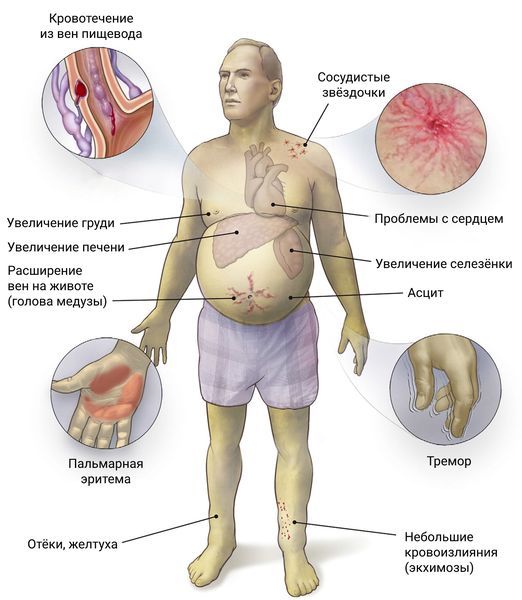
Алкогольный цирроз у мужчин и женщин проявляется одинаково. Выраженные симптомы появляются при декомпенсации цирроза печени, когда орган перестаёт справляться со своей работой:
- Регуляция кровообращения — из-за нарушения оттока крови через печень повышается давление в системе воротной вены (портальная гипертензия), в брюшной полости и органах скапливается жидкость, живот и селезёнка увеличиваются (возникают асцит и спленомегалия), что грозит гиперспленизмом — разрушением в селезёнке тромбоцитов, лейкоцитов и эритроцитов. Вены передней брюшной стенки, расходящиеся от пупка, расширяются, напоминая «голову медузы». Эндосокпия показывает варикозное расширение вен пищевода и желудка с дальнейшим риском кровотечения[1][8] .
- Дезинтоксикационная функция — симптомы печёночной энцефалопатии возникают, когда печень больше не способна обезвреживать токсины, особенно аммиак, устремляющийся в головной мозг. Пациент становится заторможенным, вялым, днём ему хочется спать, а ночью его мучает бессонница. Снижается концентрация внимания, ухудшается память и работоспособность, меняется почерк. Возникают трудности с ориентацией во времени, пространстве и личности. На вопросы пациент отвечает односложно. Иногда в запущенном варианте возникает тремор рук, рефлексы усиливаются или ухудшаются, появляются патологические рефлексы, сознание нарушается вплоть до комы [1][2] .
- Синтетическая функция — нарушения проявляются симптомами печёночной недостаточности. В ткани печени формируются факторы свёртывания крови, поэтому цирроз сопровождается кровоточивостью дёсен при чистке зубов, носовыми кровотечениями или спонтанным появлением подкожных кровоизлияний (синяков). При болезни печени уровень альбумина (белка) в крови понижается, а эстрогенов повышается. Вследствие этого на лице, груди и спине появляются сосудистые звёздочки, краснеют ладони (возникает пальмарная эритема), увеличиваются молочные железы (развивается гинекомастия). Из-за нарушения образования и выделения желчи (холестаза) появляется зуд, желтушность склер и кожи. Также в печени хранятся витамины А, Д, К, В12, фолиевая кислота, железо и другие элементы, поэтому при нарушении её работы появляются признаки гиповитаминоза и анемии [1][2][6] .
Как понять, что человек пьёт
Есть алкогольные признаки, по которым можно судить о том, что пациент злоупотребляет алкоголем, например контрактура Дюпюитрена, увеличение околоушных слюнных желёз, одутловатость лица, расширение сосудов носа и склер, ринофима (увеличение элементов носа), атрофия мышц плечевого пояса, яркие сосудистые звёздочки и гинекомастия.

При хронической алкогольной интоксикации возникает дефицит тиамина, вследствие чего развивается синдром Вернике — Корсакова, который включает в себя два компонента:
- острую алкогольную энцефалопатию Вернике — проявляется тошнотой, рвотой, нистагмом, амнезией, спутанностью сознания, мышечными нарушениями и т. д.;
- хроническую алкогольную энцефалопатию — корсаковский психоз, который сопровождается амнезией, конфабуляциями (ложными воспоминаниями), галлюцинациями и пр.
Патогенез алкогольного цирроза печени
Этанол и его производное ацетальдегид оказывают токсичное действие на печень и разрушают гепатоциты [2] [7] .
Если клетки печени повреждаются и гибнут, нормальная ткань воспаляется, а далее становится фиброзной: уплотняется, разрастается соединительной тканью, на ней появляются рубцовые изменения . При длительном влиянии алкоголя печень покрывается множественными «шрамами». Оставшиеся живые клетки начинают сближаться, формируя узлы-регенераты. Эта стадия — финальная, после неё структура печени уже не сможет вернуться в исходное состояние. В этом случае говорят о циррозе. Печень уменьшается и становится бугристой [1] .
Разрастающаяся фиброзная ткань сдавливает печёночную триаду: желчный проток, ветвь печёночной артерии и воротной вены. Это приводит к портальной гипертензии. Из-за высокого давления кровь просачивается в ткани и полости через стенку сосудов. Жидкость скапливается в брюшной полости (асцит), развивается застойное увеличение селезёнки (спленомегалия) с гиперспленизмом , при котором в увеличенной селезёнке активно разрушаются форменные элементы крови . Чтобы идти по пути наименьшего сопротивления, кровь начинает перебрасываться в обход обычного пути, формируя порто-кавальные анастомозы [1] [3] [4] .
Эти изменения вызывают спазм сосудов почек, снижают почечный кровоток и фильтрацию, что приводит к формированию острого гепаторенального синдрома — нарушению работы почек, которое развивается на фоне тяжёлой патологии печени [1] [3] [4] .
Переброс кровотока и снижение количества гепатоцитов ухудшает работу печени. В частности, когда она перестаёт очищать кровь, множество токсинов устремляется в жадный до кровоснабжения мозг, вызывая нарушения сознания и снижение умственных способностей (печёночную энцефалопатию). Самым изученным токсином является аммиак. В норме печень усиленно удаляет его из кровеносного русла, не позволяя попасть в мозг, но при повреждении гепатоцитов эта способность слабеет.
Классификация и стадии развития алкогольного цирроза печени
Алкогольный цирроз печени обычно является мелкоузловым, редко бывает смешанным мелко- и крупноузловым.
Стадии цирроза печени:
- Компенсированный цирроз — бессимптомная стадия [1][2] .
- Декомпенсированный цирроз — появляются клинические проявления в виде асцита, печёночной энцефалопатии, кровотечения из варикозных вен пищевода и желудка, острого повреждения почек или гепаторенального синдрома, лёгочных осложнений, например гидроторакса, которые проявляются нарастанием одышки, дефицитом кислорода в крови и другими симптомами. Также нарушается работа сердца, возникают симптомы вторичной надпочечниковой недостаточности и развиваются инфекционные осложнения (спонтанный бактериальный перитонит, мочевая инфекция, пневмония, инфекции мягких тканей и бактериемия) [2][3][4][8] .
- Дальнейшая декомпенсация цирроза печени — связана с более высокой смертностью по причине:
- развития ещё одной декомпенсациии, например появления асцита, варикозного кровотечения из варикозно расширенных вен пищевода, печёночной энцефалопатии и/или желтухи;
- повторных нарушений, таких как энцефалопатия, кровотечение из вен пищевода или асцит (когда пациент проходит от 3 процедур по удалению жидкости в год), а также из-за спонтанного бактериального перитонита или острого нарушения работы почек;
- развития асцита, энцефалопатии или желтухи после восстановления от кровотечения, но не в одно время с ним [8] .
Тяжесть заболевания, т. е. ожидаемую продолжительность жизни и риск смерти после полостного хирургического вмешательства определяют по классификации Чайлда — Тюркотта — Пью [1] [3] . Она учитывает уровень билирубина и альбумина, протромбиновое время (ПВ), наличие асцита и печёночной энфецалопатии. После подсчёта баллов пациенту назначают определённый класс:
- класс А — 5–6 баллов, продолжительность жизни составляет 15–20 лет, послеоперационная летальность при полостном хирургическом вмешательстве — 10 %;
- класс Б — 7–9 баллов, является показанием для рассмотрения вопроса о пересадке печени, послеоперационная летальность — 30 %;
- класс С — 10–15 баллов, ожидаемая продолжительность жизни — 1–3 года, послеоперационная летальность — 82 %.
Чтобы определить очерёдность трансплантации печени в листе ожидания, используют оценочную шкалу MELD. Она учитывает показатели креатинина, билирубина и МНО (времени образования кровяного сгустка). При этом важно, чтобы уровень креатинина после очищения почек (как минимум дважды за неделю) был равен 4 ммоль/л. Эта шкала совершенствуется со временем. Например, новая шкала MELDNa дополнительно учитывает уровень натрия, а в критерии MELD 3.0, разработанной в 2022 году, также входит уровень альбумина и женский пол. Вопрос о трансплантации печени рассматривают, если пациент набрал 10 и более баллов [2] [3] [6] .
Индекс Мэддрея помогает врачам определить, какие пациенты имеют плохой прогноз и нуждаются в гормональной терапии. Для оценки необходимо МНО и уровень общего билирубина. Если результат равен 32 и более баллам, вероятность летального исхода без специфического лечения в течение ближайшего месяца варьируется от 35 до 50 % [2] .
Осложнения алкогольного цирроза печени
Среди основных осложнений выделяют асцит, спонтанный бактериальный перитонит, кровотечения, печёночную энцефалопатию, печёночно-клеточную недостаточность, острое повреждение почек и гепаторенальный синдром, цирротическую кардиомиопатию, лёгочные и инфекционные осложнения.
Асцит — это патологическое накопление жидкости в брюшной полости. Асцит считается рефракторным, когда:
- жидкость сохраняется, несмотря на интенсивную мочегонную терапию и диету с ограничением потребления соли (за 4 дня уходит примерно 0,8 кг);
- в течение 4 недель после устранения появляется повторный асцит II или III степени;
- возникают осложнения на фоне мочегонной терапии [1][3][4] .
Спонтанный бактериальный перитонит (СБП) — это бактериальная инфекция асцитической жидкости, не связанная с другими источниками инфекции, при котором уровень нейтрофилов достигает более 250/мм 3 вне зависимости от результата посева. Также различают бактериальный асцит, при котором количество нейтрофилов менее 250/мм 3 , но имеется положительный посев асцитической жидкости. Чтобы предупредить развитие патологии, применяют антибактериальные препараты [3] [4] .
У пациентов с СБП могут наблюдаться:
- местные симптомы или признаки перитонита: боль в животе, рвота, диарея, непроходимость кишечника;
- признаки системного воспаления: повышенная или сниженная температура, озноб, изменение уровня лейкоцитов в крови, тахикардия или тахипноэ;
- ухудшение работы печени, печёночная энцефалопатия, шок, почечная недостаточность, желудочно-кишечное кровотечение.
При этом СБП может протекать и бессимптомно, особенно у амбулаторных пациентов.
При кровотечении из варикозно расширенных вен пищевода или желудка требуется экстренная медицинская помощь. Клинически оно проявляется рвотой «кофейной гущей»: рвотная масса окрашена в чёрно-коричневый цвет из-за образования солянокислого гематина, который образуется при взаимодействии крови с соляной кислотой желудочного сока. Кровотечение происходит после натяжения и разрыва стенки вен из-за повышенного давления в системе воротной вены. В таких случаях часто возникают патологические шунты между венами, которые пытаются сбросить давление [1] [8] .
Печёночная энцефалопатия — это нервно-психические нарушения, вызванные проблемами в работе печени. На финальной стадии такого состояния развивается печёночная кома [1] .
При печёночно-клеточной недостаточности у пациентов могут появиться признаки геморрагического синдрома (синяки, носовые или десневые кровотечения). Также может развиться печёночная энцефалопатия разной степени выраженности и желтуха (повышается уровень билирубина), возможно появление безбелковых отёков (снижается уровень альбумина) [1] .
На фоне хронической печёночной недостаточности развивается острая органная недостаточность, которая сопряжена с высоким риском смерти (около 15 % пациентов умирают в течение 28 дней). При двух органных недостаточностях 28-дневная смертность составляет 32 %, при трёх — 78 %. Злоупотребление алкоголем — это потенциальный провоцирующий фактор, который приводит к более тяжёлым последствиям [3] .
Острое повреждение почек и гепаторенальный синдром — это почечная недостаточность, то есть ухудшение работы почек из-за проблем с печенью (других причин, влияющих на почки, нет) [1] [4] . В этом случае сокращается или полностью отсутствует объём суточной мочи. Почечную недостаточность диагностируют с помощью анализа сыворотки крови на уровень креатинина: если он выше исходного или превысил 133 нмоль/л (1,5 мг/л), результат положительный.
Цирротическая кардиомиопатия относится к хронической патологии сердца у пациента с установленным циррозом печени. Сначала миокард плохо расслабляется, потом начинает хуже сокращаться, из-за чего объём крови, который выбрасывается из левого желудочка (фракция выброса (ФВ) сердца) сокращается. С помощью ФВ кардиологи измеряют силу сердца [1] [3] . Патология не имеет специфических симптомов. Проявляется болью в области сердца, одышкой, нарушением ритма сердца, слабостью и т. д.
Лёгочные осложнения (печёночный гидроторакс, гепатопульмональный синдром, портопульмональная гипертензия) сопровождаются кашлем, признаками дыхательной недостаточности и одышкой, иногда даже в спокойном состоянии, которая усугубляется в вертикальном положении [1] [3] .
Инфекционные осложнения проявляются в виде спонтанного бактериального перитонита, мочевой инфекции, пневмонии, инфекции мягких тканей и бактериемии. Требуют антибактериальной терапии [1] .
Диагностика алкогольного цирроза печени
Чтобы оценить состояние ткани печени, выявить возможные нарушения в её работе и осложнения, в первую очередь делают общий анализ крови, анализ крови на печёночные ферменты (включают в себя АЛТ, АСТ, прямой и общий билирубин, щелочную фосфатазу и ГГТП), а также проводят УЗИ печени [2] .
Исправность синтетической функции проверяют с помощью анализа на уровень альбумина в сыворотке крови и коагулограммы, которая исследует МНО, протромбиновый индекс, протромбиновое (тромбопластиновое) время, уровень фибриногена, протромбина, D-димера и антитромбина III [2] .
Чтобы определить наличие или отсутствие варикозно расширенных вен пищевода или желудка, рекомендуют пройти эзофагогастроскопию (ЭГДС) [1] [2] [8] .
Осложнения со стороны почек и мочевую инфекцию выявляют с помощью общего анализа мочи и анализа крови на креатинин, калий и натрий [2] [3] [4] .
Стадию печёночной энцефалопатии определяют после исследования уровня сознания пациента, его поведения, интеллекта и неврологического статуса (проверяют, есть ли тремор, изменился ли почерк, проводят психометрические тесты, например тест связи чисел) [1] .
Когда впервые возникает асцит, пациенту проводят диагностический лапароцентез (прокол брюшной стенки) и далее исследуют полученную жидкость [1] [3] .
Для пациентов, страдающих алкогольной зависимостью, характерны В12- и фолиеводефицитные анемии (снижение гемоглобина), поэтому у больных также проверяют уровень этих элементов в крови [2] .
Эластометрия печени (фиброскан) позволяет оценить, на какой стадии трансформации находится ткань печени: стеатоз, фиброз или цирроз. Однако её нельзя проводить, если у пациента присутствует выраженный асцит или печёночные ферменты (АЛТ и АСТ) превышают верхнюю границу нормы в 3 раза [2] .
Биопсию обычно назначают при сомнительных ситуациях, например при подозрении, что совместно с алкогольным циррозом протекает ещё одно заболевание печени. Перед процедурой оценивают уровень тромбоцитов и протромбиновое время, так как при нарушении свёртываемости крови она противопоказана [2] . Основными показаниями к биопсии являются:
- тяжёлый алкогольный гепатит, когда существует необходимость в специфической терапии кортикостероидами;
- предположение, что поражение печени вызвали дополнительные причины, кроме алкоголя;
- результаты клинических исследований.
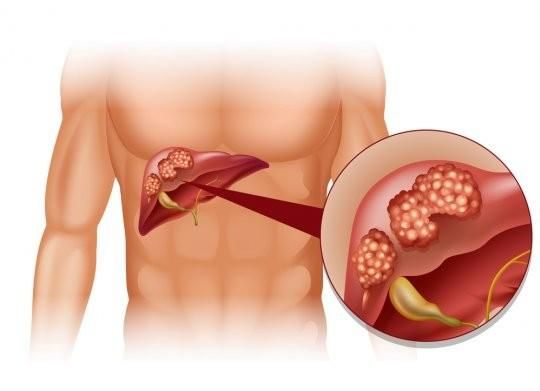
Цирроз печени увеличивает риск развития гепатоцеллюлярной карциномы, поэтому больным рекомендуют раз в 6 месяцев проходить УЗИ печени и сдавать анализ крови на альфа-фетопротеин [11] .
КТ с внутривенным контрастом назначают пациентам с подозрением на тромбоз печёночных вен, воротной вены и её ветвей. Чтобы исключить наличие новообразования в печени, могут провести МРТ с гепатотропным внутривенным контрастом Примовистом [11] .
Пациенту также могут назначить тесты для выявления гепатита B и С, электрофорез белков и иммуноглобулинов крови, анализ на уровень ферритина, церулоплазмина и процента насыщения трансферрина железом [1] .
Диагностика алкоголизма
Чтобы подтвердить факт злоупотребления алкоголем, используют анкету CAGE и международный стандартизованный тест AUDIT [2] [6] .
Анкета CAGE состоит из следующих вопросов:
- Чувствовали ли Вы когда-нибудь необходимость сократить употребление спиртных напитков?
- Раздражает ли Вас, когда окружающие критикуют Ваше злоупотребление спиртными напитками?
- Ощущаете ли Вы чувство вины после приёма алкоголя?
- Трудно ли Вам проснуться на следующий день после употребления спиртного?
При каждом положительном ответе пациент получает балл. Если он набирает 2 и более баллов, это говорит о скрытом или явном пристрастии к алкоголю.
При использовании теста AUDIT специалист сначала задаёт вопросы из короткой версии AUDIT-С. Если мужчина преодолевает порог в 4 балла, а женщина — в 3, пациенту рекомендуют пройти расширенную версию теста.
Систематическое употребление алкоголя также можно выявить с помощью анализа крови на углеводнодефицитный трансферрин. Однако через 2–3 недели после отказа от алкоголя этот показатель нормализуется.
Лечение алкогольного цирроза печени
Основное лечение цирроза печени не зависит от причины болезни и направлено на лечение и профилактику:
- кровотечений из варикозных вен пищевода или желудка — назначают неселективные бета-блокаторы [1][8][9] ;
- асцита — обычно рекомендуют бессолевое питание и мочегонные препараты, при отсутствии эффекта проводят лапароцентез с дополнительным введением альбумина[1][4][8] ;
- инфицированого асцита или других инфекций — назначают антибиотики;
- декомпенсации цирроза печени (низкий уровень альбумина) — с помощью капельницы вводят раствор альбумина (помогает избежать повторной госпитализации) [1][3] ;
- печёночной энцефалопатии — используют целый арсенал препаратов, в том числе осмотические слабительные препараты, невсасывающиеся антибиотики, L-орнитин-L-аспартат [1][3][9] ;
- острого повреждения почек или гепаторенального синдрома — назначают вазопрессоры и препараты альбумина [1][3][4] .
Все препараты необходимо принимать под тщательным наблюдением врача, так как многие из них имеют противопоказания.
Пациентам с тяжёлым алкогольным гепатитом, которым не помогло медикаментозное лечение, показана трансплантация печени. Основное условие для операции — пожизненный отказ от алкоголя [2] [3] .
Кроме гастроэнтеролога или гепатолога, пациентам с алкогольным циррозом печени рекомендовано лечение алкоголизма и наблюдение у нарколога и психотерапевта. Если больной и дальше будет пить, это неминуемо приведёт к гибели. Выбор остаётся за пациентом.
Медикаментозная терапия
Глюкокортикостероиды (обычно Преднизолон) назначают при тяжёлом течении алкогольной болезни печени и высоком риске летального исхода, когда индекс Мэддрея превышает 32, MELD — 18 или GAHS — 8. Перед началом терапии пациенты проходят исследование на наличие инфекции и желудочно-кишечных кровотечений и лечат эти осложнения, если таковые имеются.
Эффективность лечения оценивают на 7-й день от её начала с помощью индекса Лилль. Если индекс Лилль менее 0,45, лечение Преднизолоном продолжают по той же схеме. При индексе Лилль более 0,45 терапию прекращают ввиду её неэффективности [2] .
Также используют комбинированное лечение Преднизолоном и Адеметионином. По результатам одного рандомизированного исследования, ответ пациентов на такую схему лечения, согласно индексу Лилль, выше, а частота развития гепаторенального синдрома ниже [16] .
Препаратом второй линии является Пентоксифиллин. Его рекомендуют пациентам, у которых есть подтверждённые противопоказания к Преднизолону.
Хотя Адеметионин снижает уровень общего билирубина и АСТ, гепатопротекторы не относят к препаратам с доказанной эффективностью, так как данных об их влиянии на гистологическую картину, т. е. на ткань печени, ещё нет, исследования в этом направлении продолжаются.
Эссенциальные фосфолипиды (ЭФЛ) также не показали выраженного влияния на гистологическую картину ткани печени. У некоторых пациентов, принимавших эти препараты, фиброз печени не прогрессировал, клинические и лабораторные признаки улучшились, однако параллельно с лечением больные отказались от приёма алкоголя. Поэтому сейчас невозможно сделать однозначные выводы по поводу того, что именно повлияло на улучшение состояния.
Неотложная терапия и профилактика энцефалопатии Вернике включает внутривенные инфузии Тиамина с дальнейшим переходом на таблетки.
Общие рекомендации и диета
Устранение причины, вызывающей повреждение печени, является важным, краеугольным камнем в лечении цирроза. Ничего не лечит печень так хорошо, как полный отказ от алкоголя [1] [2] [5] [6] .
Пациентам с асцитом также рекомендуют ограничить потребление натрия до 80–120 ммоль/сут, что соответствует 4,6–6,9 г соли, учитывая готовые продукты с её добавлением. При этом следует избегать диеты с очень низким содержанием натрия (менее 40 ммоль/сут) [3] .
Пациенты с алкогольной зависимостью и циррозом печени страдают недостаточностью массы тела, поэтому им рекомендована высококаллорийная нутритивная поддержка, богатая питательными веществами: не менее 2000 ккал в стуки с достаточным количеством белка, полиненасыщенных жирных кислот, сложных углеводов, витаминов, макро- и микроэлементов. Оптимальное ежедневное потребление белка не должно быть ниже 1,2–1,5 г/кг фактической массы тела в сутки. К обычному питанию также необходимо добавлять специализированные смеси, богатые аминокислотами с разветвлёнными боковыми цепями (ВСАА) и обогащённые лейцином. В рацион советуют включить поздний вечерний ужин и завтрак [10] .
При печёночной энцефалопатии количество белка в рационе следует ограничивать только в индивидуальных случаях белковой непереносимости. Оно должно составлять не менее 60 г/сут, в основном за счёт белков растительного происхождения и лактальбумина.
Увеличение физической активности поможет в борьбе с саркопенией — снижением мышечной массы тела, что в дальнейшем влияет на качество жизни [10] .

Прогноз. Профилактика
Полный отказ от алкоголя на ранней стадии болезни печени (алкогольного стеатоза и гепатита) способствует полному восстановлению печени. На стадии цирроза эти изменения обратить нельзя, однако можно остановить дальнейшее прогрессирование болезни.
Продолжение приёма алкоголя значительно ухудшает жизненный прогноз пациента. Он также зависит от развития осложнений. Например, в течение первого года от момента появления асцита выживает от 45 до 82 % больных, в течение пяти лет — менее 50 % [1] [2] [3] .
Согласно одному исследованию, среди пациентов, бросивших пить на стадии цирроза, в течение ближайших 7 лет выживают 72 %. Те, кто продолжают злоупотреблять алкоголем, имеют гораздо более высокий риск смерти: в течение 7 лет выживает только 44 % пациентов [13] .
Неблагоприятный прогноз для жизни ассоциирован со значением индекса MELD более 18 и классом С по классификации Чайлда — Тюркотта — Пью. Чем выше значение индексов, тем тяжелее протекает болезнь и выше риск летального исхода [1] [2] [3] .
Профилактика алкогольного цирроза печени
Профилактика болезни заключается в отказе от злоупотребления алкоголем.
Список литературы
- Ивашкин В. Т., Маевская М. В., Павлов Ч. С. и др. Клинические рекомендации Российского общества по изучению печени и Российской гастроэнтерологической ассоциации по лечению осложнений цирроза печени // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2016. — № 4. — С. 71–102.
- Ивашкин В. Т., Маевская М. В., Павлов Ч. С. и др. Клинические рекомендации Российского общества по изучению печени по ведению взрослых пациентов с алкогольной болезнью печени // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2017. — № 6. — С. 20–40.
- EASL Clinical Practice Guidelines for the management of patients with decompensated cirrhosis // J hepatol. — 2018. — № 2. — P. 406–460.ссылка
- EASL Clinical Practice Guidelines on the management of ascites, spontaneous bacterial peritonitis, and hepatorenal syndrome in cirrhosis // J Hepatol. — 2010. — № 3. — Р. 397–417.ссылка
- Crabb D. W., Im G. Y., Szabo G., Mellinger J. L., Lucey M. R. Diagnosis and Treatment of Alcohol-Associated Liver Diseases: 2019 Practice Guidance From the American Association for the Study of Liver Diseases // Hepatology. — 2020. — № 1. — Р. 306–333.ссылка
- Bertha M., Choi G., Mellinger J. Diagnosis and Treatment of Alcohol-Associated Liver Disease: A Patient-Friendly Summary of the 2019 AASLD Guidelines // Clin Liver Dis (Hoboken). — 2021. — № 6. — Р. 418–423.ссылка
- WHO. Global status report on alcohol and health. — Switzerland, 2018. — 450 р.ссылка
- Franchis R., Bosch J., Garcia-Tsao G., Reiberger T., Ripoll C. Baveno VII — Renewing consensus in portal hypertension // J Hepatol. — 2022. — № 4. — Р. 959–974.ссылка
- Российское общество по изучению печени. Лечение осложнений цирроза печени: клинические рекомендации // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2021. — № 6. — С. 56–102.
- EASL. Clinical Practice Guidelines on nutrition in chronic liver disease // J hepatol. — 2019. — № 1. — Р. 172–193.ссылка
- EASL. Clinical Practice Guidelines: Management of hepatocellular carcinoma // J Hepatol. — 2018. — № 1. — Р. 182–236.ссылка
- EASL. Clinical Practice Guidelines: Management of alcohol-related liver disease // J Hepatol — 2018. — № 1. — Р. 154–181.ссылка
- Verrill C., Markham H., Templeton A., Carr N. J., Sheron N. Alcohol-related cirrhosis-early abstinence is a key factor in prognosis, even in the most severe cases // Addiction. — 2009. — № 5. — Р. 768–774. ссылка
- Testino G. Alcoholic hepatitis // J Med Life. — 2013. — № 2. — Р. 161–167.ссылка
- Российское общество по изучению печени. Алкогольная болезнь печени: клинические рекомендации. — М., 2023. — 77 с.
Цирроз печени: лечение
Выпускник медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 08.08.2022
- Reading time: 3 минут чтения
Терапия больных циррозом печени очень сложна и предъявляет самые высокие требования к лечащим специалистам. Лечение цирроза требует междисциплинарного подхода из-за множества тяжелых осложнений. Выбор терапевтической тактики зависит в первую очередь от основного заболевания, ставшего причиной цирроза.
Можно ли вылечить цирроз печени?
Первый вопрос, который задают себе больные, услышав диагноз: излечим ли цирроз печени? Ответ не однозначен. Полностью вылечить цирроз печени или обратить вспять его течение невозможно, но можно затормозить развитие болезни и облегчить жизнь больного.
Сегодня с помощью специальных противовирусных пероральных комбинированных препаратов успешно лечится вирусный гепатит С. Терапия приводит к подавлению размножения и распространения вируса, уменьшению хронического воспаления. Соответственно снижается риск развития цирроза. Успешная, вплоть до функционального выздоровления, противовирусная терапия применяется и для лечения гепатита В. Но существует риск рецидива, при раннем прекращении терапии.
Что касается лекарств для торможения образования соединительной ткани при циррозе печени, то их пока нет. Не существует и причинно-следственной терапии многих метаболических и аутоиммунных заболеваний.
Во многих случаях врач, зная причины цирроза, может остановить разрушение печени. Однако уже нанесенный ущерб устранить нельзя. В тяжелых случаях и на поздних стадиях заболевания единственный шанс на излечение – трансплантация печени.
В любом случае пациентам следует избегать веществ, потенциально повреждающих печень, и принимать лекарства только после консультации с врачом. Пациенты с алкогольным циррозом должны полностью исключить употребление алкоголя и лечиться от алкоголизма.
Для избавления организма от токсинов важна сбалансированная диета, богатая витаминами. Пациенты с жирной печенью должны изменить образ жизни и похудеть при помощи диеты с низким содержанием жиров.
Как лечат цирроз
Лечение цирроза печени основано на следующих задачах:
- замедление прогрессирования заболевания;
- поддержка функционирования печени;
- устранение факторов, вызывающих развитие цирроза, например, алкоголь, вредные препараты;
- введение соответствующей диеты;
- лечение осложнений заболевания.
Фармакотерапия, применяемая при циррозе печени, индивидуально подбирается под состояние пациента и зависит от причины или возбудителя (например, алкоголь, иммунные заболевания, вирусные заболевания). В борьбе с фиброзом вводят в т.ч. противовоспалительные препараты (кортикостероиды, колхицин, интерлейкин 10, метотрексат, пеницилламин, урсодезоксихолевая кислота), интерфероны, антиоксиданты, витамин Е, полиенилфосфатидилхолин или силимарин.
Если терапия неэффективна и цирроз переходит в фазу необратимой декомпенсации, врач может принять решение о пересадке печени. Дожить до этой операции удается единицам.
Устранение фактора, вызвавшего цирроз
Лечение основного заболевания заключается в устранении фактора, приводящего к необратимым изменениям в структуре органа:
- Если этот фактор алкоголь, появление тяжелых расстройств на многие месяцы или даже годы может отсрочить абсолютное воздержание.
- Если этот фактор лекарства или любые другие вещества, действие которых оказалось токсичным для больного (например, афлатоксин), требуется полностью прекратить их прием.
- При гемохроматозе (дефект метаболизма железа) применяются железосвязывающие препараты.
- При болезни Вильсона (дефект метаболизма меди) придется исключить продукты, богатые медью (шоколад, орехи, морепродукты, печень, грибы), принимать медесвязывающие препараты и высокие дозы цинка.
Цирроз, связанный с HBV или HCV, требует терапии направленной на торможение прогрессирования заболевания. Применяемые в настоящее время пероральные препараты, непосредственно действующие на репликацию вируса, приводят к полному устранению инфекции и характеризуются более чем 95% эффективностью.
В любом случае цирроза печени на фоне гепатита С, за исключением терминальной стадии заболевания, следует проводить противовирусную терапию для устранения вируса, замедления прогрессирования до декомпенсированной фазы цирроза и предотвращения рака печени.
Аналогичное значение имеет лечение гепатита В. Здесь противовирусное лечение направлено не на выведение вируса из организма, потому что этого крайне трудно достичь, а на торможение репликации вируса и профилактику рака.
Лечение фиброза печени
Предотвращение прогрессирования фиброза, а тем более возможность уменьшения количества фиброзной ткани в печени, — пока неразрешимая проблема, так как достоверных доказательств, подтверждающих эффективность какого-либо препарата для лечения фиброзных изменений в печени или ингибирующего их образование, нет. Все, что предлагается — профилактика, поддерживающая терапия или средства, рассчитанные на эффект плацебо.
Большинство исследований и споров касаются препаратов силимарина и колхицина. Пока не появится альтернатива с доказанной эффективностью, больным в качестве препарата, стабилизирующего клеточную мембрану гепатоцитов, рекомендуется силимарин, полученный из расторопши (лекарственное растение). При циррозе печени его принимают в высоких дозах — не менее 450 мг в сутки. Эффективность колхицина ещё менее понятна и его применение при циррозе печени не вышло за пределы фазы клинических испытаний.
Еще один препарат, применяемый профилактически при заболеваниях с нарушением оттока желчи, — урсодезоксихолевая кислота. Его эффективность в торможении фиброза не доказана, но во многих случаях лекарство облегчает или даже снимает кожный зуд, сопровождающий фиброз.
Диета для больных с циррозом печени
Неправильное питание при циррозе печени быстро ухудшает состояние больного. Печень хуже всего справляется с жирной, жареной пищей и алкоголем, поэтому именно эти продукты нужно исключить в первую очередь.
Еще одна проблема — часто пациенты страдают от отсутствия аппетита. Поэтому важно, чтобы блюда были разнообразными и вкусными, несмотря на то что из них будут исключены определенные продукты.
Стоит знать, что, например, при сопутствующей циррозу энцефалопатии должен быть ограничен белок. С другой стороны, пациенты с диагнозом цирроз часто имеют его дефицит из-за плохого аппетита и неправильного образа жизни. Поэтому меню нужно составлять с диетологом.
Важнейшие правила диеты при циррозе печени:
- Большие приемы пищи нужно заменить на 5 небольших, чтобы не перегружать печень. Ужин может быть поздно вечером, что способствует равномерной выработке энергии круглосуточно.
- Трудно усваиваемое сало нужно заменить оливковым или рапсовым маслом холодного отжима.
- На состояние печени прекрасно влияют листовые овощи, например, шпинат и петрушка, поэтому их нужно есть каждый день.
- Вместо мяса лучше выбирать постную рыбу.
- В еду нужно добавлять специи, улучшающие работу печени: куркуму, имбирь, перец, укроп.
- В меню должны быть качественные белки и углеводы.
Эти правила распространяются на диету при компенсированном циррозе печени. Если орган уже сильно поврежден, то диета должна быть более жесткой.
Соотношение углеводов, белков и жиров должно быть 40:20:40 или 50:20:30. В идеале это должна быть вегетарианская диета или то, что она должна содержать белки растительного происхождения в количестве 0,8-1,2 г/кг массы тела в сутки.
В случае выраженного истощения больного запас белка следует увеличить до 100 г в сутки. Также следует учитывать калорийность, которая при циррозе печени составляет минимум 2000 ккал в сутки.
Как лечат осложнения цирроза
Первоначальная цель лечения цирроза — предотвращение опасных для жизни осложнений: кровотечение из варикозного расширения вен пищевода, печеночная энцефалопатия (т.е. дисфункция мозга, связанная с заболеванием печени) или резистентный асцит.
Быстрое развитие асцита, печеночной энцефалопатии или пищеводного / желудочно-кишечного кровотечения – опасные для жизни осложнения. Их необходимо незамедлительно лечить:
- Жидкость при асците удаляется при помощи диуретиков. При большом количестве или неэффективности диуретиков ее можно слить через прокол.
- Воспаление в брюшной полости лечится антибиотиками.
- В случае энцефалопатии применяют стероиды и симптоматическое лечение в виде соответствующей диеты, дополненной витаминами группы В, витаминами С и К. При печеночной энцефалопатии необходимо снизить количество токсинов в крови – больной должен потреблять меньше белка с пищей. Можно снизить белковый обмен за счет увеличения потребления углеводов. Выведение аммиака из кишечника ускоряют с помощью лактулозы.
- Кровотечение из варикозно расширенных вен пищевода останавливают склеротерапией или наложением резиновых лигатур во время гастроскопии. Потеря крови компенсируется введением препаратов крови. Давление в варикозно расширенных венах и риск повторного кровотечения снижается с помощью лекарств.
Пациентам назначается диета с низким содержанием натрия – максимально 3 г в день.
Очень важный элемент профилактики осложнений при циррозе печени — поддержание физической формы. Рекомендуются плавание, ходьба и, по возможности, профессиональная деятельность. Это не только улучшает общее состояние организма, но и положительно влияет на психику.
Цирроз печени: прогноз излечения
Продолжительность жизни больных с запущенным циррозом печени значительно меньше, чем у здоровых людей. Каждый второй больной алкогольным циррозом печени умирает в течение 5 лет, если продолжает употреблять алкоголь. При присоединении дополнительных осложнений, умирают в этот период 3 из 4 больных. Вот почему важно, чтобы гастроэнтеролог или гепатолог вовремя распознал причины заболевания печени и назначил лечение, уменьшающее повреждение органа.
Каждый второй больной с асцитом и портальной гипертензией умирает в течение 2 лет. Если живот воспаляется, шансы на выздоровление продолжают снижаться: 50-90% таких больных умирают.
Наиболее частые причины смерти – печеночная недостаточность, кровотечения из варикозно расширенных вен пищевода и желудка, рак печени. Рак печени ежегодно развивается у 2-6% больных гепатитом С с циррозом печени.
Профилактика цирроза
Чтобы печень была здорова и справлялась со своими функциями, необходимо:
- ограничить употребление алкоголя;
- больше двигаться;
- изменить стиль питания – уменьшить потребление жиров и углеводов;
- минимизировать употребление антидепрессантов, антибиотиков, обезболивающих;
- соблюдать личную гигиену, мыть руки с мылом после прогулки на улице и перед едой;
- контролировать вес, пользоваться калькулятором калорий, чтобы не допустить ожирения;
- вакцинироваться против гепатита А и В.
Если уже поставлен диагноз цирроз печени, необходимо:
- Пройти гастроскопию с целью выявления варикоза вен в пищеводе или желудке и лечения при необходимости;
- Проверять показатели крови и проходить УЗИ печени каждые 3-6 месяцев, поскольку цирроз часто бывает предшественником рака печени.
Продолжение статьи
- Цирроз печени — причины;
- Признаки и симптомы цирроза;
- Лечение цирроза печени.
Источник https://probolezny.ru/alkogolnyy-cirroz-pecheni/
Источник https://unclinic.ru/cirroz-pecheni-lechenie/











