Малярия — симптомы и лечение
Что такое малярия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 15 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Инфекционист Cтаж — 15 лет
Медицинский центр «О-Три»
Дата публикации 2 августа 2018 Обновлено 3 августа 2021
Определение болезни. Причины заболевания
Малярия, или болотная лихорадка (Malaria) — группа протозойных трансмиссивных заболеваний человека, вызываемых возбудителями рода Plasmodium, передающимися комарами рода Anopheles и поражающими элементы ретикулогистиоцитарной системы и эритроциты.
Клинически характеризуется синдромом общей инфекционной интоксикации в виде лихорадочных пароксизмов, увеличением печени и селезёнки, а также анемией. При отсутствии срочного высокоэффективного лечения возможны серьёзные осложнения и смерть.
Возбудитель малярии
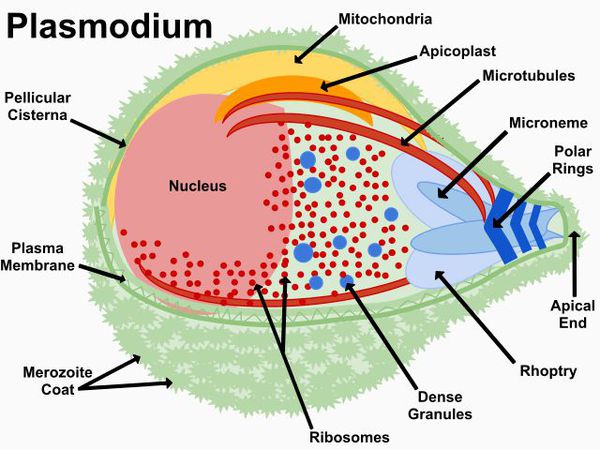
Тип — простейшие (Protozoa)
Класс — споровики (Sporozoa)
Отряд — гемоспоридий (Haemosporidia)
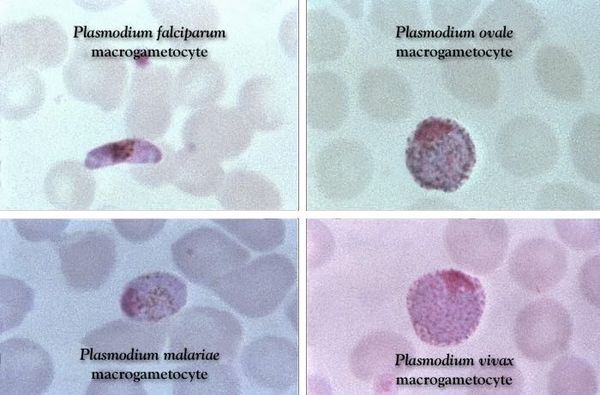
- P. malariae (четырёхдневная малярия);
- P. falciparum (тропическая малярия) — наиболее опасна;
- P. vivax (трёхдневная малярия);
- P. ovale (овале-малярия);
- P. knowlesi (зоонозная малярия Юго-Восточной Азии).
Продолжительность экзоэритроцитарной шизогонии (тканевого размножения):
- P. falciparum — 6 суток, P. Malariae — 15 суток (тахиспорозоиты — развитие после короткой инкубации);
- P. ovale — 9 суток, P. Vivax — 8 суток (брадиспорозоиты — развитие заболевания после длительной инкубации);
Продолжительность эритроцитарной шизогонии (размножения в эритроцитах, то есть в крови):
- P. malariae — 72 часа;
- P. falciparum, P. vivax, P. ovale — 48 часов;
- P. knowlesi — 24 часа. [1][2][3]
Ареал обитания малярийных комаров
Малярия — распространённая паразитарная болезнь, характерная для стран с жарким климатом:
- высокий риск — Океания и Западная Африка;
- средний риск — другие части Африки, Южной Азии и Южной Америки;
- низкий риск — Центральная Америка и другие части Азии.
До 99 % случаев в Африке, до 50 % в Юго-Восточной Азии, до 71 % в Восточном Средиземноморье и до 65 % в Западной части Тихого Океана вызывается P. falciparum. В Американском регионе до 75 % случаев болезни вызывается возбудителем вида P. vivax. Ежегодно малярией заболевает более 500 млн человек, 450 тысяч из которых умирают (преимущественно в африканском регионе). По данным ВОЗ, в 2018 г. 67 % из умерших составили дети до 5 лет [11] .
Источник инфекции — больной человек или паразитоноситель (исключение — зоонозная малярия knowlesi, источником которой могут являться длиннохвостые и свиные макаки).
Специфический переносчик — комар рода Anopheles (более 400 видов), который и является окончательным хозяином возбудителя инфекции. Человек же является лишь промежуточным хозяином. Комары активны в вечернее и ночное время. Большую роль играет наличие воды, поэтому наибольшее распространение инфекции наблюдается во влажных местах или в период дождей. Сам комар никак не страдает от наличия паразитов.
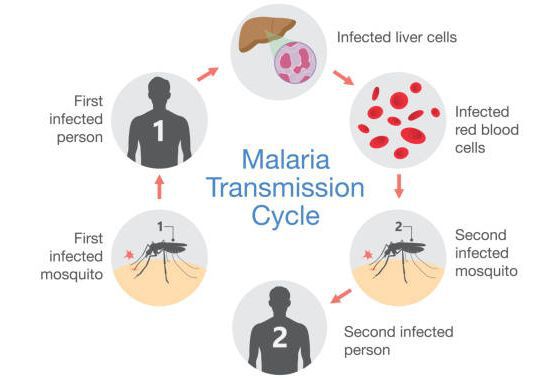
- трансмиссивный (инокуляция — укус);
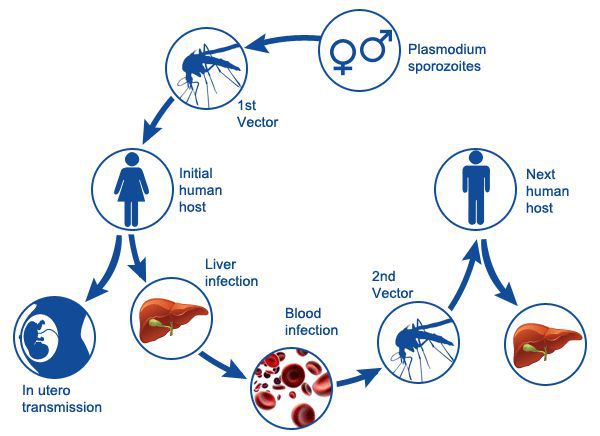
- вертикальный (трансплацентарно от матери к плоду, при родах, встречается редко);
- парентеральный путь (переливание крови, пересадка органов, встречается редко).
Заразиться от человека напрямую при случайном контакте (например, сидя рядом, при рукопожатии, поцелуях и т. п.) невозможно.
Распространение малярии возможно при наличии:
- Источника инфекции.
- Переносчика;
- Благоприятных климатических условиях: температура воздуха окружающей среды должна быть постоянно не ниже 16-20°С (в зависимости от вида возбудителя) и непрерывной в течение 30 дней — это условие является главенствующим в географическом ареале возможного распространения малярии (например в средней полосе РФ такие климатические условия практически невозможны, в южных регионах такое возможно, но благодаря проведенным ранее интенсивным мероприятиям очаги местной малярии были давно ликвидированы).
Существует так называемая «аэропортовая малярия», когда заражённый комар попадет на самолёте из эндемичной страны в другие страны и может укусить человека, который никогда не был за границей.
Факторы риска
- генетическая предрасположенность (например, дефицит фермента G6PD, аномалии гемоглобина, положительная группа крови по Даффи);
- отсутствие приобретённого иммунитета;
- образ жизни человека (бедность — нет возможности приобрести средства для защиты, отсутствие образования — приводит к отказу от репеллентов);
- водоёмы со стоячей водой рядом с жильём;
- занятость в сельскохозяйственных работах, проводимых в ночное время;
- животноводство рядом с домом;
- миграция населения из неблагополучных по заболеванию регионов;
- изменения климата;
- устойчивость малярийных комаров и плазмодиев к инсектицидам и препаратам.
Группы повышенного риска заражения:
- новорождённые и дети до 5 лет;
- беременные;
- ВИЧ-инфицированные;
- путешественники из других регионов (не имеющие иммунитета).
Иммунитет видоспецифический, нестойкий. У жителей эндемичных регионов заболевание протекает чаще в лёгкой форме или форме паразитоносительства [1] [2] [7] [9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы малярии
Инкубационный период зависит от вида возбудителя:
- трёхдневная — 10-21 день (иногда 6-13 месяцев);
- четырёхдневная — 21-40 дней;
- тропическая — 8-16 дней (иногда месяц при внутривенном заражении, например, при переливании крови);
- овале-малярия — 2-16 дней (редко до 2 лет).
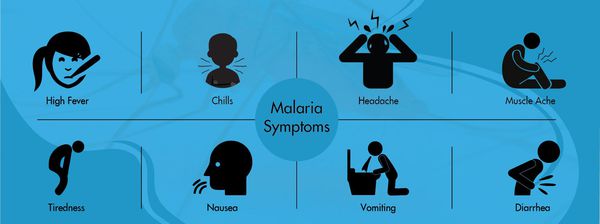
Выделить чёткие отличия в проявлениях болезни, вызванных разными возбудителями (P. falciparum, P. vivax, P. ovale и P. malariae), практически невозможно, особенно в ранний период. Разница возможна лишь в период разгара и выражается интервалом между типичными приступами.
Основной синдром заболевания — специфическая общая инфекционная интоксикация, которая протекает в виде малярийного приступа. Начинается чаще в первой половине дня со сменой фаз озноба, жара и пота. Иногда предшествует продрома (недомогание). Приступ начинается с озноба, больной не может согреться, кожные покровы становятся бледными, холодными на ощупь и шероховатыми (продолжительность — 20-60 минут). За это время человек теряет до 6000 ккал. Затем начинается жар (температура тела в течение 2-4 часов повышается до 40°С). Затем наступает период повышенного потоотделения (снижается температура тела, улучшается общее самочувствия). В межприступный период самочувствие человека можно охарактеризовать как состояние «после банкета». Далее всё снова повторяется.
В среднем возможно около 10 малярийных приступов. К этому моменту в крови появляются антитела, которые вызывают частичную гибель плазмодиев, однако паразиты изменяют свою антигенную структуру и могут вызывать повторные заболевания. Если это брадиспорозоиты, то после последней серии приступов наступает длительная ремиссия, но весной следующего года процесс начинается снова. Отличительная особенность малярии Knowlesi — ежедневные приступы, тогда как при других формах малярии межприступный интервал может длиться несколько суток (у трёхдневной и овале-малярии повторный приступ возникают через день, у четырёхдневной — через два дня, у тропической — длительные приступы без чёткой периодичности).
При осмотре можно выявить различные степени угнетения сознания (исходя из тяжести заболевания). Положение больного так же соответствует степени тяжести болезни. Проявляется болезненность мышц и суставов.
В период приступа есть некоторая вариабельность вида кожных покровов в зависимости от вида возбудителя:
- при трёхдневной малярии — бледность при ознобе и красная горячая кожа при жаре;
- при тропической малярии — бледная сухая кожа;
- при четырёхдневной болезни — постепенное развитие бледности.
Периферические лимфоузлы не увеличиваются. Со стороны сердечно-сосудистой системы характерна тахикардия, понижение артериального давления, при четырёхдневной малярии встречается шум «волчка», приглушение тонов. В лёгких выслушиваются сухие хрипы, тахипноэ (учащённое поверхностное дыхание), повышение ЧДД, сухой кашель. При тяжёлой степени появляются патологические типы дыхания. Со стороны желудочно-кишечного тракта наблюдается снижение аппетита, тошнота, рвота, вздутие живота и синдром энтерита (воспаление тонкого кишечника), гепатолиенальный синдром (увеличение печени и селезёнки). Нередко темнеет моча.

Клинические критерии малярии:
- эпидпредпосылки (нахождение в странах жаркого климата последние два года);
- острое начало заболевания;
- характер лихорадки (перемежающаяся, приступы);
- гепатолиенальный синдром (из-за повышения кровенаполнения);
- анемия. [1][3][4]
Особенности проявления малярии у детей
У новорождённых и детей первого года жизни при малярии нет озноба и типичной периодичности приступов. Конечности холодные и синюшные, нет выраженной потливости, хотя температура тела высокая. Возможен отказ от приёма пищи, рвота, судороги, боли в животе и диарея. Увеличены печень и селезёнка, выражена ранняя анемия (её симптомы — бледность кожных покровов, тахикардия или брадикардия , тахипноэ, апноэ ) [1] [3] [4] [9] [10] .
Патогенез малярии
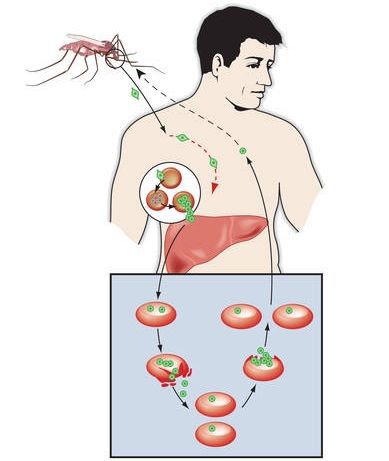
Комары различных видов рода Anopheles, выпивая кровь больного человека (за исключением зоонозной малярии), дают доступ крови больного в свой в желудок, куда попадают половые формы плазмодиев — мужские и женские гаметоциты. Прогресс спорогонии (полового развития) венчается формированием многих тысяч спорозоитов, которые, свою очередь, в значительных количествах накапливаются в слюнных железах комара. Таким образом, кровососущий комар становиться источником опасности для человека и сохраняет заразность до 1-1,5 месяцев. Инфицирование восприимчивого человека случается при укусе инфицированного (и заразного) комара.
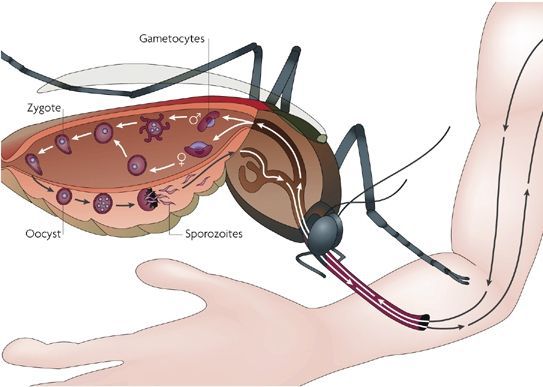
Далее спорозоиты посредством тока крови и лимфы (находятся в крови около 40 минут) проникают в печёночные клетки, где происходит их тканевая шизогония (бесполое размножение) и формируются мерозоиты. В этот период наблюдается клиническое благополучие. В дальнейшем при тропической и четырёхдневной малярии мерозоиты полностью покидают печень, а при трёхдневной и овале-малярии могут длительно квартировать в гепатоцитах.
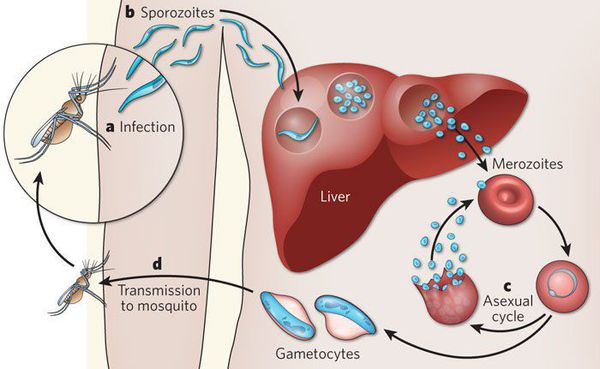
После периода латенции наступает эритроцитарная шизогония (рост и размножение в эритроцитах бесполых форм паразитов), оканчивающаяся массивным поступлением паразитов в кровь и развитием характерного малярийного пароксизма. В сосудистое русло попадают токсические продукты жизнедеятельности плазмодиев, различные пигменты, мерозоиты и части распада эритроцитов.
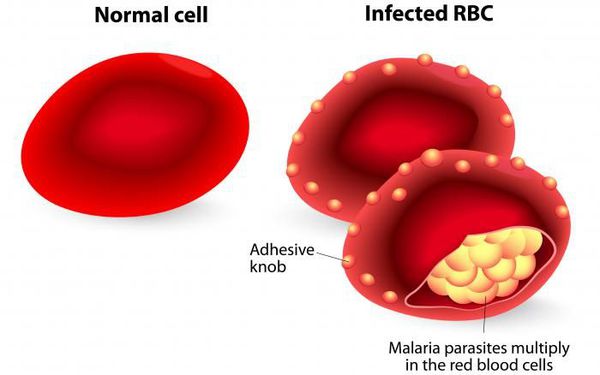
Учитывая тот факт, что в реализации приступа первостепенное значение имеет количество паразитов и аллергическая перестройка организма, следует считать, что малярийный приступ — это ответная реакция предварительно подготовленного (сенсибилизированного) организма на действие антигенов — пирогенных белков, высвобождающихся при разрушении заражённых эритроцитов. Неоднократно повторяющееся разрушение эритроцитов приводит к анемии и развитию аутоиммунных процессов (образование антител к самим эритроцитам). Увеличивается кровенаполнение печени, селезёнки и костного мозга, что усугубляет анемию. Происходит повышение концентрации гемомеланина, что приводит к гиперплазии эндотелия и фиброзным изменениям в сосудах. Приступы сопровождаются сужением периферических сосудов в период озноба, а в период жара — расширением. Это подталкивает организм к повышению синтеза кининов и, как следствие, к повышению проницаемости сосудистой стенки и вязкости крови, а также к ослаблению кровотока, что в свою очередь приводит к гиперкоагуляции и ДВС-синдрому.
Развитие гемоглобинурийной лихорадки (black water fever) связано с массивным внутрисосудистым гемолизом (разрушение эритроцитов с выделением гемоглобина) и дефицитом глюкозо-6-фосфат дегидрогеназы в эритроцитах (шоковая почка).
Малярийный энцефалит развивается при склеивании эритроцитов в капиллярах головного мозга и почек с образованием эритроцитарных тромбов, что в совокупности с общим процессом ведёт к повышению проницаемости стенок сосудов, выходу плазмы во внесосудистое русло и отёку мозга.
Малярия у беременных протекает очень тяжело, с частым развитием осложнений, характерен синдром злокачественной малярии. Летальность, по сравнению с небеременными, выше в 10 раз. При заболевании матери в первом триместре характерно значительное повышение риска абортов и гибели плода. Возможно внутриутробное заражение, ведущее к задержкам развития и клинико-лабораторным признакам малярии у новорождённого.
Дифференциальная диагностика:
- сепсис любой этиологии;
- грипп;
- лептоспироз;
- брюшной тиф;
- висцеральный лейшманиоз;
- бруцеллёз;
- геморрагические лихорадки;
- острый лейкоз. [1][4][10] .
Классификация и стадии развития малярии
Виды малярии по степени тяжести:
- лёгкая;
- среднетяжёлая;
- тяжёлая.
Осложнения малярии
- Малярийная кома — развивается чаще при тропической малярии, характеризуется появлением на фоне заболевания гиперпиретической температуры (выше 41°С), невыносимой головной боли, повторной рвоты, нарушениями сознания разной степени выраженности. Прогноз неблагоприятный.
- Малярийный алгид (инфекционно-токсический шок).
- Гемоглобинурийная лихорадка — возникает при массивной паразитемии, применении некоторых противомалярийных препаратов на фоне дефицита глюкозо-6-фосфат дигидрогеназы. Характерно резкое повышение температуры тела, нарастание нарушения функции почек, моча тёмно-коричневого цвета, нарастание желтухи. При отмене препарата обычно наблюдается быстрое улучшение.
- Разрыв селезёнки — характерна резкая кинжальная боль в левых верхних отделах живота, нитевидный пульс, резкая слабость, снижение артериального давления. При отсутствии срочного оперативного вмешательства неизбежен летальный исход.
- ДВС-синдром, отёк лёгких, геморрагический синдром и другие. [1][2]
Чем опасна малярия при беременности
Малярия у беременных протекает более тяжело. Повышается риск неблагоприятных исходов беременности, включая недоношенность, аборт и мертворождение. При заражении плода в первом триместре беременности чаще происходит выкидыш. Ребёнок, заражённый в последующих триместрах, рождается с врождённой малярией — часто с недоношенностью, гипотрофией органов, увеличением печени и селезёнки, анемией, восковато-желтоватым цветом кожи, температура тела может повышаться до 37,1—38,0 °C [4] [4] [9] [10] .
Диагностика малярии
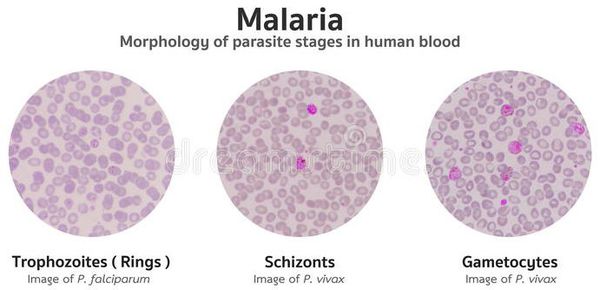
Основа лабораторной диагностики малярии — микроскопия крови методом толстой капли (выявление малярийного плазмодия) и тонкого мазка (более точное установление вида плазмодия). При подозрении на малярию исследование следует повторять до трёх раз независимо от наличия лихорадки или апирексии. В некоторых бедных странах Африки анализ может быть ошибочным, поэтому при подозрении на малярию лечение нужно проводить до того, как установлен точный диагноз.
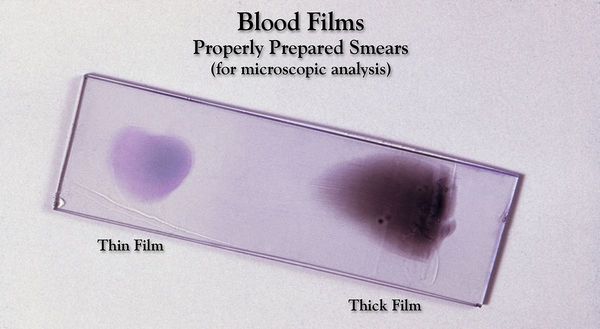
Как сделать анализ крови на малярию
Для диагностики малярии проводятся следующие исследования:
- клинический анализ крови (анемия, тромбоцитопения, ретикулоцитоз, повышение СОЭ);
- ПЦР-диагностика (точный метод, однако результат будет получен через более длительный срок);
- общий анализ мочи (кровь в моче, белок и цилиндры — при тяжёлом течении заболевания);
- биохимический анализ крови (повышение общего билирубина, АЛТ, АСТ, ЛДГ, снижение глюкозы).
Также проводят УЗИ органов брюшной полости (увеличение печени и в большей мере селезёнки). [1] [3] [7] [10] .
Лечение малярии
Первая помощь при малярии заключается том, чтобы при малейших признаках заболевания (повышение температуры тела, озноб после посещения южных стран) незамедлительно посетить врача или вызвать скорую помощь. Заниматься самолечением — опасно для жизни.
Для лечения малярии все больные госпитализируются в инфекционное отделение больницы, нахождение заболевшего дома не допускается.
Для лечения применяют противомалярийные препараты. Если нет возможности провести анализ для выявления возбудителя, а вероятность малярии высока (выражены симптомы, неблагоприятный по заболеванию регион), то следует сразу начать лечение.
Резистентность инфекции
Развитие резистентности, или устойчивости возбудителей к лекарствам, представляет собой одну из самых серьёзных проблем при борьбе с малярией и приводит к увеличению заболеваемости и смертности от неё. Устойчивость к противомалярийным препаратам подтверждена у двух малярийных паразитов человека: Plasmodium falciparum и P. vivax, встречающихся в Юго-Восточной Азии, Океании, Южной Америки, Восточной Африке. Остальные виды, как правило, хорошо поддаются лечению [9] .
Предотвращение рецидивов малярии, вызванной P. vivax и P. ovale
Профилактика поздних рецидивов вызванных P. vivax и P. Ovale заключается в полном и своевременном лечении больных с последующим неоднократным лабораторным контролем излеченности и проведением диспансерного наблюдения (до двух лет).
Исходя из состояния больного и проявлений болезни, назначается комплекс патогенетической и симптоматической терапии (дезинтоксикация, противоаллергические средства, восстановление функции печени).
Критерии выздоровления:
- отсутствие клинических признаков болезни;
- отрицательные трёхкратные результаты паразитологического исследования крови на протяжении не менее трёх дней.
- нормализация общелабораторных показателей;
- нормализация или стойкая динамика к нормализации размеров печени и селезёнки [1][3][7][10] .
Прогноз. Профилактика
При своевременно начатом лечении и отсутствии осложнений чаще всего пациент полностью выздоравливает. При запоздалом лечении (тем более у представителей европеоидной расы ) и развитии осложнений прогноз неблагоприятен.
Основа профилактики — борьба с переносчиками инфекции и возбудителем заболевания. Она включает:
- использование обработанных инсектицидом противомоскитных сеток;
- распыление инсектицидов остаточного действия внутри помещений;
- противомалярийные препараты.
Проблемой является развитие у комаров устойчивости к инсектицидам – средств для их уничтожения. При длительном применении через несколько поколений у комаров появляется способность выживать при контакте с ядовитым веществом. Возможными мерами для борьбы с этим является разработка новых инсектицидов и чередование применения уже существующих.
Противомалярийные препараты
Приём противомалярийных препаратов является одним из высокоэффективных средств предотвращения болезни, особенно при поездках в регионы высокого и среднего риска заражения. Её следует проводить до выезда в опасный регион с учётом страны: преимущественного распространения в ней вида паразита и его устойчивости к лекарствам. Как правило, препараты хорошо переносятся. Стоит помнить, что малярия — опасная болезнь, которая даже при начатом лечении может привести к смерти, поэтому предупреждение и профилактика очень важны.
Не стоит применять для профилактики средства, не имеющие научной доказательной базы, например гомеопатию – это может стоить жизни.
ВОЗ рекомендует следующие препараты:
- комбинированные таблетки артеметера или люмефантрина;
- комбинированные таблетки атоваквона или прогуанила;
- хлорохин;
- клиндамицин;
- дигидроартемизинин;
- пиперахин;
- доксициклин;
- мефлохин;
- примахин;
- хинин [11] .
Доза препарата рассчитывается исходя из массы тела. Важно помнить, что ни один режим химиопрофилактики малярии не обеспечивает полной защиты, однако соблюдение рекомендованной схемы приёма лекарств существенно снижает риск смертельной болезни. Некоторые препараты следует начать принимать за 2-3 недели до поездки, поэтому к инфекционисту за профилактикой лучше обратиться за 3-4 недели до предполагаемого отъезда.
Существуют виды комаров, которые имеют иммунитет к малярийным плазмодиям, при этом последние, попав в комара, погибают, и такой комар не является источником опасности. Есть гипотеза о возможном замещении по всему миру диких комаров на селекционно отобранных и ликвидации таким образом малярии.
Также эффективно осушение болот, низменностей и лишение комаров естественной природной среды. Путешественникам следует находиться в тёмное время суток в жилых защищённых помещениях, особенно вне городов. Беременным и людям из групп риска по тяжёлому течению лучше воздержаться от поездок в опасные регионы.
Людям, вернувшимся из поездок в тропические страны с высоким риском заражения, не следует быть донорами крови или органов в течении одного года.
Вакцины против малярии
Сложность применения вакцин состоит в постоянной изменчивости возбудителя, позволяющей ему ускользать от действий иммунной системы. В настоящее время против P. falciparum применяют вакцину RTS,S/AS01 (Mosquirix™), однако её использование пока ограничено — оказываемый ею эффект обеспечивает лишь частичную защиту [1] [4] [8] [9] .
Деятельность ВОЗ по эпиднадзору
Эпидемиологический надзор за малярией — систематическая деятельность по сбору, анализу и интерпретации данных о заболевании. Такие данные нужны для планирования, проведения и оценки мер по охране здоровья населения.
ВОЗ настоятельно рекомендует эндемичным по малярии странам и государствам, добившимся её элиминации (снижения заболеваемости до нуля в границах определённой территории), укреплять системы эпиднадзора за заболеванием и системы медико-санитарной информации. В 2018 г. ВОЗ выпустила руководство по мероприятиям в области эпиднадзора за малярией, в котором изложены правила её мониторинга, оценки, сведения о стандартах эпиднадзора и рекомендации для стран, которые стремятся укрепить свои системы эпиднадзора [11] .
Список литературы
- Всемирная организация здравоохранения. Малярия. Информационный биллютень, июнь 2018. [Электронный ресурс]. Дата обращения: 31.07.2018.
- Малярия. — Журнал «Вестник инфектологии и паразитологии». [Электронный ресурс]. Дата обращения: 31.07.2018.
- Бронштейн А.М. Тропические болезни и медицина болезней путешественников — М.: ГЭОТАР-Медиа, 2014. — 528 с.
- Чебышева Н.В., Сергиева В.П. Медицинская протозоология: паразитические простейшие человека. Учеб.пособие. — М.: ГЭОТАР-Медиа, 2012. — 264 с.
- Бронштейн A.M. Малярия: клиническая диагностика, химиотерапия и профилактика // Русский медицинский журнал, 1998. — № 21. — С. 115.
- Babady N.E., Sloan L.M., Rosenblatt J.E., Pritt B.S. Detection of Plasmodium knowlesi by real-time polymerase chain reaction // Am. J. Trop. Med. Hyg., 2009. — Vol. 81. — P. 516–518.
- Travel-Related Infectious Diseases. Malaria. Kathrine R. Tan, Paul M. Arguin // CDC, 2019.
- Анджело К. М., Либман М., Коумес Э., Хамер Д. Х., Каин К. С., Ледер К. и др. Малярия после международных поездок: анализ GeoSentinel, 2003–2016 гг.
- Malaria // CDC, 2020.ссылка
- Клинические рекомендации. Малярия у взрослых // Национальное общество инфекционистов, 2014. – 54 с.
- Всемирная организация здравоохранения. Малярия. – 2020.
Малярия
Малярия (Средние века итал. mala aria — «плохой воздух», ранее известная как «болотная лихорадка» ) — группа трансмиссивных инфекционных заболеваний, передаваемых человеку при укусах комаров рода Anopheles («малярийных комаров») и сопровождающихся лихорадкой, ознобами, спленомегалией (увеличением размеров селезёнки), гепатомегалией (увеличением размеров печени), анемией. Характеризуется хроническим рецидивирующим течением.

Ежегодно фиксируется 350—500 миллионов случаев заражения людей малярией, из них 1,3—3 миллиона заканчиваются смертью. 85—90 % случаев заражения приходится на районы Африки южнее Сахары, в подавляющем большинстве инфицируются дети в возрасте до 5 лет.
История
Есть предположение, что люди болеют малярией уже в течение 50 000 лет. Считается, что родиной малярии является Западная Африка (P. falciparum) и Центральная Африка (P. vivax). Молекулярно-генетические данные свидетельствуют, что предпаразитический предок плазмодия был свободноживущим простейшим, способным к фотосинтезу, который приспособился жить в кишечнике водных беспозвоночных. Также он мог жить в личинках первых кровососущих насекомых отряда Diptera, которые появились 150—200 миллионов лет назад, быстро приобретя возможность иметь двух хозяев. Древнейшие найденные окаменелости комаров с остатками малярийных паразитов имеют возраст 30 миллионов лет. С появлением человека развились малярийные паразиты, способные к смене хозяина между человеком и комарами рода Anopheles.
Выяснение причины заболевания
В 1880 году французский военный врач Шарль Луи Альфонс Лаверан, работавший в Алжире, обнаружил в кровяных шариках больного малярией живой одноклеточный организм. Спустя год ученый опубликовал в медицинской печати статью «Паразитарный характер заболевания малярией: описание нового паразита, найденного в крови больных малярией». Это был первый случай, когда простейшие были идентифицированы как причина болезни. За это и другие открытия он был награждён Нобелевской премией по физиологии и медицине 1907 года. Название рода паразита Plasmodium было предложено в 1895 году итальянскими учеными Этторе Маркиафава (на англ.) (итал. Ettore Marchiafava) и Анджело Челли (на англ.) (итал. Angelo Celli)[10]. В 1894 году паразитолог Патрик Мэнсон впервые предположил, что малярия может передаваться человеку комарами. В 1896 г. кубинский врач Карлос Финлей, который лечил больных жёлтой лихорадкой в Гаване, высказал ту же гипотезу. Англичанин сэр Рональд Росс, работавший в Индии, показал в 1898 году, что определённые разновидности комаров передают малярию птицам, и выделил паразитов из слюнных желез комара. Ему также удалось найти паразитов в кишечнике комаров, питавшихся кровью больных людей, но не удалось проследить передачу паразитов от комаров к человеку. Джованни Батиста Грасси в 1898 г удалось осуществить экспериментальное заражение человека малярией через укус комара (он ставил опыты на добровольцах, в том числе и на себе). Он доказал также, что только комары рода Anopheles являются переносчиками малярии в Италии, разработал и внедрил меры профилактики малярии. Однако в 1902 Нобелевскую премию по медицине за описание жизненного цикла малярийного паразита получил только Рональд Росс. Данные, полученные Финлеем и Россом, в 1900 году были подтверждены медицинским советом, который возглавлял Вальтер Рид. Рекомендации этого совета были использованы Вильямом C. Гордасом для оздоровительных мероприятий, осуществлённых на строительстве Панамского канала.
В начале XX века, до открытия антибиотиков, практиковалось умышленное заражение малярией пациентов, больных сифилисом. Малярия обеспечивала повышенную температуру тела, при которой сифилис если и не проходил полностью, то во всяком случае снижал свою активность и переходил в латентную стадию. Контролируя течение лихорадки с помощью хинина, врачи таким образом пытались минимизировать негативные эффекты сифилиса. Несмотря на то, что некоторые пациенты умирали, это считалось предпочтительнее неизбежной смерти от сифилитической инфекции.
Открытие покоящейся стадии паразита
Хотя стадии жизненного цикла паразита, проходящие в кровяном русле человека и в теле комара, были описаны ещё в конце XIX — начале XX века, только в 1980-е годы стало известно о существовании покоящейся стадии. Открытие этой формы паразита окончательно объяснило, как люди, вылечившиеся от малярии, могли вновь заболевать спустя годы после исчезновения клеток плазмодия из кровяного русла.
Ареал
Малярийные комары живут почти во всех климатических зонах, за исключением субарктического, арктического поясов и пустынь. В России они обитают на всей европейской территории страны и в Западной Сибири, кроме полярных и приполярных широт. В Восточной Сибири не обитают: зимы там слишком суровые, и комары не выживают.
Однако для того, чтобы существовал риск заражения малярией, требуются, помимо малярийных комаров, условия для быстрого размножения их и переноса малярийного плазмодия. Такие условия достигаются в тех районах, где не бывает низких температур, имеются болота и выпадает много осадков. Поэтому малярия шире всего распространена в экваториальной и субэкваториальной зонах.
Также к естественному ареалу малярии относят влажный субтропический пояс: так, в районе Сочи малярия в начале XX века была большой проблемой до принятия мер по осушению заболоченной местности, нефтеванию водоёмов и проведению других мероприятий, приведших в итоге к уничтожению мест размножения малярийных комаров в курортной зоне.
В России и в СССР до начала 1950-х годов заболеваемость малярией была массовой, причем не только на Кавказе, в Закавказье и в Средней Азии, но и средней полосе европейской части (Поволжье и другие районы). Пик абсолютного числа заболевших пришелся на 1934—1935 годы, когда было зарегистрировано более 9 млн случаев малярии.
Этиология
Возбудители малярии — простейшие рода Plasmodium (плазмодии). Для человека патогенны четыре вида этого рода: P.vivax (англ.), P.ovale (англ.), P.malariae (англ.) и P.falciparum. В последние годы установлено, что малярию у человека в Юго-Восточной Азии вызывает также пятый вид — Plasmodium knowlesi. Человек заражается ими в момент инокуляции (впрыскивания) самкой малярийного комара одной из стадий жизненного цикла возбудителя (так называемых спорозоитов) в кровь или лимфатическую систему, которое происходит при кровососании.
Эритроцитарная, или клиническая стадия малярии начинается с прикрепления попавших в кровь мерозоитов к специфическим рецепторам на поверхности мембраны эритроцитов. Эти рецепторы, служащие мишенями для заражения, по-видимому, различны для разных видов малярийных плазмодиев.
Плазмодии, попадая в жертву, стимулируют выбросы ей веществ, являющихся привлекательными для комаров. К такому выводу пришли исследователи, когда провели серию экспериментов на мышах. Малярийные паразиты изменяли запах тела мышей, и особенно «привлекательным» этот запах становился в период их (паразитов) полного созревания.
Симптомы и диагностика
Симптомы малярии обычно следующие: лихорадка, ознобы, артралгия (боль в суставах), рвота, анемия, вызванная гемолизом, гемоглобинурия (выделение гемоглобина в моче) и конвульсии. Возможно также ощущение покалывания в коже, особенно в случае малярии, вызванной P. falciparum. Также могут наблюдаться спленомегалия (увеличенная селезенка), нестерпимая головная боль, ишемия головного мозга. Малярийная инфекция смертельно опасна. Особенно уязвимы дети и беременные женщины.
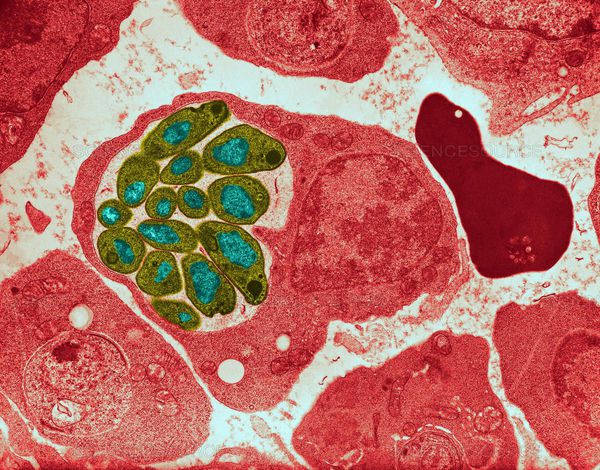
Диагноз ставится на основе выявления паразитов в мазках крови. Традиционно используют два типа мазков — тонкий и толстый (или так называемую «толстую каплю»). Тонкий мазок позволяет с большей надёжностью определить разновидность малярийного плазмодия, поскольку внешний вид паразита (форма его клеток) при данном типе исследования лучше сохраняется. Толстый мазок позволяет микроскописту просмотреть больший объём крови, поэтому этот метод чувствительнее, но внешний вид плазмодия при этом изменяется, что не позволяет легко различать разновидности плазмодия. Поставить диагноз на основе микроскопического исследования зачастую бывает затруднительно, так как незрелые трофозоиты разных видов малярийного плазмодия плохо различимы, и обычно необходимо несколько плазмодиев, находящихся на разных стадиях созревания, для надёжной дифференциальной диагностики.

В настоящее время используются также быстрые диагностические тесты (RDT, Rapid Diagnostic Tests) с использованием иммунохимических наборов (более дорогие, но дающие результат через 5—15 минут и не требующие использования микроскопа) и тесты с помощью ПЦР (наиболее дорогие, но наиболее надежные)
Виды (формы) малярии
Симптоматика, течение и прогноз заболевания отчасти зависят от вида плазмодия, который является возбудителем данной формы болезни.
- Возбудитель тропической малярии — P. falciparum. Вызывает наиболее опасную форму, часто протекающую с осложнениями и имеющую высокую смертность. Эта же форма наиболее широко распространена (91 % всех случаев малярии в 2006 г.).
- Возбудитель четырехдневной малярии — Plasmodium malariae. Приступы происходят обычно через 72 часа.
- Возбудители трехдневной малярии и похожей на неё овале-малярии — соответственно, Plasmodium vivax и Plasmodium ovale. Приступы происходят через каждые 40—48 часов.
Эти формы малярии различаются также по длительности инкубационного периода, продолжительности разных стадий жизненного цикла плазмодиев, симптоматике и течению.
Противомалярийный иммунитет
Иммунный ответ против малярийной инфекции развивается медленно. Он характеризуется малой эффективностью и практически не защищает от повторного инфицирования. Приобретённый иммунитет развивается после нескольких заболеваний малярией за несколько лет. Этот иммунитет специфичен к стадии заболевания, к виду и даже к конкретному штамму малярийного плазмодия. Но клинические проявления и симптомы уменьшаются с развитием специфического противомалярийного иммунитета.
Среди возможных объяснений такого слабого иммунного ответа называют нахождение малярийного плазмодия в клетках на протяжении большей части его жизненного цикла, общее угнетение иммунной системы, присутствие антигенов, которые не опознаются T-клетками, подавление пролиферации B-клеток, значительный полиморфизм малярийного плазмодия и быстрая смена потенциальных антигенов на его поверхности.
Лечение
Самым распространенным медикаментом для лечения малярии сегодня, как и раньше, является хинин. На некоторое время он был заменен хлорохином, но ныне снова приобрел популярность. Причиной этому стало появление в Азии и затем распространение по Африке и другим частям света Plasmodium falciparum с мутацией устойчивости к хлорохину.
Также существует несколько других веществ, которые используются для лечения и иногда для профилактики малярии. Многие из них могут использоваться для обеих целей. Их использование зависит преимущественно от устойчивости к ним паразитов в области, где используется тот или другой препарат.
В настоящее время наиболее эффективными лекарственными средствами для лечения являются комбинированные с артемезинином лекарственные средства. Резолюция ВОЗ WHA60.18 (май 2007) настаивает на использовании этих препаратов, однако в РФ они до сих пор не зарегистрированы и не применяются.
| Основные антималярийные препараты | ||||
| Препарат | Англ. название | Профилактика | Лечение | Примечания |
| Артеметер-люмефантрин | Artemether-lumefantrine | — | + | коммерческое название Коартем |
| Артезунат-амодиахин | Artesunate-amodiaquine | + | — | |
| Атовакуон-прогуанил | Atovaquone-proguanil | + | + | коммерческое название Маларон |
| Хинин | Quinine | — | + | |
| Хлорохин | Chloroquine | + | + | после появления резистентности использование ограничено коммерческое название Делагил |
| Котрифазид | Cotrifazid | + | + | |
| Доксициклин | Doxycycline | + | + | |
| Мефлохин | Mefloquine | + | + | коммерческое название Лариам |
| Прогуанил | Proguanil | — | + | |
| Примахин | Primaquine | + | — | |
| Сульфадоксин-пириметамин | Sulfadoxine-pyrimethamine | + | + | коммерческое название Фансидар |
Экстракты растения Artemisia annua (Полынь однолетняя), которые содержат вещество артемизинин и его синтетические аналоги, имеют высокую эффективность, но их производство дорого. В настоящее время (2006) изучаются клинические эффекты и возможность производства новых препаратов на основе артемизинина. Другая работа команды французских и южноафриканских исследователей разработала группу новых препаратов, известных как G25 и TE3, успешно испытанных на приматах.
Хотя противомалярийные лекарства присутствуют на рынке, болезнь представляет угрозу для людей, которые живут в эндемичных областях, где нет надлежащего доступа к эффективным препаратам. Согласно данным организации «Врачи без границ», средние затраты на лечение человека, зараженного малярией, в некоторых африканских странах составляют всего 0,25—2,40 $.
Профилактика
Методы, которые используются для предотвращения распространения болезни или для защиты в областях, эндемичных для малярии, включают профилактические лекарственные средства, уничтожение комаров и средства для предотвращения укусов комаров. В настоящий момент нет вакцины против малярии, но ведутся активные исследования для её создания.

Разработка вакцины
Ведутся разработки и начаты клинические испытания вакцин от малярии.
В марте 2013 года, после серии неудачных экспериментов, ученые из США успешно испытали на мышах быстродействующее средство против малярии, новый препарат готовят к испытанию на людях.
Малярия всегда была и остается одной из опаснейших болезней человека. К известным личностям, которые умерли от малярии, принадлежат: Александр Македонский, Аларих (король вестготов), Чингисхан, святой Августин, как минимум 5 римских пап, итальянский поэт Данте, император Священной Римской империи Карл V, Христофор Колумб, Оливер Кромвель, Микеланджело Меризи Караваджо, лорд Байрон и многие другие.
Современные данные о малярии:
- В районах распространения малярии проживает 2,4 миллиарда человек, или 34 % населения мира.
- Ежегодно 300—500 миллионов человек заражается малярией, и, согласно ВОЗ, это число ежегодно возрастает на 16 %. 90 % случаев регистрируется в Африке, из остальных — 70 % случаев приходится на Индию, Бразилию, Шри-Ланку, Вьетнам, Колумбию и Соломоновы Острова.
- Ежегодно 1,5—3 миллиона человек умирает от малярии (в 15 раз больше, чем от ВИЧ/СПИД).
- За последнее десятилетие с третьего места по числу смертельных случаев за год (после пневмонии и туберкулёза) малярия вышла на первое среди инфекционных заболеваний.
- Каждый год около 30 000 человек, посещающих опасные районы, заболевают малярией, 1 % из них умирает.
Источник https://probolezny.ru/malyariya/
Источник http://crpnao.ru/infektsionnye-bolezni/33-malyariya